Болит спина и отдает в ногу: что означает этот симптом и когда нужно обращаться к врачу
Боль в спине, которая иррадиирует в ногу, является одним из самых распространенных симптомов, с которыми пациенты обращаются к вертебрологу. Это состояние может существенно снижать качество жизни, ограничивать двигательную активность и вызывать выраженный дискомфорт. Понимание природы такой боли, возможных причин и методов диагностики поможет своевременно обратиться за медицинской помощью и получить адекватное лечение и реабилитацию.
Анатомические основы распространения боли от спины к ноге
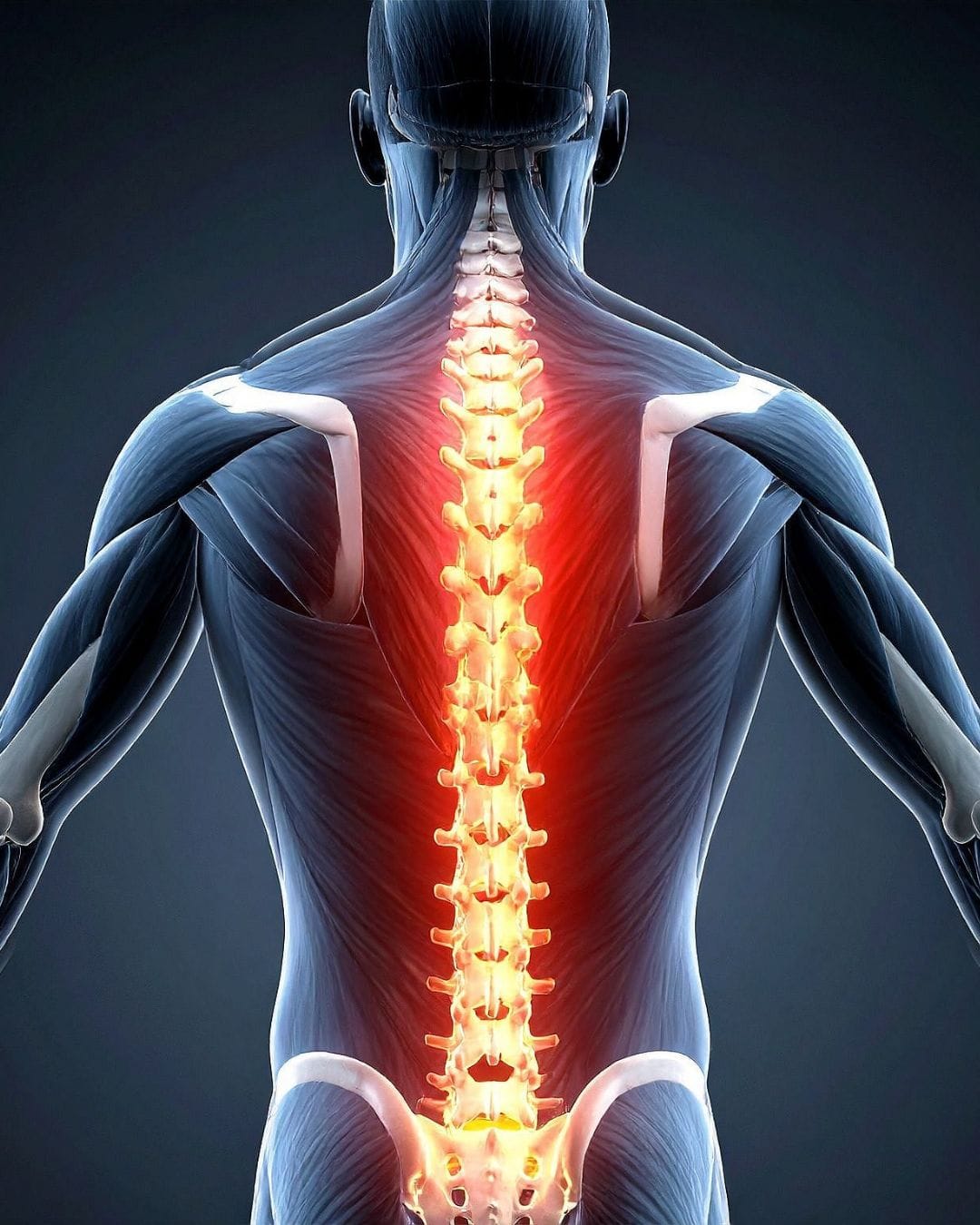
Позвоночник человека — это сложная структура, состоящая из позвонков, межпозвоночных дисков, связок, мышц и нервных корешков. Спинной мозг проходит через позвоночный канал, от которого отходят нервные корешки, иннервирующие различные части тела, в том числе нижние конечности.
Когда боль из спины распространяется вниз по ноге, это обычно свидетельствует о вовлечении нервных структур в патологический процесс. Чаще всего страдает седалищный нерв — самый крупный нерв в организме человека, который формируется из корешков поясничного и крестцового отделов позвоночника. Его ветви проходят через ягодичную область, бедро, голень и стопу, обеспечивая чувствительность и двигательную функцию нижней конечности.
При сдавлении, раздражении или воспалении нервного корешка возникает характерная боль различной интенсивности. В зависимости от того, какой именно корешок поражен, боль может ощущаться в разных зонах ноги: по задней поверхности бедра, в икре, стопе или пальцах.
Основные причины боли в спине с иррадиацией в ногу
Возникновение боли, распространяющейся от поясничного отдела позвоночника к нижней конечности, может быть обусловлено различными патологическими состояниями.
Межпозвоночная грыжа
Межпозвоночная грыжа — одна из самых частых причин болевого синдрома с иррадиацией в ногу. Диск состоит из желеобразного ядра, окруженного плотным фиброзным кольцом. С возрастом, вследствие травм или чрезмерных нагрузок фиброзное кольцо может надрываться, и часть пульпозного ядра выходит за пределы диска, образуя грыжу.
Если грыжа формируется в сторону позвоночного канала, она может сдавливать нервный корешок, вызывая острую боль, распространяющуюся от поясницы вниз по ноге. Характерными признаками являются усиление боли при кашле, чихании, наклонах, длительном сидении. Пациенты также могут ощущать прострелы, онемение, жжение, покалывание или слабость в ноге.
Остеохондроз позвоночника
Остеохондроз — дегенеративно-дистрофическое заболевание позвоночника, при котором происходит постепенное разрушение дисков и суставных поверхностей позвонков. По мере прогрессирования заболевания диски теряют эластичность и уменьшаются в высоте, что приводит к сокращению расстояния между позвонками.
Это вызывает компрессию нервных корешков и развитие болевого синдрома. Кроме того, остеохондроз часто сопровождается формированием костных разрастаний (остеофитов), которые также могут сдавливать нервные структуры. Боль при остеохондрозе обычно имеет хронический характер с периодическими обострениями.
Спондилолистез
Спондилолистез — это смещение одного позвонка относительно другого, чаще всего в поясничном отделе позвоночника. Смещение может быть вызвано:
- дегенеративными изменениями;
- травмой;
- врожденными аномалиями развития позвоночника.
При спондилолистезе происходит сужение позвоночного канала и межпозвоночных отверстий, через которые проходят нервные корешки. Это приводит к их компрессии и появлению боли, иррадиирующей в одну или обе ноги. Характерной особенностью является усиление боли при разгибании спины и длительном стоянии.
Стеноз позвоночного канала
Стеноз позвоночного канала характеризуется патологическим сужением пространства, в котором располагаются спинной мозг и нервные корешки. Заболевание чаще развивается у людей пожилого возраста вследствие дегенеративных изменений:
- разрастания костной ткани;
- утолщения связок;
- формирования грыжевых выпячиваний.
При стенозе пациенты часто жалуются на боль в спине и ногах, усиливающуюся при ходьбе и длительном стоянии. Характерным признаком является симптом нейрогенной перемежающейся хромоты: боль заставляет человека остановиться и отдохнуть, после чего он может продолжить движение. При наклоне вперед или в положении сидя боль обычно уменьшается, так как позвоночный канал расширяется.
Синдром грушевидной мышцы
Грушевидная мышца расположена глубоко в ягодичной области, и через нее или под ней проходит седалищный нерв. При спазме, воспалении или травме этой мышцы может развиваться компрессия седалищного нерва с появлением боли, имитирующей корешковый синдром при патологии позвоночника.
Боль обычно локализуется в ягодичной области и распространяется по задней поверхности бедра. Характерно усиление боли при длительном сидении, подъеме по лестнице, приседаниях. В отличие от грыжи диска, боль редко опускается ниже колена.
Фасеточный синдром
Фасеточные суставы соединяют отростки соседних позвонков и обеспечивают стабильность позвоночника. При дегенеративных изменениях и артрозе этих суставов может развиваться болевой синдром, который иногда сопровождается иррадиацией в ногу.
Боль обычно локализуется в пояснице, может отдавать в ягодичную область и бедро, но редко опускается ниже колена. Характерно усиление боли при разгибании спины, длительном стоянии и поворотах туловища.
Редкие причины
Существуют также менее распространенные, но серьезные причины боли в спине с иррадиацией в ногу:
- опухоли позвоночника или спинного мозга;
- инфекционные процессы, включая остеомиелит или эпидуральный абсцесс;
- компрессионные переломы позвонков на фоне остеопороза;
- аневризма брюшной аорты;
- заболевания почек.
Хотя эти состояния встречаются реже, они требуют немедленного медицинского вмешательства.
Характер боли и сопутствующие симптомы
Боль в спине с иррадиацией в ногу может иметь различные характеристики, которые помогают врачу определить вероятную причину проблемы:
- Интенсивность боли — варьирует от умеренного дискомфорта до изнуряющей нестерпимой боли. Острый корешковый болевой синдром, вызванный ущемлением грыжи, протрузией или экструзией, часто описывается как стреляющий, жгучий или похожий на удар электрическим током. Хроническая боль при дегенеративных изменениях обычно ноющая, тянущая, усиливающаяся к концу дня.
- Локализация боли — может ограничиваться ягодичной областью и бедром либо распространяться до икры, пятки или пальцев стопы. В зависимости от пораженного нервного корешка болевые ощущения локализуются в определенных зонах ноги.
- Помимо боли, пациенты часто отмечают другие неврологические симптомы. Онемение и парестезии проявляются ощущением покалывания, «ползания мурашек», снижением чувствительности в отдельных участках ноги. Мышечная слабость выражается трудностями при подъеме на носки, ходьбе на пятках, подъеме по лестнице.
- Изменения рефлексов также указывают на поражение определенных нервных корешков. Снижение или отсутствие ахиллова рефлекса свидетельствует о поражении корешка первого крестцового позвонка, а коленного рефлекса — о проблемах на уровне четвертого поясничного позвонка.
Когда нужно обращаться к вертебрологу
Многие люди откладывают визит к врачу, надеясь, что боль пройдет самостоятельно. Хотя некоторые эпизоды острой боли в спине действительно могут исчезнуть в течение нескольких дней или недель, существуют ситуации, когда консультация специалиста необходима.
Необходимо срочно обратиться к вертебрологу, если боль сопровождается:
- нарушением функции мочевого пузыря или кишечника;
- прогрессирующей мышечной слабостью;
- онемением в области промежности;
- болью после травмы, повышением температуры или другими системными симптомами.
Также поводом для обращения к врачу является боль в спине, которая:
- возникла впервые и имеет выраженную интенсивность;
- значительно ограничивает повседневную активность или трудоспособность;
- не уменьшается в течение недели, несмотря на отдых и прием обезболивающих препаратов.
Если у вас имеется хронический радикулит, который внезапно изменил характер или резко усилился, это также повод для консультации. Пожилым людям, пациентам с остеопорозом и тем, кто длительно принимает кортикостероиды, следует обращаться к врачу при любых новых болевых ощущениях.
Диагностика боли в спине с иррадиацией в ногу
Точная диагностика является основой успешного лечения. Вертебролог использует комплексный подход, включающий сбор анамнеза, клинический осмотр и инструментальные методы исследования.
Клинический осмотр
На первой консультации врач подробно расспрашивает о характере боли, времени ее появления, факторах, усиливающих или уменьшающих боль, наличии травм и заболеваний позвоночника в прошлом. Важную роль играют сведения о профессиональной деятельности, образе жизни и хронических заболеваниях.
Осмотр включает:
- оценку осанки и объема движений в позвоночнике;
- пальпацию паравертебральных мышц;
- оценку неврологического статуса.
Врач проверяет мышечный тонус ног, чувствительность, рефлексы и проводит специальные неврологические тесты.
Одним из наиболее значимых является симптом Ласега: пациент лежит на спине, врач поднимает выпрямленную ногу. При компрессии нервного корешка возникает усиление боли по задней поверхности ноги. Существуют и другие тесты для дифференциации корешковой боли от боли другой природы.
Инструментальные исследования
Для уточнения диагноза могут быть назначены дополнительные обследования:
- МРТ — позволяет детально оценить состояние межпозвоночных дисков, грыж, нервных корешков, спинного мозга, связок и мышц. Исследование безопасно и не использует рентгеновское излучение.
- КТ — применяется для оценки костных структур позвоночника, если проведение МРТ невозможно.
- Рентгенография — оценивает общую структуру позвоночника, высоту межпозвоночных промежутков, наличие смещений и деформаций, но не визуализирует мягкие ткани.
- Электронейромиография — определяет уровень и степень поражения нервных структур и отличить корешковый болевой синдром от периферических невропатий.
- Лабораторные анализы назначаются для исключения воспалительных, инфекционных или метаболических заболеваний. Может быть рекомендован общий анализ крови, маркеры воспаления, ревматологические тесты, анализ на уровень витамина D и кальция.
Современные подходы к лечению без операции
Безоперационное лечение боли в спине должно быть комплексным и индивидуализированным — в зависимости от причины, вызвавшей симптомы, интенсивности болевого синдрома и общего состояния пациента. В программу лечения входят:
- Медикаментозная терапия для уменьшения боли и воспаления: нестероидные противовоспалительные препараты, мышечные релаксанты, в некоторых случаях — нейропатические анальгетики.
- Физиотерапия играет ключевую роль в восстановлении функции позвоночника. Специалисты разрабатывают индивидуальные программы, направленные на укрепление мышц, повышение гибкости и улучшение осанки.
- Мануальная терапия — эффективна в руках опытного специалиста, направлена на восстановление нормальной биомеханики позвоночника, снятие функциональных блоков и улучшение кровообращения.
- Блокады — обеспечивают быстрое и длительное облегчение боли. Под контролем рентгена или ультразвука врач вводит комбинацию местного анестетика и противовоспалительного препарата непосредственно в область пораженного нервного корешка или паравертебральные ткани.
- Акупунктура — эффективна при хроническом болевом синдроме; многие пациенты отмечают уменьшение боли после курса процедур.
Профилактика и советы для поддержания здоровья позвоночника
Соблюдение простых рекомендаций поможет сохранить здоровье позвоночника и предотвратить развитие болевого синдрома:
- ЛФК, в частности упражнения на укрепление мышц спины и живота, формирующих мышечный корсет, обеспечивают стабильность позвоночника и снижают нагрузку на диски. Плавание, йога, пилатес и ходьба — отличные варианты для поддержания физической формы.
- Правильная эргономика рабочего места особенно важна, если вы много времени проводите сидя. Используйте стул с хорошей поддержкой поясницы, держите монитор на уровне глаз, делайте перерывы для разминки каждые 30–40 минут.
- Поддержание здорового веса снижает перегрузку позвоночника. Сбалансированное питание, богатое кальцием и витамином D, поддерживает здоровье костной ткани.
- Правильная техника подъема тяжестей помогает избежать травм. Поднимайте груз, приседая и держа спину прямой, а не наклоняясь вперед. Держите груз ближе к телу, избегайте скручивающих движений при подъеме.
- Если у вас уже были эпизоды боли в спине, важно регулярно выполнять профилактические упражнения даже в период отсутствия боли. Поддерживая хорошую физическую форму и здоровый образ жизни, вы значительно снижаете риск повторных обострений.
Клиника Бохан — надежная помощь, когда болит спина и отдает в ногу
Клиника вертебрологии Бохан предлагает безоперационное лечение заболеваний позвоночника по проверенным методикам, сосредотачиваясь не только на уменьшении боли, но и на устранении ее причины.
Консервативное лечение начинается с детального неврологического осмотра, анализа МРТ и комплексной оценки состояния позвоночника. Команда опытных вертебрологов, ортопедов и реабилитологов подбирает индивидуальный план терапии, который позволяет снять боль, восстановить подвижность и предотвратить прогрессирование заболевания без хирургического вмешательства.
Мы применяем современные доказательные методики:
- ЛФК под контролем врача;
- мягкие техники мануальной терапии;
- прогрессивную физиотерапию — магнитотерапию SIS, ударно-волновую терапию, лазеротерапию HILT;
- инъекционную терапию, включая блокады и плазмотерапию PRP;
- реабилитационные программы, направленные на уменьшение воспаления и компрессии нерва.
Постоянное медицинское сопровождение и контроль результатов обеспечивают безопасное и эффективное восстановление.
Клиника Бохан помогает пациентам в Киеве, Днепре и Запорожье вернуться к активной жизни без боли в спине и ноге, предлагая профессиональный подход и реальную альтернативу операции.