Онемение ноги вместе с болью в пояснице – опасный симптом или нет
За годы клинической практики врачи клиники Бохан не раз слышали от пациентов сотни различных описаний их ощущений: «как мурашки бегут по ноге», «стопа стала как деревянная», «ощущение, будто нога не моя», «жжение от ягодицы до пяти». Почти всегда эти жалобы сопровождаются болью в пояснице. Большинство людей пытаются игнорировать такие симптомы, надеясь, что «именно пройдет». Но онемение ноги на фоне боли в спине – это серьезный сигнал организма, требующий немедленного внимания и профессиональной оценки.
Что такое онемение и почему оно возникает вместе с болью в пояснице
Онемение или парестезия в медицинской терминологии — это нарушение чувствительности, которое человек описывает как ощущение покалывания, «муравьев», снижения или полной потери ощущений в определенном участке тела. Когда онемение возникает в ноге одновременно с болью в пояснице, это почти всегда указывает на поражение нервных структур, исходящих из пояснично-крестцового отдела позвоночника.
Анатомические основы проблемы
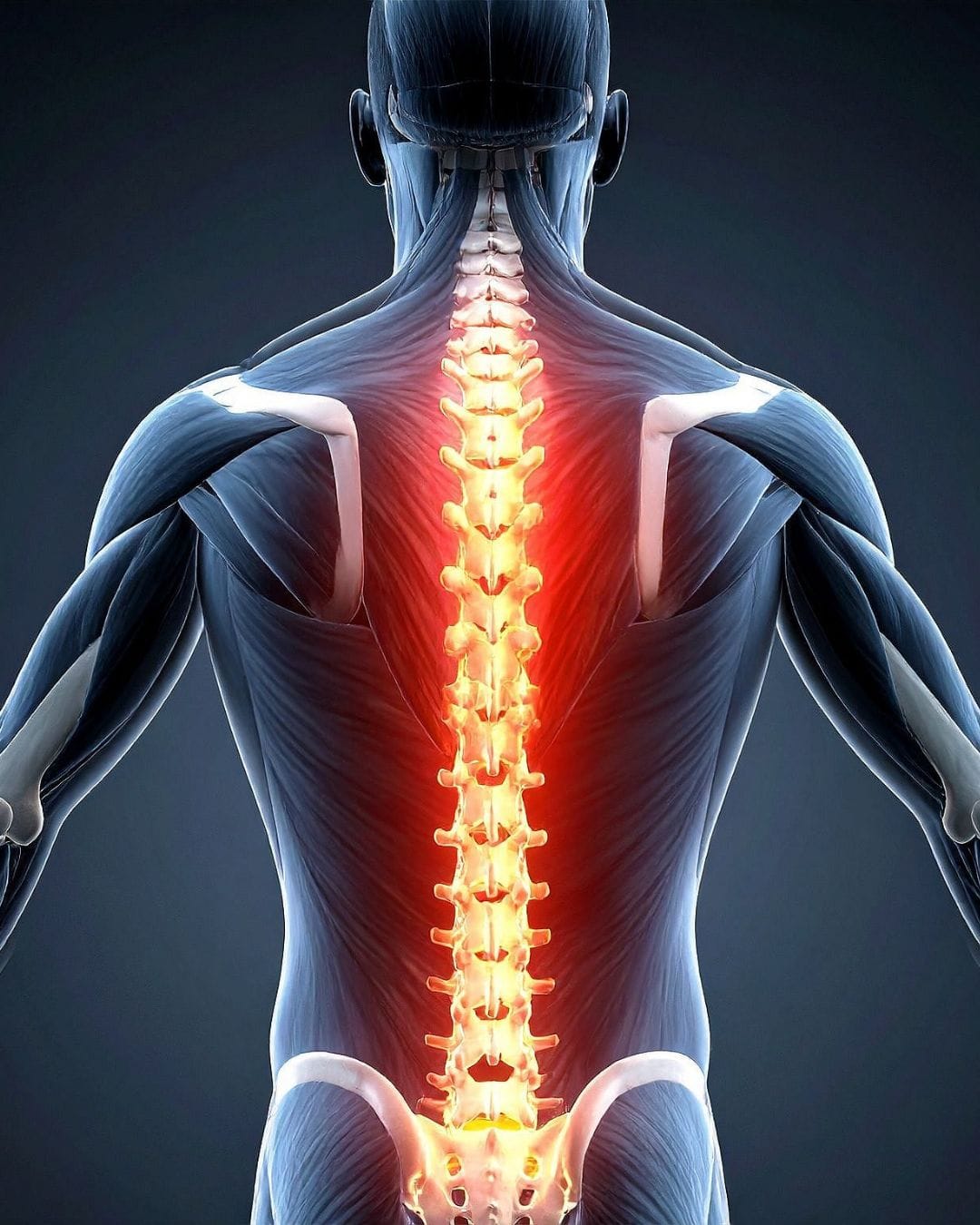
Позвоночник в поясничном участке состоит из пяти позвонков (L1-L5) и крестцовой кости. Между позвонками расположены межпозвоночные диски, выполняющие амортизационную функцию. По бокам каждого позвонка через межпозвоночные отверстия выходят спинномозговые корешки — нервы, формирующие седалищный нерв и другие крупные нервные стволы, идущие к нижним конечностям.
Седалищный нерв – самый длинный и самый толстый нерв в человеческом теле. Он начинается в поясничном участке, проходит через ягодицу, спускается по задней поверхности бедра и разветвляется на более мелкие нервы, иннервирующие голень и стопу. Поэтому проблемы в пояснице могут проявляться симптомами по всей длине ноги.
Механизм возникновения симптомов
Когда нервный корешок сжимается или раздражается в поясничном участке (чаще всего на уровне L4-L5 или L5-S1), возникает два основных эффекта:
- Болевой синдром — раздражение болевых волокон нерва вызывает ощущение иррадиирующей (отдающей) боли от поясницы вниз по ноге. Характер боли может быть разным: острый, стреляющий, жгучий, ноющий. Часто боль усиливается при движении, кашле, чихании, длительном сидении.
- Нарушение чувствительности — компрессия чувствительных волокон нерва приводит к онемению, покалыванию, снижению осязания, температуры, боли в зоне иннервации пораженного нерва. На начальных этапах это может быть легкое онемение, но при прогрессировании чувствительность исчезнет полностью.
Причины сочетания боли в пояснице и онемения ноги
Межпозвоночная грыжа – самая частая причина. Более 70% пациентов с такими жалобами имеют грыжу межпозвоночного диска. Грыжа возникает, когда повреждается наружная оболочка диска (фиброзное кольцо), и внутреннее желеобразное вещество (пульпозное ядро) выходит наружу, образуя выпячивание.
Если грыжа направлена в сторону спинномозгового канала или межпозвоночного отверстия, она приводит к защемлению нервного корешка. В зависимости от уровня поражения симптомы проявляются в разных зонах ноги:
- Грыжа L4-L5 – онемение по передне-наружной поверхности бедра, голени, верхней части стопы, большого пальца.
- Грыжа L5-S1 — онемение по задней поверхности бедра, икроножной мышцы, наружному краю стопы, мизинца.
Интенсивность симптомов зависит от размера грыжи, степени компрессии нерва и наличия воспалительного процесса вокруг пораженного участка.
Протрузия диска – предшественник грыжи
Протрузия – это выпячивание диска без разрыва фиброзного кольца. Хотя протрузия менее драматична, чем грыжа, она тоже может вызвать компрессию нервного корешка, особенно если расположена в заднелатеральном направлении. Боль при протрузии обычно менее интенсивна, чем при грыже, но онемение может быть выраженным.
Стеноз спинномозгового канала
Стеноз – это сужение спинномозгового канала или межпозвонковых отверстий. Чаще это заболевание развивается у людей после 50 лет вследствие дегенеративных изменений: разрастания костных выростов (остеофитов), утолщения связок, артроза фасеточных суставов.
При стенозе симптомы часто усиливаются при ходьбе и стоянии (когда разгибается позвоночник) и уменьшаются при наклоне вперед или сиденье (когда канал немного расширяется). Характерный симптом — «перемежающая хромота»: после прохождения определенного расстояния возникает слабость и онемение в ногах, что заставляет человека остановиться и присесть.
Спондилолистез
Это патологическое смещение одного позвонка в отношении другого. Чаще наблюдается смещение L5 относительно S1. При смещении может происходить сжатие нервных структур с развитием болей и онемения. Спондилолистез бывает врожденным или приобретенным вследствие травм, дегенеративных процессов.
Синдром грушевидной мышцы
Не всегда причина онемения ноги находится в позвоночнике. Грушевидная мышца расположена глубоко в седалищном участке, и седалищный нерв проходит под ним или через него. При спазме или воспалении этой мышцы нерв сжимается, что вызывает боль в ягодице и онемение по задней поверхности ноги – состояние, имитирующее радикулопатию.
Отличие от корешкового синдрома: при синдроме грушевидной мышцы боль в пояснице менее выражена или отсутствует, зато имеется болезненность при пальпации ягодичной области, боль усиливается при повороте бедра внутрь.
Сопутствующие симптомы, на которые следует обратить внимание
Онемение и боль редко существуют изолированно. Обычно пациенты отмечают дополнительные проявления, помогающие уточнить диагноз:
- Мышечная слабость: если вместе с онемением вы чувствуете, что нога «не слушается», трудно подняться на носки или пятки, приподнять ногу, это свидетельствует о поражении двигательных волокон нерва. Слабость – более тревожный признак, чем простое онемение, поскольку указывает на значительную компрессию нерва.
- Изменение сухожильных рефлексов: снижение или отсутствие ахиллового рефлекса (при ударе молотком по пяточному сухожилию стопа не разгибается) указывает на поражение корешка S1. Снижение коленного рефлекса – на поражение L3-L4. Эти изменения врач обнаруживает при неврологическом осмотре.
- Нарушение функции тазовых органов: самый опасный симптом – это нарушение мочеиспускания (невозможность самостоятельно помочиться или, наоборот, недержание мочи), дефекации, снижение чувствительности в промежности (симптом «седла всадника»). Это признаки синдрома конского хвоста – состояния, требующего срочной хирургической помощи в течение 24-48 часов.
- Характер и локализация боли: боль может быть локализована только в пояснице или иррадиировать в ногу. Иррадиация ниже колена, особенно стопы, почти всегда указывает на корешковый синдром. Боль может усиливаться в определенных положениях: при сидении, стоянии, наклонах, вращениях туловища.
Ситуации, требующие срочной помощи
Есть случаи, когда затяжка с визитом может привести к серьезным последствиям:
- Синдром конского хвоста – если онемение распространяется на обе ноги, появляется недержание мочи или кала, онемение в промежности – это неотложное состояние. Каждый час задержки уменьшает шансы на полное восстановление функций. Необходима срочная госпитализация и хирургическое вмешательство.
- Быстрое прогрессирование слабости – если через несколько часов или дней нога становится все слабее, тяжело ходить, возникает «свисание стопы» (невозможность поднять стопу вверх) – это свидетельствует о тяжелой компрессии нерва. Чем дольше нерв находится под давлением, тем меньше шансы на полное восстановление его функции.
- Травма в анамнезе – если симптомы возникли после падения, ушиба, ДТП – необходима срочная диагностика для исключения перелома, нестабильности позвоночника.
- Интенсивная не купируемая боль — если боль так сильна, что не уменьшается ни в одном положении, не помогают обычные обезболивающие, нарушается сон — нужна немедленная помощь.
Чем опасно длительное онемение
Если нерв находится под давлением длительно (недели, месяцы), возникают необратимые изменения — дегенерация нервных волокон. В таком случае даже после устранения компрессии (консервативно или хирургически) есть риск, что чувствительность и сила в ноге могут не восстановиться полностью, возникнут осложнения. Поэтому золотое правило неврологии: чем раньше начать лечение, тем лучше прогноз.
Диагностика — как установить точную причину?
Для определения причины онемения и боли необходимо комплексное обследование.
В первую очередь – неврологический осмотр. В ходе консультации врач проводит детальное неврологическое обследование:
- оценка болевых зон и их локализации:
- проверка чувствительности в разных участках ноги (прикосновение, укол, температура);
- оценка мышечной силы в разных группах мышц;
- исследование сухожильных рефлексов;
- специальные тесты (Лассега, тест с поднятием прямой ноги);
- пальпация позвоночника и мышц.
На основании клинического осмотра опытный невролог может предположить уровень поражения и дополнительных исследований.
Магнитно-резонансная томография (МРТ)
МРТ пояснично-крестцового отдела позвоночника позволяет подробно визуализировать:
- межпозвоночные диски (наличие протрузий, грыж, их размер и направление);
- состояние позвонков (дегенеративные изменения, смещения, переломы);
- спинномозговой канал (наличие стеноза);
- мягкие ткани (воспалительные процессы, опухоли);
- нервные корешки (признаки компрессии).
Вместе с выводом обязательно нужен диск или флешка со снимками – именно их врач подробно анализирует при планировании лечения.
Компьютерная томография (КТ)
КТ лучше визуализирует костные структуры, поэтому назначается при подозрении на переломы, выраженные остеофиты, костные стенозы. Для оценки мягких тканей (дисков, нервов) КТ уступает МРТ.
Электронейромиография (ЭНМГ)
ЭНМГ – это исследование, при котором оценивается проводимость нервных импульсов по нервам и функциональное состояние мышц. Метод позволяет:
- подтвердить поражение конкретного нерва или корешка;
- оценить степень повреждения нерва;
- дифференцировать корешковый синдром от периферической нейропатии;
- определить прогноз обновления.
Врачи клиники Бохан используют ЭНМГ для точной диагностики и мониторинга эффективности лечения.
Рентгенография
Рентген позвоночника предоставляет информацию о костных структурах: высоту позвонков, выраженность остеофитов, искривление позвоночника, нестабильность (на функциональных снимках). Однако для диагностики причин онемения рентген имеет ограниченную ценность, потому что не показывает диски и нервы.
Анализы крови
При подозрении на воспалительные или системные заболевания назначаются общий и биохимический анализ крови, показатели воспаления (СОЭ, С-реактивный белок), ревматоидный фактор.
Консервативное лечение — путь к выздоровлению без операции
В подавляющем большинстве случаев (85-90%) онемение ноги на фоне боли в пояснице подвергается консервативному лечению. Операция нужна только при тяжелой компрессии с нарастающим неврологическим дефицитом или синдроме конского хвоста.
Медикаментозная терапия
Нестероидные противовоспалительные препараты (НПВП) – снимают воспаление и боль. Чаще используются диклофенак, ибупрофен, мелоксикам, нимесулид. Курс обычно составляет 7–14 дней. Также часто назначают:
- Мышечные релаксанты расслабляют спазмированные мышцы спины, что уменьшает болевой синдром. Назначаются тизанидин, толперизон на 1-2 нед.
- Витамины группы В – улучшают метаболизм нервной ткани, ускоряют восстановление поврежденных нервных волокон. Особенно эффективны в инъекционной форме в начале лечения с последующим переходом на таблетированную форму.
- Сосудистые препараты улучшают микроциркуляцию в зоне пораженного нерва, что способствует его восстановлению.
- Антиконвульсанты — при нейропатической боли (жгучая или стреляющая боль) назначаются габапентин или прегабалин, которые эффективно уменьшают этот тип боли.
Блокады под УЗИ-навигацией – быстрое обезболивание
Одним из самых эффективных методов купирования острой боли и онемения является лечебная блокада. В Клинике Бохан мы выполняем блокады под контролем УЗИ-аппарата, что гарантирует точное введение препарата в нужную зону.
Виды блокад:
- Паравертебральная блокада – введение анестетика и кортикостероида в паравертебральную зону на уровне пораженного сегмента.
- Эпидуральная блокада – введение препарата в эпидуральное пространство для максимального противовоспалительного эффекта.
- Блокада грушевидной мышцы — при соответствующем синдроме.
Эффект наступает уже через 10-15 минут: уменьшается боль, расслабляются мышцы, постепенно уменьшается онемение. Курс может включать 3-5 блокад с интервалом в несколько дней.
Физиотерапия – мощный инструмент восстановления
Лазеротерапия HIL – высокоинтенсивная лазерная терапия проникает глубоко в ткани, снимает воспаление, улучшает регенерацию нервных волокон. Курс 10–12 процедур дает стабильный результат. Также эффективны:
- магнитотерапия SIS – улучшает кровообращение, снимает отек, обладает обезболивающим эффектом;
- ударно-волновая терапия – разрушает плотные мышечные триггеры, улучшает трофику тканей;
- акупунктура – стимулирует собственные механизмы обезболивания и восстановления.
Мануальная терапия и массаж
При правильном выполнении мануальная терапия может устранить функциональные блоки в позвоночнике, улучшить его подвижность. Массаж расслабляет мышцы, снимает спазм, улучшает кровообращение, уменьшает болевой синдром.
Лечебная физкультура – основа долговременного результата
После снятия острой боли обязательный этап лечения – это ЛФК. Индивидуально подобранный комплекс упражнений:
- укрепляет мышечный корсет спины;
- улучшает гибкость позвоночника;
- восстанавливает правильные двигательные стереотипы;
- предупреждает рецидивы.
Упражнения выполняются под контролем физиотерапевта, постепенно интенсивность нагрузки увеличивается. Важно продолжать занятия и после окончания основного курса лечения – это лучшая профилактика повторения проблемы.
Распространенные ошибки пациентов
Многие при появлении боли и онемения идут не к врачу, а в аптеку или ищут советы в интернете. Принимают разные препараты, делают компрессы, прогревание. Но без точного диагноза такое лечение может быть неэффективным или даже вредным. Например, прогревание при остром воспалении может усилить отек и компрессию нерва.
Откладывание визита к врачу: «Подожду неделю, может, пройдет именно» — самая частая ошибка. Время в случае компрессии нерва – критический фактор: чем дольше нерв страдает, тем тяжелее и дольше будет лечение.
Скорая помощь в клинике Бохан
Все необходимое для диагностики и безоперационного лечения находится в клинике Бохан:
- Пациенты самостоятельно определяют удобное для них время и не ждут в бесконечных очередях.
- Они проходят обследование и лечение на базе клиники, поскольку здесь есть все необходимое оборудование, чтобы сделать качественную диагностику, провести полноценное лечение.
- Реабилитация проводится под наблюдением специалистов до полного выздоровления.
- Здесь работают квалифицированные врачи с многолетним опытом, использующими современные и проверенные методики лечения.
После завершения лечения вы всегда можете обратиться за поддержкой, если вам необходима консультация или поддержка.
Звоните и запишитесь на консультацию, чтобы избавиться от боли в пояснице, шее или суставах как можно быстрее!