Ущемление седалищного нерва, симптомы и лечение
Одна из самых частых причин острой боли в спине и нижних конечностях – это ущемление седалищного нерва. По разным источникам от 3 до 40% людей хоть раз в жизни сталкиваются с этой проблемой. Чтобы визит к врачу стал более продуктивным, рассмотрим симптомы и лечение ущемления седалищного нерва. Когда пациенты имеют представление о болезни, ее причинах и способах лечения, то более четко и последовательно излагают жалобы. Соответственно, у врача больше времени на осмотр и на конкретные уточняющие вопросы.
Что такое седалищный нерв?
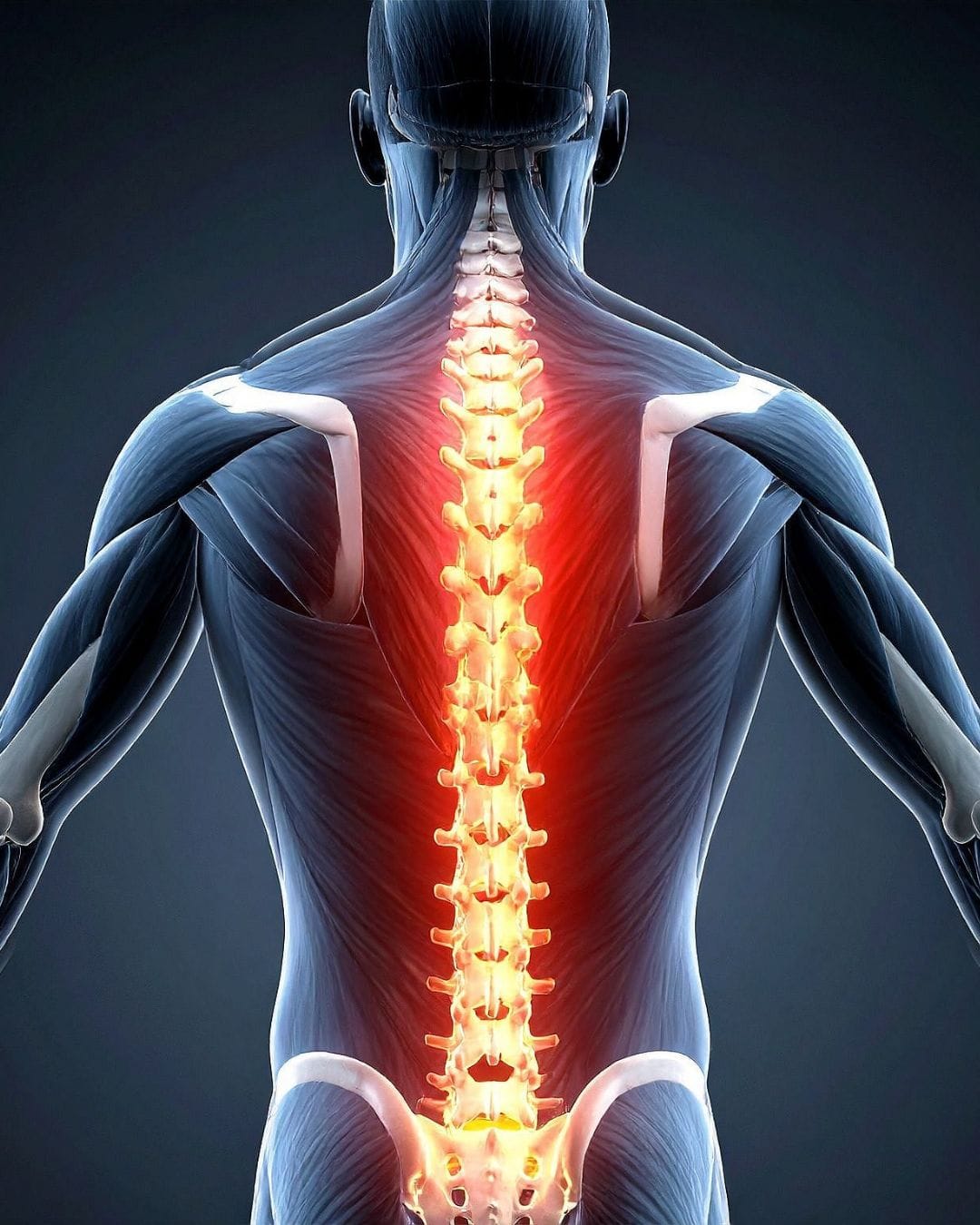
Позвоночник состоит из 33-34 позвонков, которые условно сгруппированы в пять отделов: шейный, грудной, поясничный, крестцовый и копчиковый. Внутри позвоночника расположен спинной мозг – орган центральной нервной системы. Между каждыми двумя соседними позвонками по обе стороны есть отверстия. Через них проходят нервные корни, связывающие спинной мозг со всеми другими нервами организма.
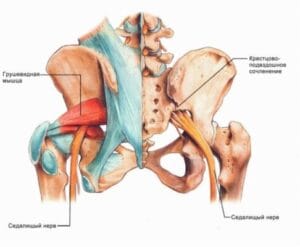
Седалищный нерв образуется из двух поясничных и трех крестцовых спинномозговых нервов (LIV, LV, SI-SIII). Это самый большой нерв в теле человека: его толщина сравнима с указательным пальцем. И самый длинный: ветви седалищного нерва иннервируют мышцы седалищной области и ноги, начиная от бедра и заканчивая пальцами на стопе. Благодаря этому нервному пучку мы можем двигать ногой, чувствовать, куда наступаем, чувствовать боль, если ударились коленом или натерли мозоль. То есть вся информация о состоянии кожи, мышц, костей и суставов ноги передается в мозг по веточкам седалищного нерва, и движения снабжаются ими же. В зависимости от уровня поражения нерва жалобы пациента разнятся. Задача врача – выяснить, почему развилось зажим, чтобы устранить его, а не просто облегчить симптомы.
Причины ущемления и воспаления седалищного нерва
В переводе с греческого «ишиас» это воспаление седалищного нерва. Не любое сдавление нерва сопровождается воспалением. Но для простоты понимания ишиас и ущемления седалищного нерва условно считают равнозначными терминами. Ишиас – это не болезнь, а синдром. То есть, группа симптомов, за которыми скрываются разные патологии.
Основные причины ишиаса
- Грыжа межпозвонкового диска – выявляется в 90% случаев ущемления седалищного нерва. При этом обратное условие «есть грыжа, следовательно, будет ущемление» не верно. Грыжи бывают бессимптомными.
- Стеноз позвоночного канала, спондилоартроз – возрастные изменения костной ткани и связок.
- Опухоль – сдавливает нерв своей массой. Редкая, но опасная патология.
- Спазм грушевидной мышцы – седалищный нерв проходит внутри грушевидной мышцы, поэтому при ее напряжении сдавливается.
- Повреждение нерва при внутримышечных инъекциях – уколы можно производить только в верхний наружный квадрант ягодицы, так как ниже в глубине мышц проходит седалищный нерв. Медицинские работники об этом знают, а дилетанты – не факт.
- Повреждение нерва при травмах и переломах в области тазобедренного сустава, при протезировании сустава.
- Инфекции (грипп, малярия и др.) – воспаление происходит за счет общего действия инфекционных токсинов.
- Беременность – увеличенная матка во втором-третьем триместре оказывает давление на тазовые мышцы, вызывая их спазм. .
Факторы риска
Факторы, повышающие риск ишиаса:
- Возраст 45-64 лет. Хотя, по наблюдениям врачей, средний возраст молодеет, и уже в 30-40 ишиас тоже не редкость.
- Мужской пол. По статистике мужчины болеют чаще женщин.
- Лишний вес. Чем больше лишних килограммов нагрузки на позвоночник, тем выше риск деформации, появления грыж и сдавления нервов.
- Курение, алкоголь. Токсины вызывают кислородное голодание нервной ткани, как следствие – воспаление нерва.
- Сахарный диабет. Избыток глюкозы также приводит к воспалению в нервных окончаниях.
- Чрезмерная физическая нагрузка, частые наклонности, подъем тяжелого.
- Вождение. Имеет значение длительность и уровень вибрации.
- Сидячий образ жизни, продолжительное состояние стоя.
Симптомы ишиаса
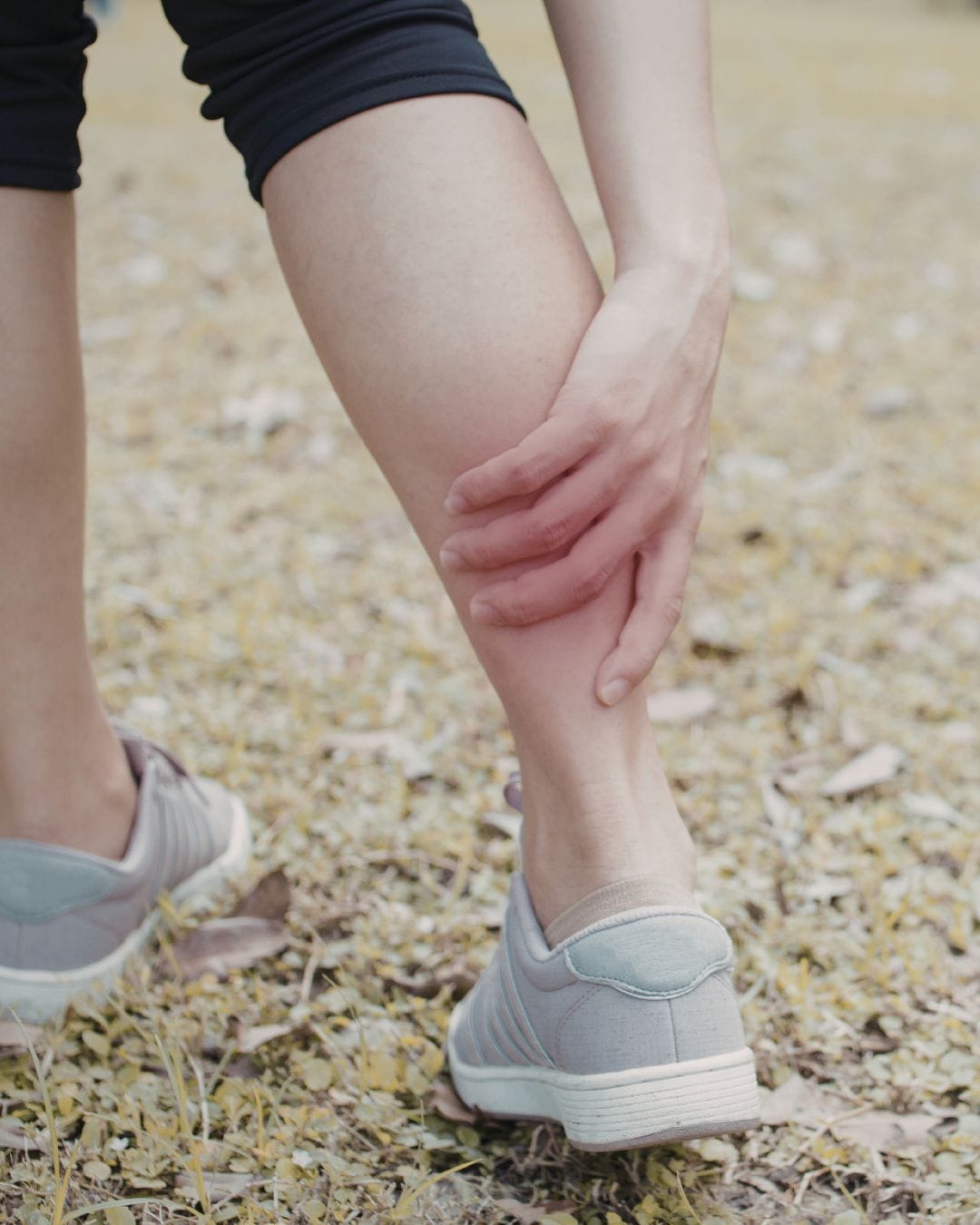
- Боль в спине, пояснице или седалищном участке. Пациенты описывают боль как острую, жгучую, стреляющую. Она возникает внезапно, распространяется в ногу ниже колена, вплоть до пальцев стопы. Поражение чаще одностороннее. Боль усиливается при длительном стоянии и изменении положения тела, а также при чихании, кашле и смехе. Реже болевой синдром начинается постепенно с тянущей, ноющей боли, которая усиливается при физической нагрузке.
- Нарушение подвижности в суставе: полностью разогнуть ногу невозможно, как будто ее «заклинило». Бывает, что пациенты хромают.
- Онемение, покалывание, неприятные ощущения в виде муравьев, холода или жары.
- Изменение цвета кожи по сравнению со здоровой ногой. Может быть бледность или наоборот, краснота.
- Повышение температуры тела и общее недомогание, если причина ишиаса – инфекционное заболевание.
- Симптом Ласега или симптом натяжения специфичен для ишиаса. Больной лежит на спине, а врач поднимает его разогнутую в колене ногу. У здорового человека нога поднимается на 90 градусов. При ущемлении седалищного нерва угол меньше, т.к. боль не позволяет двигаться выше.
Что делать при ущемлении седалищного нерва?
Если нерв защемился внезапно и боль сильная, человек обращается за помощью как можно быстрее. Если же симптомы нарастают постепенно или болезненность не постоянна, визит в клинику может долго откладываться потом. При этом пациента все равно волнует, как избавиться от боли в седалищном нерве в домашних условиях. Особенно если ишиас возник у женщины во время беременности, когда способы лечения ограничены из-за потенциального риска для плода. Самое простое, что можно сделать для облегчения боли – выбрать удобную позу. Здесь нет универсального решения. Каждый руководствуется личными ощущениями.
Как положение тела влияет на болевой синдром:
- Мышцы устают находиться в одной позе длительное время, и тогда возникает спазм. При спазме грушевидной мышцы ущемляется седалищный нерв. Соответственно, то положение, которое повлекло боль, нужно изменить. Долго сидели – встаньте и пройдитесь, долго стояли – сядьте.
- Положение, выбранное для облегчения боли, также следует изменять. Выберете два-три варианта, у которых боль минимальна, и чередуйте их.
- Если вы вынуждены долго стоять, переносите вес тела одну, то другую ногу поочередно разгружаются.
- При долгой сидящей работе выбирайте моменты встать, пройтись, потянуться. Разминаться по пять минут за каждый час.
- Для облегчения боли в положении сидя выберете высокий стул, под спину положите подушку, чтобы спина была выпрямлена, а в коленях образовался прямой или тупой угол.
- Положение лежа и полулежа пациенты выбирают чаще всего. Используйте дополнительные подушки: под колени и поперек, когда лежите на спине; между изогнутыми коленями и под верхнюю руку, когда лежите на боку. Для таких случаев удобны «подушки для беременных». Они длинные, имеют форму буквы П или Р, то есть одновременно поддерживают поясницу, ноги и руки. При одностороннем ишиасе пациенты отмечают, что легче лежать на здоровом боку.
- Согревание и массаж совместно с расслабляющими позициями убирают напряжение мышц. В случае спазма грушевидной мышцы этого может быть достаточно для выздоровления.
- Иногда зажим прекращается без медицинских вмешательств. Но если улучшение не наступает в течение одного-трех дней, без визита к врачу не обойтись. Чем быстрее будет проведено обследование, тем больше шансов на эффективное лечение.
Способы лечения ущемления седалищного нерва
При лечении ишиаса врачи пытаются начинать с консервативных методов, кроме случаев, когда операция – единственный способ. Обычно обострение ишиаса длится не более шести недель. Если ожидаемого улучшения не наступило, то решают вопрос о хирургическом лечении. Как вылечить ущемление седалищного нерва консервативно:
- Записаться на консультацию к врачу
- Использовать лекарства из группы нестероидных противовоспалительных средств (НПВС). Конкретный препарат, дозировку и продолжительность приема подбирает врач после осмотра. Согласно исследованиям, у лекарства в таблетках такая же эффективность, как в уколах.
- Лечебная физкультура (ЛФК) с использованием растяжек. Этот способ наиболее безопасен для беременных. Упражнения должны быть направлены на растяжение мышц, окружающих седалищный нерв, в первую очередь грушевидной мышцы. Можно заниматься самостоятельно после инструктажа врача ЛФК.
- Физиотерапия. Магнитотерапия, лазеротерапия, ударно-волновая терапия.
- Плавание. Также помогает мягко снять нагрузку и растянуть мышцы.
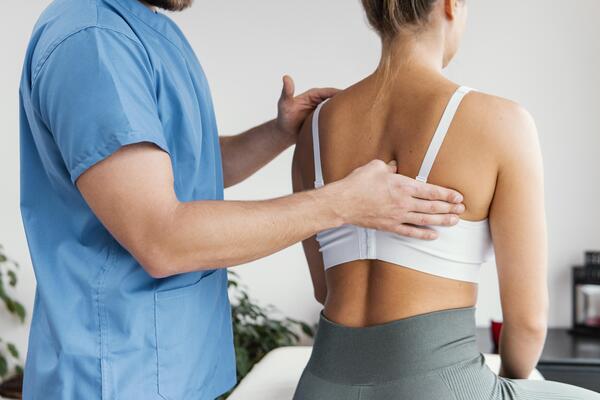
- Массаж и мануальная терапия. Расслабляет, помогает снять боль.
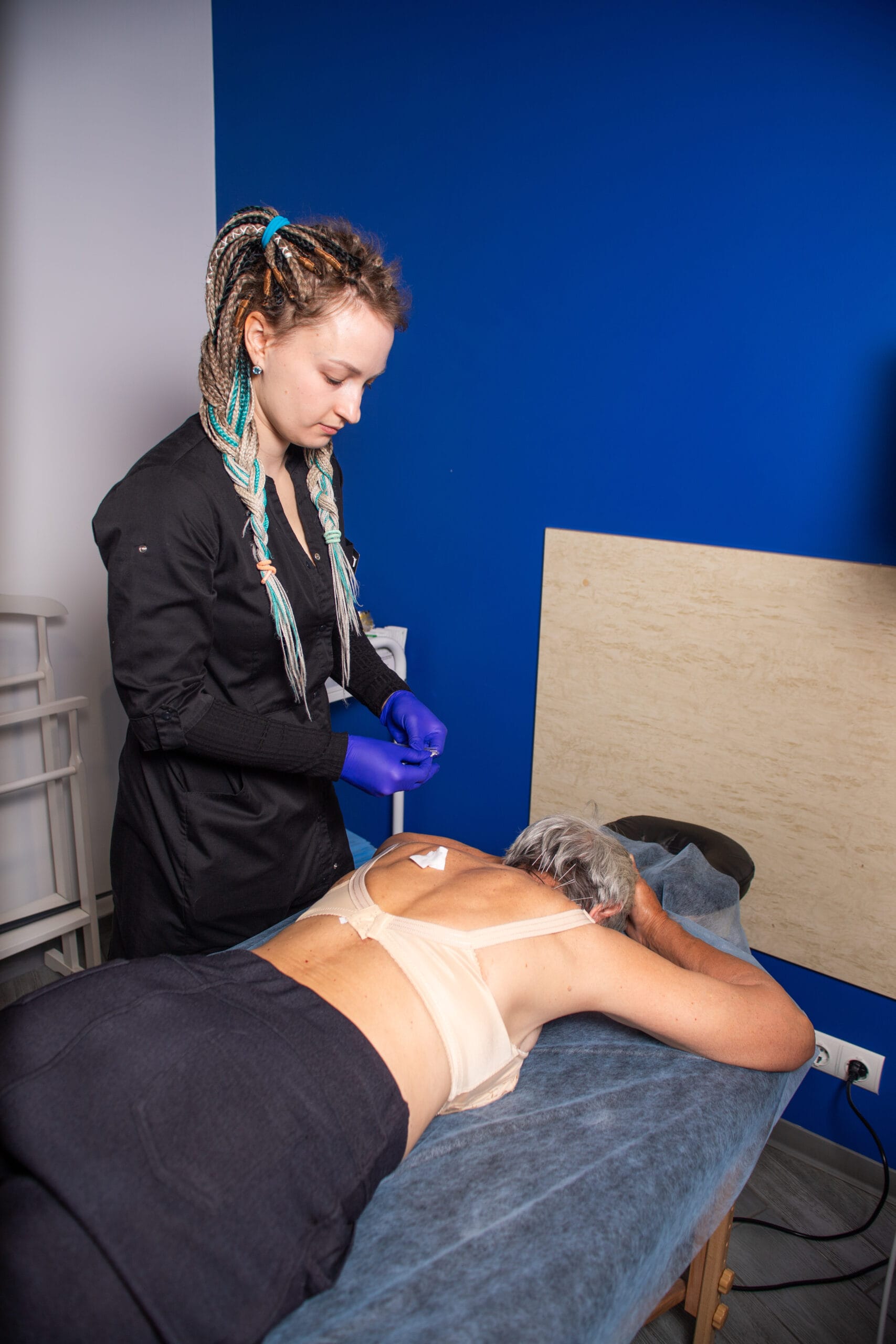
- Инъекции. Эпидуральные инъекции кортикостероидов и местных анестетиков.
Как вылечить ущемление седалищного нерва хирургическим путем:
- Минимально инвазивная операция. Малотравматические вмешательства, в ходе которого устраняют факторы, непосредственно сдавливающие седалищный нерв. К примеру, рассекают межпозвонковые связи, сращивают соседние позвонки, удаляют межпозвонковые диски, заменяют их на искусственные. Уменьшить количество и площадь разрезов помогает использование эндоскопических инструментов.
- Лазерная хирургия. Также является малотравматической операцией. Позволяет удалить костные шпоры, то есть разрастание костей, через которые сужается позвоночный канал и межпозвонковые отверстия. Лазером полностью или частично удаляют межпозвонковые диски (нуклеопластика).
- Нейрохирургические операции с обычным широким доступом. Через разрез на спине проводится необходимая операция: удаление и замена дисков (дискэктомия), рассечение связок, удаление остистых отростков и скобок позвонка (ламинэктомия), сращение позвонков (спондилодез).