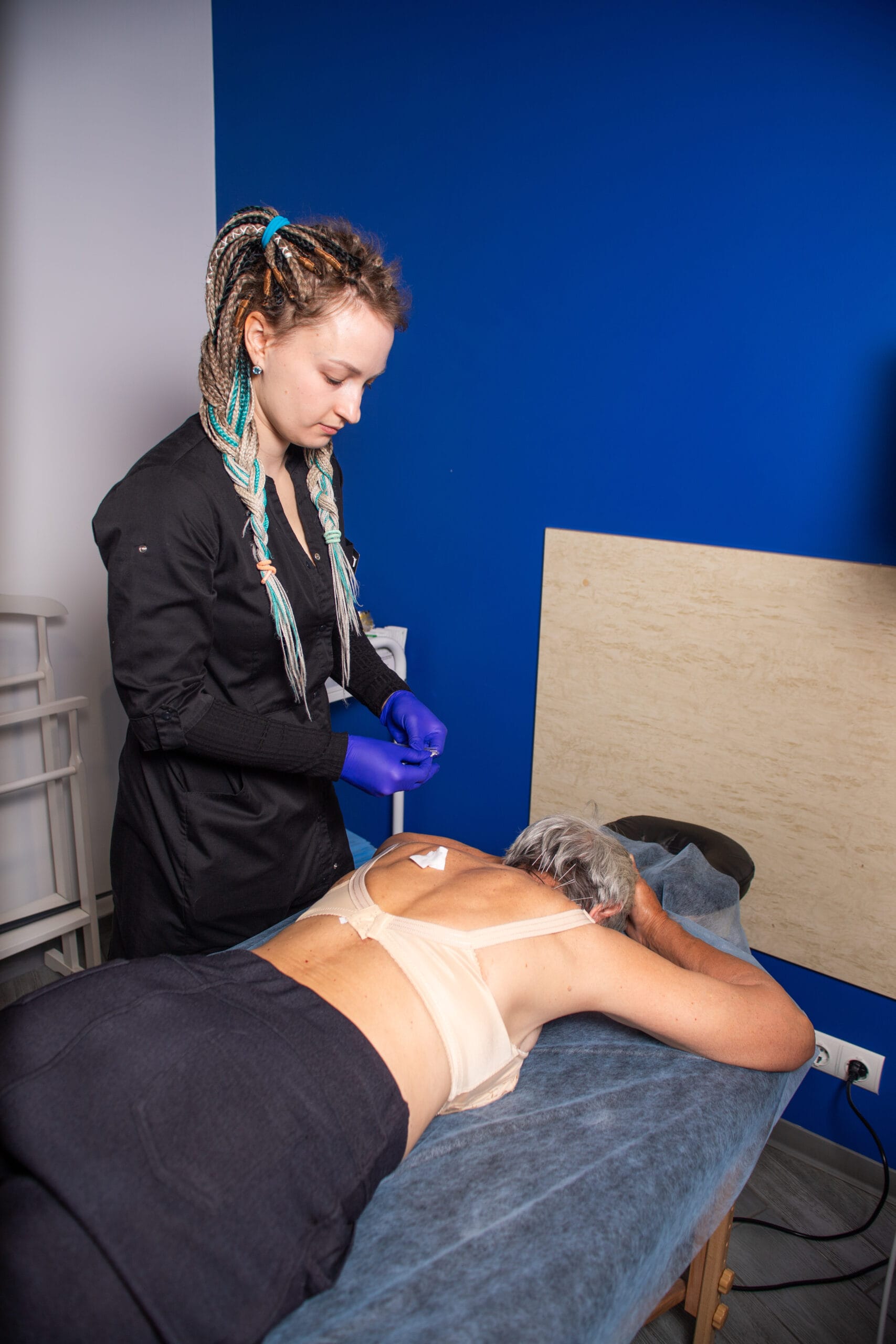
Автор: Бохан Артур
-

Як ми лікуємо грижу без операції? Просте пояснення.
24 Лютого, 2026Зміст:
- Що таке грижа міжхребцевого диска?
- Що таке клітинний імунітет і як він прибирає грижу?
- Терміни та прогнози одужання без лікування.
- Суть лікування: як ми беремо участь у цьому процесі.
- У яких випадках операція справді потрібна?
- Що точно не можна робити пацієнту з гострою грижею диска.

Що таке грижа міжхребцевого диска?
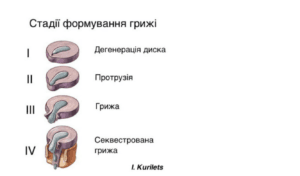
Грижа міжхребцевого диска — це розрив зовнішньої оболонки диска, що супроводжується виходом внутрішнього вмісту назовні та здавленням сусідніх нервових корінців, що викликає гострий або хронічний біль, оніміння або слабкість у кінцівках. В основі цієї проблеми лежить тривале старіння самого диска, а грижа насправді є лише частиною цього процесу.

Уявіть нову гумову прокладку — вона м’яка й еластична. З часом гума стає сухішою та менш гнучкою. Якщо на неї тиснути, вона вже не тримає форму так добре. Диск поводиться схожим чином.
Усе починається зі збільшення щільності середини диска та внутрішніх розривів зовнішньої оболонки — це ті самі гострі простріли в спині, які могли бути 1–3–5 років тому й передували появі грижі. Коли вже формується випинання, болі можуть бути як непомітні, так і сильні — залежить від того, наскільки сильно здавлюються нервові закінчення та наскільки виражений запальний процес.
У цей час симптоматика набуває стереотипного для випинань характеру — біль починає віддавати в кінцівку, можуть з’являтися розлади чутливості — оніміння, поколювання в кінцівках.

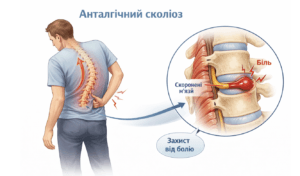
Паралельно організм вмикає захисні механізми, йде процес адаптації скелета до пошкодження, перебудовується м’язовий тонус, з’являється м’язово-тонічне напруження, а разом із тим і болі. Може навіть з’явитися викривлення хребта, так званий анталгічний сколіоз — теж захисно-пристосувальна реакція, необхідна для того, щоб захистити пошкоджений сегмент від ще більшого пошкодження.
Таким чином у тісному зв’язку, пліч-о-пліч, йдуть хімічні процеси та функціональні захисні реакції, які слугують як сигналом про поломку, так і тим, що доставляє нам стільки дискомфорту.
Що таке клітинний імунітет і як він прибирає грижу?
Імунітет — це система захисту організму. Є антитіла — це як сигналізація. А є клітинний імунітет — це як охорона, яка реально виходить і розбирається.
Клітинний імунітет — це робота спеціальних клітин, які:
- знаходять пошкодження,
- прибирають зруйновані тканини,
- контролюють запалення,
- допомагають відновленню.
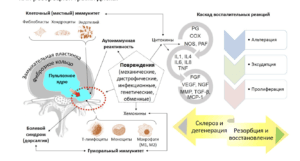
Головні «прибиральники» і «захисники» — це макрофаги. Макрофаги — це як двірники й служба безпеки одночасно. Вони приходять туди, де є пошкодження, прибирають зруйновані клітини й запускають процес відновлення. Вони не «погані» і не «агресивні». Вони працюють тоді, коли є сигнал пошкодження.
В організмі є органи, які ізольовані від імунної системи:
- око,
- яєчка,
- головний мозок,
- міжхребцевий диск (частково).
Чому?
Тому що деякі тканини повинні бути «тихими» і не викликати зайвої імунної реакції.Проста аналогія:
“Уявіть закриту кімнату, куди охорона зазвичай не заходить. Там усе спокійно й ізольовано. Але якщо стіну цієї кімнати пошкодити — охорона сприймає все всередині як “чуже” і може реагувати занадто активно.”Це називається імунною привілеєю.
Тепер найцікавіше — як це пов’язано з грижею.
Міжхребцевий диск — це частково «ізольована» структура. Пульпозне ядро всередині диска зазвичай не контактує з імунною системою, організм його “не бачить”.Коли формується грижа:
- оболонка пошкоджується,
- частина внутрішнього вмісту виходить назовні,
- імунна система вперше «бачить» цю тканину.
І що відбувається?
Макрофаги приходять і починають реагувати. Це викликає запалення, а разом із тим набряк і біль. Біль при грижі — це не лише механічний тиск. Це ще й імунна реакція на тканину, яка раніше була ізольована.Але є і хороші новини!
Макрофаги поступово переробляють тканину, що вийшла, і з часом грижа може зменшуватися в розмірі — це і називається макрофагальним лізисом або резорбцією грижі диска.
Терміни та прогнози одужання без лікування
Виходячи з вищевикладеного — ви можете одужати від грижі абсолютно природним шляхом, без жодного втручання. Нижче наведу кілька наукових статей, які описують спонтанний регрес грижі:
Lumbar herniated disc: spontaneous regression — огляд літератури
Детальний розбір випадків і механізмів спонтанної регресії грижі, з прикладами змін на МРТ без хірургічного втручання.
🔗 https://pmc.ncbi.nlm.nih.gov/articles/PMC5256262/Spontaneous regression of lumbar disc herniation: cases and literature review
Огляд 46 пацієнтів із 28 публікацій, що описує феномен зменшення грижі та можливі фактори.
🔗 https://pubmed.ncbi.nlm.nih.gov/39355368/Spontaneous regression of lumbar disc herniation (PubMed)
Два випадки спонтанної регресії грижі з покращенням симптомів без операції.
🔗 https://pubmed.ncbi.nlm.nih.gov/20028647/Systematic review: probability of spontaneous regression of lumbar herniated disc
Огляд даних з оцінкою ймовірності резорбції залежно від типу грижі:
96% для секвестрації
70% для екструзій
41% для протрузій
🔗 https://pubmed.ncbi.nlm.nih.gov/25009200/Spontaneous regression of extruded lumbar disc herniation — механізм і випадки
Описує, як запальна реакція за участі макрофагів і неоваскуляризація можуть призводити до зменшення грижі.
🔗 https://www.e-neurospine.org/journal/view.php?number=127Тобто, виходячи з наукових даних, регрес грижі в природних умовах може відбуватися протягом 3–12 місяців. На жаль, у цей час можуть бути активні симптоми, які так чи інакше обмежують фізичні можливості пацієнта. Біль інколи може бути нестерпним, що часто призводить до хірургічних втручань.
Суть лікування: як ми беремо участь у цьому процесі
Виходячи з вищезазначеного, ваш організм лікує грижу самостійно, а завданням лікування є створення сприятливих умов.

Наш метод лікування включає 3 основні принципи:
- Прогнозування можливості резорбції до лікування за МРТ;
- Стимуляція та підтримання процесу резорбції грижі;
- Навчання пацієнта правильному режиму.
Прогнозування можливості резорбції проводиться за авторською методикою, розробленою Боханом А.Ю., і включає комплексну оцінку стану пацієнта: збір анамнезу, проведення функціонального та клінічного огляду, детальний розбір файлів МРТ.
На підставі цього формується прогноз лікування, він може бути: низький (<50%), середній (50–70%) і високий (70–90%). Це впливає на терміни лікування та кількість курсів, а також дає можливість ухвалити правильне рішення щодо необхідності хірургічного втручання.
Метод прогнозування заснований на вибірці даних понад 10 тис. пацієнтів, які проходили лікування в клініках, і постійно вдосконалюється на основі нових даних.
Стимуляція та підтримання резорбції полягає у:
- адекватній медикаментозній корекції;
- контролі больового синдрому;
- проведенні високоінтенсивного апаратного лікування;
- повторних ін’єкціях стовбурових клітин.
Досить частою проблемою є безконтрольний прийом пацієнтами нестероїдних протизапальних препаратів (знеболювальних), повторні блокади глюкокортикоїдами, що в довгостроковій перспективі погіршує одужання пацієнта.
Більшість препаратів, які призначаються лікарями, потребують підбору ефективного дозування, що можливо при постійному контакті лікаря з пацієнтом. Правильне призначення та підбір препаратів дозволяє знижувати й контролювати больовий синдром без шкоди для організму.
Для контролю больового синдрому можуть використовуватися допоміжні процедури: міопресура, кінезіотерапія, голковколювання методом сухої голки. Проведення цих процедур обґрунтоване їхньою ефективністю і вирішується в кожному випадку індивідуально. Це дозволяє досягти зниження м’язово-тонічного напруження та больового синдрому.
Голковколювання методом сухої голки, окрім того, дозволяє стимулювати глибокий кровообіг і клітинний імунітет.

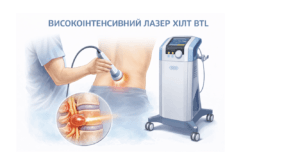
Високоінтенсивна лазеротерапія (HILT BTL)
Високоінтенсивна лазеротерапія (HILT BTL) — це сучасний метод фізіотерапії, який використовується для зменшення запалення й болю при грижі міжхребцевого диска.
Важливо розуміти: лазер не «вправляє грижу» і не «розчиняє її за один сеанс». Його завдання — створити умови для відновлення.
Що відбувається під час процедури?
Лазерний промінь проникає глибоко в тканини і:
- зменшує запалення навколо нервового корінця;
- знижує набряк;
- покращує мікроциркуляцію;
- стимулює клітинний обмін.
За рахунок цього:
- зменшується подразнення нерва;
- знижується больовий синдром;
- тканини швидше переходять із гострої фази у фазу відновлення.
Коли це особливо корисно?
- у гострій фазі болю;
- при вираженому запаленні;
- при корінцевому синдромі (біль у ногу).
HILT — це частина комплексного лікування, а не самостійне рішення проблеми.

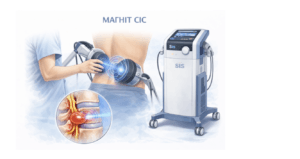
М’який вплив на глибинні тканини: SIS (Super Inductive System)
SIS (Super Inductive System) — це високоінтенсивна магнітотерапія, яка впливає на м’язи та нервові структури без механічного тиску.
Процедура абсолютно неінвазивна і проводиться через одяг.
Як вона допомагає при грижі?
Магнітне поле:
- знижує м’язовий спазм;
- зменшує больову імпульсацію;
- покращує кровопостачання;
- сприяє нормалізації тонусу м’язів.
При грижі часто формується захисне напруження м’язів (анталгічний сколіоз). SIS допомагає м’яко «вимкнути» цей захисний спазм, не провокуючи додаткового подразнення.
Чому ми використовуємо ці методи в комплексі?
Грижа диска — це не лише механічна проблема. Біль формується з трьох компонентів:
- запалення,
- набряк,
- м’язовий спазм.
Лазеротерапія працює переважно із запаленням і набряком. Магнітотерапія — з м’язовим компонентом і нервовою регуляцією.
Разом вони допомагають:
- швидше вивести пацієнта з гострої фази;
- знизити больовий синдром;
- підготувати тканини до реабілітації.
Далі в процесі лікування, у міру покращення мікроциркуляції пошкодженого регіону, проводяться ін’єкції збагаченої тромбоцитами плазми, яка, окрім стовбурових клітин, містить ще багато поживних речовин.
Простими словами: ми беремо кров пацієнта, виділяємо з неї концентрат факторів росту й вводимо в зону пошкодження. Це не гормони і не «чужі речовини». Це власний біологічний ресурс організму.
Фактори росту, що містяться в PRP:
- зменшують запальну активність,
- покращують мікроциркуляцію,
- стимулюють відновні процеси в тканинах.
За рахунок цього:
- знижується больовий синдром,
- зменшується реактивне запалення,
- створюються умови для стабілізації сегмента.
Цей комплекс лікування проводиться в амбулаторних умовах і зазвичай триває протягом 12–30 днів та включає 10–12 відвідувань клініки. За цей період відбувається значне покращення самопочуття пацієнта.
Наступні 2–3 місяці до контрольного МРТ лікар спостерігає пацієнта і за потреби коригує рекомендації, медикаментозне лікування, що дозволяє контролювати процес лікування дистанційно.
Таким чином, це лікування є ефективною альтернативою хірургічному лікуванню, оскільки дозволяє в максимально короткі строки скоригувати больовий синдром без ризику й шкоди для організму. При цьому зберігаючи й прискорюючи процес загоєння диска природним шляхом (резорбція грижі).
У яких випадках операція справді потрібна?
У більшості випадків грижа лікується консервативно. Але є ситуації, коли відкладати хірургічне лікування не можна. Таких ситуацій небагато, але вони існують:
1️⃣ Синдром кінського хвоста (cauda equina)
Це рідкісний, але серйозний стан.
Що насторожує:- порушення сечовипускання (затримка або нетримання);
- порушення контролю випорожнення;
- оніміння у промежині («у зоні сідла»);
- виражена слабкість у обох ногах.
Це не ситуація для масажу й уколів. Це привід терміново звернутися до нейрохірурга.
2️⃣ Прогресуюча м’язова слабкість
Якщо:
- слабкість у нозі наростає,
- стає складно піднімати стопу,
- нога «підвертається»,
- сила знижується порівняно з попереднім оглядом,
— це означає, що нерв страждає. Тут важливо не терпіти біль, а не втратити функцію.
3️⃣ Виражений неврологічний дефіцит
Коли є:
- значне зниження чутливості;
- випадіння рефлексів;
- підтверджена компресія нерва з клінічними проявами.
Рішення приймається індивідуально, але при виражених симптомах операція може бути необхідною.
4️⃣ Біль, що не піддається лікуванню і різко знижує якість життя
Це не просто «болить сильно». Це ситуація, коли:
- адекватне консервативне лікування не допомагає;
- біль зберігається протягом тривалого часу;
- людина фактично випадає з життя.
Навіть тут рішення приймається не автоматично, а після аналізу динаміки.
Важливо розуміти
Абсолютні показання — це: неврологічна загроза, ризик втрати функції, стан, у якому час має значення. І так само важливо розуміти: більшість гриж не потребують операції.
Рішення ніколи не приймається лише за розміром грижі, описом МРТ або за словом «секвестр». Воно приймається за сукупністю симптомів, динаміки та неврологічного статусу.
Що точно не можна робити пацієнту з гострою грижею диска
Гостра фаза — це період активного запалення. У цей час завдання — не посилити реакцію тканин, а дати їм стабілізуватися.
🚫 1. Не «розробляти» біль через силу
Якщо рух різко посилює біль — це не означає, що потрібно «перетерпіти й розійтися». У гострій фазі глибокі нахили, скручування, агресивна розтяжка можуть посилити запалення.
🚫 2. Не робити мануальну терапію
У гострій фазі сильний механічний вплив може: посилити набряк, збільшити подразнення нерва, спровокувати загострення.
🚫 3. Не робити силові вправи
Гіперекстензії, тяги, скручування на прес, робота з вагою в гострій фазі протипоказані. Спочатку стабілізація, потім навантаження.
🚫 4. Не гріти при вираженому запаленні
Тепло посилює кровотік. Якщо є активне запалення — це може посилити набряк і біль. Також перші 1–3 місяці не відвідувати баню, сауну та інші теплові процедури.
🚫 5. Не лежати тижнями
Повний спокій довше 2–3 днів: посилює м’язову слабкість, уповільнює відновлення, підвищує тривожність. Гостра грижа ≠ постільний режим на місяць.
🚫 6. Не приймати безконтрольно знеболювальні
Якщо біль знімається лише таблетками, а причина не контролюється — це маскування проблеми. Ліки мають бути частиною плану, а не єдиним методом.
-

Оніміння ноги разом із болем у попереку — небезпечний симптом чи ні
30 Грудня, 2025За роки клінічної практики, лікарі клініки Бохан не раз чули від пацієнтів сотні різних описів їхніх відчуттів: “як мурашки біжать по нозі”, “стопа стала як дерев’яна”, “відчуття, ніби нога не моя”, “печіння від сідниці до п’яти”. Майже завжди ці скарги супроводжуються болем у попереку. Більшість людей намагаються ігнорувати такі симптоми, сподіваючись, що “саме пройде”. Але оніміння ноги на тлі болю в спині — це серйозний сигнал організму, який вимагає негайної уваги та професійної оцінки.
Що таке оніміння і чому воно виникає разом з болем у попереку
Оніміння, або парестезія в медичній термінології, — це порушення чутливості, яке людина описує як відчуття поколювання, “мурашок”, зниження або повної втрати відчуттів у певній ділянці тіла. Коли оніміння виникає в нозі одночасно з болем у попереку, це майже завжди вказує на ураження нервових структур, що виходять з попереково-крижового відділу хребта.
Анатомічні основи проблеми
Хребет у поперековій ділянці складається з п’яти хребців (L1-L5) та крижової кістки. Між хребцями розташовані міжхребцеві диски, які виконують амортизаційну функцію. З боків кожного хребця через міжхребцеві отвори виходять спинномозкові корінці — нерви, що формують сідничний нерв та інші великі нервові стовбури, які йдуть до нижніх кінцівок.
Сідничний нерв — найдовший та найтовстіший нерв у людському тілі. Він починається в поперековій ділянці, проходить через сідницю, спускається по задній поверхні стегна та розгалужується на дрібніші нерви, що іннервують гомілку та стопу. Саме тому проблеми в попереку можуть проявлятися симптомами по всій довжині ноги.
Механізм виникнення симптомів
Коли нервовий корінець стискається або подразнюється в поперековій ділянці (найчастіше на рівні L4-L5 або L5-S1), виникає два основних ефекти:
- Больовий синдром — подразнення больових волокон нерва викликає відчуття болю, що іррадіює (віддає) від попереку вниз по нозі. Характер болю може бути різним: гострий, стріляючий, пекучий, ниючий. Часто біль посилюється при русі, кашлі, чханні, тривалому сидінні.
- Порушення чутливості — компресія чутливих волокон нерва призводить до оніміння, поколювання, зниження відчуття дотику, температури, болю в зоні іннервації ураженого нерва. На початкових етапах це може бути легке оніміння, але при прогресуванні чутливість може зникнути повністю.
Причини поєднання болю в попереку та оніміння ноги
Міжхребцева грижа — найчастіша причина. Понад 70% пацієнтів з такими скаргами мають грижу міжхребцевого диска. Грижа виникає, коли пошкоджується зовнішня оболонка диска (фіброзне кільце), і внутрішня желеподібна речовина (пульпозне ядро) виходить назовні, утворюючи випинання.
Якщо грижа спрямована в бік спинномозкового каналу або міжхребцевого отвору, вона призводить до защемлення нервового корінця. Залежно від рівня ураження симптоми проявляються в різних зонах ноги:
- Грижа L4-L5 — оніміння по передньо-зовнішній поверхні стегна, гомілки, верхній частині стопи, великого пальця.
- Грижа L5-S1 — оніміння по задній поверхні стегна, литкового м’яза, зовнішньому краю стопи, мізинця.
Інтенсивність симптомів залежить від розміру грижі, ступеня компресії нерва та наявності запального процесу навколо ураженої ділянки.
Протрузія диска — попередник грижі
Протрузія — це випинання диска без розриву фіброзного кільця. Хоча протрузія менш драматична, ніж грижа, вона теж може викликати компресію нервового корінця, особливо якщо розташована в задньо-латеральному напрямку. Біль при протрузії зазвичай менш інтенсивний, ніж при грижі, але оніміння може бути вираженим.
Стеноз спинномозкового каналу
Стеноз — це звуження спинномозкового каналу або міжхребцевих отворів. Найчастіше це захворювання розвивається у людей після 50 років внаслідок дегенеративних змін: розростання кісткових виростів (остеофітів), потовщення зв’язок, артрозу фасеточних суглобів.
При стенозі симптоми часто посилюються при ходьбі та стоянні (коли хребет розгинається) і зменшуються при нахилі вперед або сидінні (коли канал трохи розширюється). Характерний симптом — “перемежовуюча кульгавість”: після проходження певної відстані виникає слабкість та оніміння в ногах, що змушує людину зупинитися та присісти.
Спондилолістез
Це патологічний зсув одного хребця відносно іншого. Найчастіше спостерігається зміщення L5 відносно S1. При зсуві може відбуватися стискання нервових структур з розвитком болю та оніміння. Спондилолістез буває вродженим або набутим внаслідок травм, дегенеративних процесів.
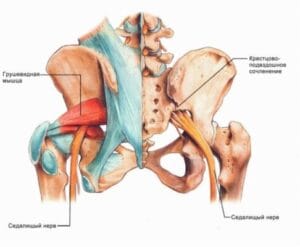
Синдром грушоподібного м’яза
Не завжди причина оніміння ноги знаходиться в хребті. Грушоподібний м’яз розташований глибоко в сідничній ділянці, і сідничний нерв проходить під ним або через нього. При спазмі або запаленні цього м’яза нерв стискається, що викликає біль у сідниці та оніміння по задній поверхні ноги — стан, що імітує радикулопатію.
Відмінність від корінцевого синдрому: при синдромі грушоподібного м’яза біль в попереку менш виражений або відсутній, натомість є болючість при пальпації сідничної ділянки, біль посилюється при обертанні стегна всередину.
Супутні симптоми, на які варто звернути увагу
Оніміння та біль рідко існують ізольовано. Зазвичай пацієнти відзначають додаткові прояви, які допомагають уточнити діагноз:
- М’язова слабкість: якщо разом з онімінням ви відчуваєте, що нога “не слухається”, важко піднятися на носки або п’ятки, підняти ногу, це свідчить про ураження рухових волокон нерва. Слабкість — більш тривожна ознака, ніж просте оніміння, оскільки вказує на значну компресію нерва.
- Зміна сухожильних рефлексів: зниження або відсутність ахіллового рефлексу (при ударі молоточком по п’ятковому сухожиллю стопа не розгинається) вказує на ураження корінця S1. Зниження колінного рефлексу — на ураження L3-L4. Ці зміни лікар виявляє при неврологічному огляді.
- Порушення функції тазових органів: найнебезпечніший симптом — це порушення сечовипускання (неможливість самостійно помочитися або, навпаки, нетримання сечі), дефекації, зниження чутливості в промежині (симптом “сідла вершника”). Це ознаки синдрому кінського хвоста — стану, що вимагає термінової хірургічної допомоги протягом 24-48 годин.
- Характер та локалізація болю: біль може бути локалізований тільки в попереку або іррадіювати в ногу. Іррадіація нижче коліна, особливо до стопи, майже завжди вказує на корінцевий синдром. Біль може посилюватися в певних положеннях: при сидінні, стоянні, нахилах, обертаннях тулуба.
Ситуації, що вимагають термінової допомоги
Є випадки, коли затягування з візитом може призвести до серйозних наслідків:
- Синдром кінського хвоста — якщо оніміння поширюється на обидві ноги, з’являється нетримання сечі або калу, оніміння в промежині — це невідкладний стан. Кожна година затримки зменшує шанси на повне відновлення функцій. Необхідна термінова госпіталізація та хірургічне втручання.
- Швидке прогресування слабкості — якщо за кілька годин або днів нога стає все слабшою, важко ходити, виникає “звисання стопи” (неможливість підняти стопу вгору) — це свідчить про тяжку компресію нерва. Чим довше нерв перебуває під тиском, тим менші шанси на повне відновлення його функції.
- Травма в анамнезі — якщо симптоми виникли після падіння, удару, ДТП — необхідна термінова діагностика для виключення перелому, нестабільності хребта.
- Інтенсивний біль, що не купується — якщо біль такий сильний, що не зменшується в жодному положенні, не допомагають звичайні знеболювальні, порушується сон — потрібна негайна допомога.
Чим небезпечне тривале оніміння
Якщо нерв перебуває під тиском тривалий час (тижні, місяці), виникають незворотні зміни — дегенерація нервових волокон. У такому випадку навіть після усунення компресії (консервативно або хірургічно), є ризик, що чутливість та сила в нозі можуть не відновитися повністю, виникнуть ускладнення. Тому золоте правило неврології: чим раніше розпочати лікування, тим краще прогноз.
Діагностика — як встановити точну причину
Для визначення причини оніміння та болю необхідне комплексне обстеження.
В першу чергу — неврологічний огляд. Під час консультації лікар проводить детальне неврологічне обстеження:
- оцінка больових зон та їх локалізації:
- перевірка чутливості в різних ділянках ноги (дотик, укол, температура);
- оцінка м’язової сили в різних групах м’язів;
- дослідження сухожильних рефлексів;
- спеціальні тести (Лассега, тест з підняттям прямої ноги);
- пальпація хребта та м’язів.
На підставі клінічного огляду досвідчений невролог може припустити рівень ураження та необхідність додаткових досліджень.
Магнітно-резонансна томографія (МРТ)
МРТ попереково-крижового відділу хребта дозволяє детально візуалізувати:
- міжхребцеві диски (наявність протрузій, гриж, їх розмір та напрямок);
- стан хребців (дегенеративні зміни, зсуви, переломи);
- спинномозковий канал (наявність стенозу);
- м’які тканини (запальні процеси, пухлини);
- нервові корінці (ознаки компресії).
Разом із висновком обов’язково потрібен диск або флешка зі знімками — саме їх лікар детально аналізує при плануванні лікування.
Комп’ютерна томографія (КТ)
КТ краще візуалізує кісткові структури, тому призначається при підозрі на переломи, виражені остеофіти, кісткові стенози. Для оцінки м’яких тканин (дисків, нервів) КТ поступається МРТ.
Електронейроміографія (ЕНМГ)
ЕНМГ — це дослідження, при якому оцінюється провідність нервових імпульсів по нервах та функціональний стан м’язів. Метод дозволяє:
- підтвердити ураження конкретного нерва або корінця;
- оцінити ступінь пошкодження нерва;
- диференціювати корінцевий синдром від периферичної нейропатії;
- визначити прогноз відновлення.
Лікарі клініки Бохан використовують ЕНМГ для точної діагностики та моніторингу ефективності лікування.
Рентгенографія
Рентген хребта надає інформацію про кісткові структури: висоту хребців, вираженість остеофітів, кривину хребта, нестабільність (на функціональних знімках). Проте для діагностики причин оніміння рентген має обмежену цінність, оскільки не показує диски та нерви.
Аналізи крові
При підозрі на запальні або системні захворювання призначаються загальний та біохімічний аналіз крові, показники запалення (ШОЕ, С-реактивний білок), ревматоїдний фактор.
Консервативне лікування — шлях до одужання без операції
У переважній більшості випадків (85-90%) оніміння ноги на тлі болю в попереку піддається консервативному лікуванню. Операція потрібна лише при тяжкій компресії з неврологічним дефіцитом, що наростає або синдромі кінського хвоста.
Медикаментозна терапія
Нестероїдні протизапальні препарати (НПЗП) — знімають запалення та біль. Найчастіше використовуються диклофенак, ібупрофен, мелоксикам, німесулід. Курс зазвичай становить 7-14 днів. Також часто призначають:
- М’язові релаксанти — розслабляють спазмовані м’язи спини, що зменшує больовий синдром. Призначаються тизанідин, толперизон на 1-2 тижні.
- Вітаміни групи В — покращують метаболізм нервової тканини, прискорюють відновлення ушкоджених нервових волокон. Особливо ефективні в ін’єкційній формі на початку лікування з подальшим переходом на таблетовану форму.
- Судинні препарати — покращують мікроциркуляцію в зоні ураженого нерва, що сприяє його відновленню.
- Антиконвульсанти — при нейропатичному болю (пекучий, або біль, що стріляє) призначаються габапентин або прегабалін, які ефективно зменшують цей тип болю.
Блокади під УЗД-навігацією — швидке знеболювання
Одним з найефективніших методів купірування гострого болю та оніміння є лікувальна блокада. У Клініці Бохан ми виконуємо блокади під контролем УЗД-апарату, що гарантує точне введення препарату в потрібну зону.
Види блокад:
- Паравертебральна блокада — введення анестетика та кортикостероїду в паравертебральну зону на рівні ураженого сегмента.
- Епідуральна блокада — введення препарату в епідуральний простір для максимального протизапального ефекту.
- Блокада грушоподібного м’яза — при відповідному синдромі.
Ефект настає вже через 10-15 хвилин: зменшується біль, розслаблюються м’язи, поступово зменшується оніміння. Курс може включати 3-5 блокад з інтервалом у кілька днів.
Фізіотерапія — потужний інструмент відновлення
Лазеротерапія HIL — високоінтенсивна лазерна терапія проникає глибоко в тканини, знімає запалення, покращує регенерацію нервових волокон. Курс 10-12 процедур дає стабільний результат. Також ефективні:
- магнітотерапія SIS — покращує кровообіг, знімає набряк, має знеболювальний ефект;
- ударно-хвильова терапія — руйнує щільні м’язові тригери, покращує трофіку тканин;
- акупунктура — стимулює власні механізми знеболювання та відновлення.
Мануальна терапія та масаж
При правильному виконанні мануальна терапія може усунути функціональні блоки в хребті, покращити його рухливість. Масаж розслабляє м’язи, знімає спазм, покращує кровообіг, зменшує больовий синдром.
Лікувальна фізкультура — основа довготривалого результату
Після зняття гострого болю обов’язковий етап лікування — це ЛФК. Індивідуально підібраний комплекс вправ:
- зміцнює м’язовий корсет спини;
- покращує гнучкість хребта;
- відновлює правильні рухові стереотипи;
- попереджує рецидиви.
Вправи виконуються під контролем фізіотерапевта, поступово інтенсивність навантаження збільшується. Важливо продовжувати заняття і після закінчення основного курсу лікування — це найкраща профілактика повторення проблеми.
Поширені помилки пацієнтів
Багато людей при появі болю та оніміння йдуть не до лікаря, а в аптеку або шукають поради в інтернеті. Приймають різні препарати, роблять компреси, прогрівання. Але без точного діагнозу таке лікування може бути неефективним або навіть шкідливим. Наприклад, прогрівання при гострому запаленні може посилити набряк та компресію нерва.
Відкладання візиту до лікаря: “Почекаю тиждень, може, пройде саме” — найчастіша помилка. Час у випадку компресії нерва — критичний фактор: чим довше нерв страждає, тим важчим і довшим буде лікування.
Швидка допомога в клініці Бохан
Все необхідне для діагностики та безопераційного лікування знаходиться в клініці Бохан:
- Пацієнти самостійно визначають зручний для них час та не чекають в нескінченних чергах.
- Вони проходять обстеження та лікування на базі клініки, оскільки тут є все необхідне обладнання, щоб зробити якісну діагностику, провести повноцінне лікування.
- Реабілітація проводиться під наглядом спеціалістів до повного одужання.
- Тут працюють кваліфіковані лікарі з багаторічним досвідом, які використовують сучасні та перевірені методики лікування.
Після завершення лікування ви можете завжди звернутись за підтримкою, якщо вам необхідна консультація або підтримка.
Телефонуйте та запишіться на консультацію, щоб позбавитись болю в попереку, шиї або суглобах якмога швидше!
-

Блокада при болю в спині: у яких випадках її застосовують
30 Грудня, 2025Біль у спині залишається однією з найпоширеніших скарг, з якими пацієнти звертаються до лікарів різних спеціальностей. За роки клінічної практики доведено, що правильно виконана лікувальна блокада може стати справжнім порятунком для людини, яка страждає від інтенсивного больового синдрому. Проте це медична процедура, яка вимагає чіткого розуміння показань, техніки виконання та можливих ризиків.
Що таке лікувальна блокада
Лікувальна блокада — це метод патогенетичної терапії, при якому лікарський препарат (зазвичай місцевий анестетик, часто в поєднанні з протизапальними засобами) вводиться безпосередньо в зону патологічного процесу або поблизу нервових структур, що передають больові імпульси. Метою процедури є швидке купірування болю, зняття м’язового спазму, зменшення запалення та покращення трофіки тканин.
На відміну від системного приймання знеболювальних препаратів, блокада діє локально, що дозволяє досягти максимального ефекту при мінімальній загальній дозі медикаментів. Це особливо важливо для пацієнтів з супутніми захворюваннями шлунково-кишкового тракту, серцево-судинної системи або нирок.
Механізм дії блокади
Терапевтичний ефект лікувальної блокади реалізується через декілька механізмів. По-перше, місцевий анестетик блокує проведення больового імпульсу по нервових волокнах, розриваючи патологічне коло “біль — м’язовий спазм — біль”. По-друге, препарат безпосередньо впливає на запальний процес у тканинах, зменшуючи набряк та подразнення нервових закінчень.
Додавання кортикостероїдів до анестетика підсилює протизапальний ефект та продовжує тривалість знеболювання. Глюкокортикоїди пригнічують вивільнення медіаторів запалення, зменшують проникність капілярів та стабілізують клітинні мембрани. Завдяки цьому ефект від блокади може зберігатися від кількох днів до кількох тижнів.
Показання до проведення блокади
Найчастіше до блокади вдаються при гострому болю в спині, коли пацієнт потребує швидкого полегшення. Це можуть бути:
- Радикулопатії — стан, коли внаслідок компресії або подразнення спинномозкового корінця виникає різкий простріл, що віддає в кінцівку. Класичний приклад — ішіас, коли біль з попереково-крижової ділянки іррадіює по задній поверхні стегна та гомілки. У таких випадках паравертебральна блокада може принести полегшення вже через 10-15 хвилин після введення препарату.
- М’язово-тонічний синдром — спина, поперек, або шия болять через патологічне напруження м’язів, яке саме по собі стає джерелом болю та обмежує рухливість. Тригерні точки в м’язах можуть бути настільки болючими, що людина не може знайти зручного положення тіла. Інфільтрація цих точок анестетиком швидко розриває порочне коло та відновлює нормальний м’язовий тонус.
- Міофасціальний больовий синдром — хронічне захворювання, при якому у м’язах формуються щільні болючі ущільнення. Блокада тригерних точок є одним з найефективніших методів лікування цього стану.
При тривалому больовому синдромі блокада застосовується як компонент комплексної терапії. Вона дозволяє пацієнту розпочати фізіотерапію та лікувальну гімнастику, які були б неможливі через інтенсивний біль. Її призначають, якщо є:
- Дегенеративні захворювання хребта — остеохондроз, спондилоартроз, спондильоз часто супроводжуються хронічним болем різної інтенсивності. Курс блокад дозволяє контролювати больовий синдром та підвищити якість життя пацієнта.
- Грижі міжхребцевих дисків — при компресії нервових структур випнутим або випалим диском блокада може застосовуватися як альтернатива або доповнення до хірургічного лікування. Епідуральні блокади з кортикостероїдами здатні зменшити запалення навколо грижі та відтермінувати або навіть уникнути операції.
Специфічні показання
- Фасетний синдром — біль, що походить від дугоотросчатих суглобів хребта. Ці дрібні суглоби можуть запалюватися при артрозі, після травм або внаслідок нестабільності хребта. Блокада фасетних суглобів під контролем рентгену або УЗД дає відмінні результати.
- Синдром грушоподібного м’яза — стан, при якому м’яз стискає сідничний нерв у ділянці сідниці, імітуючи корінцевий синдром. Блокада грушоподібного м’яза швидко диференціює цей стан від справжньої радикулопатії.
- Міжреберна невралгія — гострий біль уздовж міжребер’я, що посилюється при диханні та рухах. Блокада міжреберних нервів ефективно купірує больовий синдром.
- Постгерпетична невралгія — виснажливий біль, що залишається після оперізувального лишаю. Серія блокад може значно полегшити страждання пацієнта.
Види блокад при болю в спині
Паравертебральна блокада — найпоширеніший тип блокади, при якому препарат вводиться паравертебрально — поруч з хребтом, на рівні ураженого сегмента. Лікар визначає болючі точки вздовж остистих відростків хребців та робить укол анестетика в товщу паравертебральних м’язів та в ділянку виходу спинномозкових нервів.
Процедура технічно нескладна, але вимагає точного знання анатомії. Препарат може вводитися з одного або з обох боків хребта залежно від локалізації болю. Зазвичай використовується новокаїн або лідокаїн, іноді з додаванням дексаметазону або гідрокортизону.
Також можуть призначити:
- Епідуральну блокаду — це складніша та глибока блокада, при якій препарат вводиться в епідуральний простір — область між твердою оболонкою спинного мозку та кістковими структурами хребтового каналу. Цей метод забезпечує найпотужніший та найтриваліший знеболювальний ефект. Епідуральні блокади виконуються зазвичай у стаціонарних умовах, часто під контролем рентгену або комп’ютерної томографії для забезпечення максимальної точності. Вони особливо ефективні при грижах дисків з компресією нервових коренів, стенозі хребтового каналу та вираженому корінцевому синдромі.
- Блокада фасетних суглобів: дугоотросчаті суглоби — часте джерело хронічного болю в шийному та поперековому відділах хребта. Внутрішньосуглобове введення анестетика з кортикостероїдом або блокада нервів, що іннервують ці суглоби, може дати тривале полегшення. Процедура виконується під контролем УЗД або рентгену для забезпечення точного потрапляння голки в суглобову щілину. Іноді застосовується радіочастотна денервація — метод, при якому нерви, що передають біль від суглоба, коагулюються, забезпечуючи знеболювання на місяці.
- Блокада тригерних точок призначається при м’язово-фасціальному больовому синдромі в м’язах спини формуються тригерні точки — локальні ущільнення, які є джерелом болю та віддзеркаленого болю в інші ділянки тіла. Пальпація цих точок дуже болюча та викликає характерну реакцію пацієнта. Введення невеликої кількості анестетика безпосередньо в тригерну точку розслаблює м’язи та усуває больовий осередок. Часто за одну процедуру обробляється кілька тригерних точок. Метод простий, безпечний та дає швидкий результат.
- Блокада грушоподібного м’яза — спеціальний вид блокади, при якому препарат вводиться в товщу грушоподібного м’яза в ділянці сідниці. М’яз розташований глибоко, тому процедура вимагає досвіду та часто виконується під контролем УЗД. Ефективна при синдромі грушоподібного м’яза, коли м’яз стискає сідничний нерв, викликаючи біль, що імітує ішіас. Після блокади пацієнт відчуває швидке полегшення, біль по задній поверхні ноги зменшується або зникає цілком.
Протипоказання до блокади
Як і будь-яка медична процедура, блокада має абсолютні та відносні протипоказання, які лікар повинен враховувати перед призначенням.
Абсолютні протипоказання:
- Алергічні реакції на місцеві анестетики або кортикостероїди в анамнезі є безумовним протипоказанням. Перед процедурою я завжди детально розпитую пацієнта про попередні реакції на ліки.
- Інфекційні ураження шкіри в місці передбачуваної ін’єкції роблять процедуру неможливою через ризик занесення інфекції вглиб тканин. Будь-які гнійничкові висипання, фурункули, карбункули в зоні блокади є протипоказанням.
- Сепсис та генералізована інфекція — при наявності бактерій у крові будь-які ін’єкційні процедури можуть призвести до формування гнійних осередків у місці введення препарату.
- Важкі порушення згортання крові — гемофілія, тромбоцитопенія, прийом антикоагулянтів у високих дозах створюють ризик кровотечі та формування гематоми після проколу.
Відносні протипоказання:
- Вагітність: хоча місцеві анестетики відносно безпечні, їх застосування у вагітних жінок обмежене, особливо в першому триместрі. Кортикостероїди також слід використовувати з обережністю.
- Цукровий діабет: кортикостероїди можуть підвищувати рівень глюкози в крові, тому їх застосування у діабетиків вимагає контролю цукру та корекції дози інсуліну.
- Артеріальна гіпертензія: особливо неконтрольована, може бути відносним протипоказанням для застосування кортикостероїдів.
- Виразкова хвороба шлунка та дванадцятипалої кишки в стадії загострення: кортикостероїди можуть погіршити перебіг захворювання.
- Психічні розлади: деякі пацієнти з важкими психічними захворюваннями можуть неадекватно реагувати на процедуру, тому потрібна попередня консультація психіатра.
Підготовка до процедури
Правильна підготовка пацієнта — запорука успішного проведення блокади та мінімізації ризиків.
Діагностичний етап
Перед призначенням блокади лікарі клініки Бохан проводять ретельне обстеження: необхідно встановити точний діагноз, проаналізувати кожний симптом, визначити локалізацію та характер больового синдрому. Для цього використовується:
- детальний збір анамнезу та скарг;
- неврологічний огляд з визначенням больових точок та неврологічного дефіциту:
- візуалізаційні методи — рентгенографія, МРТ або КТ хребта для визначення структурних змін.
Перед процедурою спеціалісти також проводять лабораторну діагностику, для цього беруть базові аналізи:
- загальний аналіз крові для виключення запальних процесів та оцінки тромбоцитів;
- коагулограму при підозрі на порушення згортання;
- глюкозу крові, особливо у діабетиків.
Безпосередня підготовка
У день процедури не рекомендується приймати їжу за 2-3 години до блокади. Шкіра в місці, де буде проводитись інʼєкція, має бути чистою, без косметичних засобів. Одяг має бути зручним, що легко знімається.
Техніка виконання блокади
Процедура проводиться в маніпуляційному кабінеті або операційній, де є все необхідне обладнання. Залежно від типу блокади та локалізації болю пацієнт розташовується лежачи на животі, на боці або сидячи. Важливо забезпечити максимальний комфорт та розслаблення м’язів.
Шкіра ретельно обробляється антисептиком двічі з інтервалом у кілька хвилин. Використовуючи стерильний шприц з голкою відповідної довжини, лікар визначає точку введення шляхом пальпації анатомічних орієнтирів. Голка просувається повільно та обережно до досягнення потрібної глибини. Перед введенням препарату обов’язково проводиться аспіраційна проба — потягування поршня на себе для переконання, що голка не потрапила в судину.
Анестетик вводиться повільно, щоб уникнути різкого розширення тканин та додаткового болю. При паравертебральній блокаді зазвичай вводиться від 3 до 10 мл розчину на кожну точку. При епідуральній блокаді об’єм може досягати 10-20 мл.
Спостереження після процедури
Після блокади пацієнт залишається під наглядом медичного персоналу протягом 30-60 хвилин. У цей час оцінюється його стан, вимірюється артеріальний тиск та пульс, контролюється наявність алергічних реакцій або інших ускладнень.
Швидкість настання ефекту залежить від виду блокади та використаних препаратів. При паравертебральній блокаді з новокаїном або лідокаїном полегшення настає вже через 5-15 хвилин. Пацієнт відчуває зменшення інтенсивності болю, розслаблення м’язів, може з’явитися відчуття тепла в зоні введення препарату.
Рекомендації після блокади
Після процедури спеціалісти завжди надають пацієнтам детальні інструкції:
- Обмеження фізичного навантаження — протягом 1-2 днів слід уникати важких фізичних робіт, підняття ваги, різких рухів.
- Уникати прогрівань — лазні, сауни, гарячі ванни протягом 3-5 днів після блокади.
- Продовження базової терапії — блокада не скасовує приймання призначених раніше препаратів, фізіотерапії, ЛФК.
- Контроль глюкози — діабетики повинні частіше контролювати рівень цукру в перші дні після введення кортикостероїдів.
- Спостереження за станом — при появі лихоманки, посилення болю, почервоніння в місці ін’єкції необхідно негайно звернутися до лікаря.
Чому пацієнти обирають клініку Бохан для блокади при болю у спині
Блокада — це не просто разове знеболення. У клініці Бохан лікарі проводять безопераційне лікування спини та суглобів, працюють комплексно:
- усувають больовий синдром, водночас впливаючи на джерело проблеми — запалення, м’язовий спазм, компресію нервових структур;
- підтримують пацієнтів 24/7: навіть після закінчення робочого дня та у вихідні дні черговий фахівець завжди на зв’язку — якщо виникло загострення або питання, ви не залишитесь наодинці зі своєю проблемою;
- сучасне обладнання та інноваційні методи: наші клініки оснащені найсучаснішим фізіотерапевтичним обладнанням BTL з використанням роботизації, це дозволяє проводити високоточні процедури з максимальною ефективністю;
- блокади виконуються під контролем УЗД-навігації, що гарантує точне введення препарату в потрібну зону;
- у нашій команді працюють неврологи, вертебрологи, ортопеди-травматологи, фізіотерапевти, реабілітологи з великим досвідом роботи. Кожен спеціаліст постійно підвищує кваліфікацію та працює за сучасними протоколами лікування.
Це дозволяє нашим пацієнтам досягти довготривалого результату, а не тимчасового полегшення. Телефонуйте зараз, щоб отримати кваліфіковану консультацію, якісну медичну допомогу, повноцінне лікування!
-

Болить спина і віддає в ногу: що означає цей симптом і коли потрібно звернутися до лікаря
30 Грудня, 2025Біль у спині, який іррадіює в ногу, є одним із найпоширеніших симптомів, з якими пацієнти звертаються до вертебролога. Цей стан може суттєво знижувати якість життя, обмежувати рухову активність, викликати серйозний дискомфорт. Розуміння природи такого болю, його можливих причин та методів діагностики допоможе вам вчасно звернутися за медичною допомогою та отримати адекватне лікування та реабілітацію.
Анатомічні основи поширення болю від спини до ноги
Хребет людини є складною структурою, що складається з хребців, міжхребцевих дисків, зв’язок, м’язів і нервових корінців. Спинний мозок проходить через хребетний канал, від якого відходять нервові корінці, що іннервують різні частини тіла, зокрема нижні кінцівки.
Коли біль від спини поширюється вниз по нозі, це зазвичай свідчить про залучення нервових структур у патологічний процес. Найчастіше страждає сідничний нерв — найбільший нерв в організмі людини, який формується з корінців поперекового та крижового відділів хребта. Його гілки проходять через сідничну ділянку, стегно, гомілку і стопу, забезпечуючи чутливість та рухову функцію нижньої кінцівки.
Коли нервовий корінець стискається, подразнюється або запалюється, виникає характерний біль, який може мати різну інтенсивність. Залежно від того, який саме корінець постраждав, біль може відчуватися в різних зонах ноги: задній поверхні стегна, литці, стопі або пальцях.
Основні причини болю в спині з іррадіацією в ногу
Виникнення болю, що поширюється від поперекового відділу хребта до нижньої кінцівки, може бути зумовлене різними патологічними станами.
Міжхребцева грижа
Міжхребцева грижа — одна з найчастіших причин больового синдрому з іррадіацією в ногу. Диск складається з желеподібного ядра, оточеного щільним фіброзним кільцем. З віком, внаслідок травм або надмірних навантажень фіброзне кільце може надірватися, і частина пульпозного ядра виходить за межі диска, утворюючи грижу.
Якщо грижа формується в напрямку спинномозкового каналу, вона може стискати нервовий корінець, викликаючи гострий біль, що простягається від попереку вниз по нозі. Характерними ознаками є посилення болю при кашлі, чханні, нахилах, тривалому сидінні. Пацієнти також можуть відчувати простріли, оніміння, печіння, поколювання або слабкість у нозі.
Остеохондроз хребта
Остеохондроз — дегенеративно-дистрофічне захворювання хребта, при якому відбувається поступове руйнування дисків та суглобових поверхонь хребців. У міру прогресування захворювання диски втрачають еластичність, зменшуються в висоті, що призводить до зменшення відстані між хребцями.
Це викликає компресію нервових корінців та розвиток больового синдрому. Крім того, остеохондроз часто супроводжується формуванням кісткових розростань (остеофітів), які також можуть здавлювати нервові структури. Біль при остеохондрозі зазвичай має хронічний характер з періодичними загостреннями.
Спондилолістез
Спондилолістез — це зміщення одного хребця відносно іншого, найчастіше відбувається в поперековому відділі хребта. Зміщення зазвичай спричинене:
- дегенеративними змінами;
- травмою;
- вродженими аномаліями розвитку хребта.
При спондилолістезі відбувається звуження хребетного каналу та міжхребцевих отворів, через які проходять нервові корінці. Це призводить до їх компресії та появи болю, який іррадіює в одну або обидві ноги. Характерною особливістю є посилення болю при розгинанні спини та тривалому стоянні.
Стеноз хребетного каналу
Стеноз хребетного каналу характеризується патологічним звуженням простору, в якому розміщується спинний мозок та нервові корінці. Це захворювання частіше розвивається у людей похилого віку внаслідок дегенеративних змін:
- розростання кісткової тканини;
- потовщення зв’язок;
- формування грижових випинань.
При стенозі пацієнти часто скаржаться на біль у спині та ногах, що посилюється при ходьбі та довгому стоянні. Характерною ознакою є симптом нейрогенної переміжної кульгавості: біль змушує людину зупинитися та відпочити, після чого вона може продовжити рух. При нахилі вперед або сидінні біль зазвичай зменшується, оскільки це розширює хребетний канал.
Синдром грушоподібного м’яза
Грушоподібний м’яз розташований глибоко в сідничній ділянці, і через нього або під ним проходить сідничний нерв. При спазмі, запаленні або травмі цього м’яза може розвинутися компресія сідничного нерва з появою болю, який імітує корінцевий синдром при патології хребта.
Біль зазвичай локалізується в сідничній ділянці та поширюється по задній поверхні стегна. Характерним є посилення болю при тривалому сидінні, підйомі по сходах, присіданнях. На відміну від грижі диска, біль рідко спускається нижче коліна.
Фасеточний синдром
Фасеткові суглоби з’єднують відростки сусідніх хребців та забезпечують стабільність хребта. При дегенеративних змінах, артрозі цих суглобів може розвиватися больовий синдром, який іноді супроводжується іррадіацією в ногу.
Біль зазвичай локалізується в попереку, може віддавати в сідничну ділянку та стегно, але рідко спускається нижче коліна. Характерним є посилення болю при розгинанні спини, тривалому стоянні, поворотах тулуба.
Рідкісні причини
Існують також менш поширені, але серйозні причини болю в спині з іррадіацією в ногу:
- пухлини хребта або спинного мозку;
- інфекційні процеси, зокрема остеомієліт або епідуральний абсцес;
- компресійні переломи хребців на фоні остеопорозу;
- аневризма черевної аорти;
- захворювання нирок.
Хоча ці стани трапляються рідше, вони потребують негайної медичної уваги.
Характеристики болю та супутні симптоми
Біль у спині з іррадіацією в ногу може мати різні характеристики, які допомагають лікарю визначити ймовірну причину проблеми:
- Інтенсивність болю — варіює від помірного дискомфорту до виснажливого нестерпного відчуття. Гострий корінцевий біль, спричинений защемленням грижі, протрузією, екструзією, часто описується пацієнтами як стрілючий, пекучий або схожий на удар електричним струмом. Хронічний біль при дегенеративних змінах такий що ниє, тягне, посилюється під кінець дня.
- Локалізація болю — може обмежуватися сідничною ділянкою та стегном або спускатися вниз до литки, п’яти або пальців стопи. Залежно від того, який саме нервовий корінець постраждав, больові відчуття будуть локалізовані в певних зонах ноги.
- Крім болю, пацієнти часто відчувають інші неврологічні симптоми. Оніміння та парестезії виявляються відчуттям поколювання, повзання мурашок, зменшенням чутливості в певних ділянках ноги. М’язова слабкість проявляється труднощами при підйомі на носки, ходьбі на п’ятках, підйомі по сходах.
- Зміни рефлексів також вказують на ураження певних нервових корінців. Зниження або відсутність ахіллового рефлексу свідчить про ураження корінця першого крижового хребця, а колінного рефлексу – про проблеми на рівні четвертого поперекового хребця.
Коли потрібно звертатися до вертебролога
Багато людей відкладають візит до лікаря, сподіваючись, що біль мине сам. Хоча деякі епізоди гострого болю в спині дійсно можуть зникнути самостійно протягом кількох днів або тижнів, існують ситуації, коли консультація фахівця необхідна.
Звертайтеся до вертебролога негайно, якщо біль супроводжується:
- порушенням функції сечового міхура або кишківника;
- прогресивною м’язовою слабкістю;
- онімінням у ділянці промежини;
- біллю після травми, лихоманкою або іншими системними симптомами.
Також сигналом звернутися до лікаря буде, якщо біль у спині:
- вперше виник і є досить інтенсивним;
- значно обмежує вашу повсякденну активність або здатність працювати;
- не зменшується протягом тижня, попри відпочинок та прийом знеболювальних препаратів.
Якщо ви маєте хронічний радикуліт, який раптово змінив свій характер або різко посилився, це також привід для консультації. Люди похилого віку, особи з остеопорозом, тривалим прийомом кортикостероїдів повинні звертатися до лікаря при будь-яких нових больових відчуттях.
Діагностика болю в спині з іррадіацією в ногу
Точна діагностика є основою успішного лікування. Вертебролог використовує комплексний підхід, що включає детальний збір анамнезу, клінічний огляд та інструментальні методи дослідження.
Клінічний огляд
На першій консультації лікар детально розпитає вас про характер болю, коли він вперше виник, що провокує його посилення чи зменшення, чи були травми або захворювання хребта раніше. Важливу інформацію надають відомості про вашу професійну діяльність, спосіб життя, наявність хронічних захворювань.
Клінічний огляд включає:
- оцінку постави, обсягу рухів у хребті;
- пальпацію паравертебральних м’язів;
- перевірку неврологічного статусу.
Лікар оцінить напругу м’язів ніг, чутливість у різних зонах, рефлекси, проведе спеціальні неврологічні тести.
Одним з найважливіших тестів є симптом Ласега: пацієнт лежить на спині, лікар підіймає випрямлену ногу вгору. При компресії нервового корінця це викликає посилення болю по задній поверхні ноги. Існують також інші тести, які допомагають диференціювати корінцевий біль від болю іншої природи.
Інструментальні дослідження
Окрім огляду, для постановки діагнозу лікар може призначити додаткові обстеження:
- МРТ — дозволяє чітко побачити міжхребцеві диски, грижі, стан нервових корінців, спинного мозку, зв’язок та м’язів. Це дослідження не використовує рентгенівське випромінювання та є безпечним.
- КТ — використовується для детальної оцінки кісткових структур хребта, призначається, якщо МРТ неможливе.
- Рентгенографія — оцінює загальну структуру хребта, висоту міжхребцевих проміжків, наявність зміщень хребців, викривлень хребта. Однак рентген не візуалізує м’які тканини, включаючи диски та нерви.
- Електронейроміографія — визначає рівень та ступінь ураження нервових структур, диференціювати корінцевий больовий синдром від периферичних невропатій.
- Лабораторні аналізи призначаються для виключення запальних, інфекційних або метаболічних захворювань. Може бути рекомендовано загальний аналіз крові, маркери запалення, ревматологічні тести, аналіз на рівень вітаміну D та кальцію.
Сучасні підходи до лікування без операції
Безопераційне лікування болю в спині має бути комплексним та індивідуалізованим, залежно від причини, що викликала симптоми, інтенсивності больового синдрому та загального стану пацієнта. Що входить:
- Медикаментозна терапія для зменшення болю та запалення: нестероїдні протизапальні препарати, м’язові релаксанти, у деяких випадках нейропатичні анальгетики.
- Фізіотерапія відіграє ключову роль у відновленні функції хребта. фахівці розробляють індивідуальні програми, спрямовані на зміцнення м’язів, підвищення гнучкості, покращення постави.
- Мануальна терапія — корисна у руках досвідченого фахівця, спрямована на відновлення нормальної біомеханіки хребта, зняття функціональних блоків, покращення кровообігу.
- Блокади — забезпечують швидке та тривале полегшення болю. Під контролем рентгену або ультразвуку лікар вводить комбінацію місцевого анестетика та протизапального препарату безпосередньо в ділянку ураженого нервового корінця або паравертебральні тканини.
- Акупунктура — ефективна при хронічному больовому синдромі, багато людей відзначають зменшення болю після курсу процедур.
Профілактика та поради для підтримання здоров’я хребта
Дотримання простих рекомендацій допоможе зберегти здоров’я вашого хребта та запобігти розвитку больового синдрому:
- ЛФК, зокрема вправи на зміцнення м’язів спини та живота, що утворюють м’язовий корсет, забезпечують стабільність хребта та зменшують навантаження на диски. Плавання, йога, пілатес, ходьба є відмінними варіантами для підтримання фізичної форми.
- Правильна ергономіка на робочому місці важлива, особливо якщо ви проводите багато часу сидячи. Використовуйте стілець з хорошою підтримкою попереку, тримайте монітор на рівні очей, робіть перерви для розминки кожні 30 – 40 хвилин.
- Підтримання здорової ваги зменшує перевантаження на хребет. Збалансоване харчування, багате кальцієм та вітаміном D, підтримує здоров’я кісткової тканини.
- Правильна техніка підйому вантажів допоможе уникнути травм. Підіймайте вантажі, присідаючи та тримаючи спину прямою, а не нахиляючись вперед. Тримайте вантаж близько до тіла, не робіть скручуючих рухів під час підйому.
Якщо у вас вже були епізоди болю в спині, важливо регулярно виконувати профілактичні вправи, навіть коли болю немає. Підтримуючи гарну фізичну форму та дотримуючись здорового способу життя, ви значно знижуєте ризик повторних загострень.
Клініка Бохан — надійна допомога, коли болить спина і віддає в ногу
Клініка вертебрології Бохан пропонує безопераційне лікування захворювань хребта за перевіреними методиками, зосереджуючись не лише на зменшенні болю, а й на усуненні його причини.
Консервативне лікування починається з детального неврологічного огляду, аналізу МРТ та комплексної оцінки стану хребта. Команда досвідчених вертебрологів, ортопедів і реабілітологів підбирає індивідуальний план терапії, який дозволяє зняти біль, відновити рухливість і запобігти прогресуванню захворювання без хірургічного втручання.
Ми застосовуємо сучасні доказові методики:
- ЛФК під контролем лікаря;
- м’які техніки мануальної терапії;
- прогресивну фізіотерапію — магнітотерапію SIS, ударно-хвильову терапію, лазеротерапію HILT;
- інʼєкційну терапію, зокрема блокади, плазмотерапію PRP;
- реабілітаційні програми, спрямовані на зменшення запалення і компресії нерва.
Постійний медичний супровід і контроль результатів забезпечують безпечне та ефективне відновлення.
Клініка Бохан допомагає пацієнтам у Києві, Дніпрі, Запоріжжі повернутися до активного життя без болю в спині та нозі, пропонуючи професійний підхід і реальну альтернативу операції.
-

Протрузія та екструзія диска: чим вони відрізняються від грижі
26 Грудня, 2025Коли ви отримуєте результати МРТ хребта з діагнозом “протрузія” або “екструзія”, виникає природне занепокоєння та безліч питань. Багато пацієнтів сприймають ці терміни як синоніми грижі міжхребцевого диска, однак це помилкове уявлення може призвести до необґрунтованої паніки або, навпаки, недооцінки проблеми. Насправді протрузія, екструзія та грижа представляють три послідовні стадії одного патологічного процесу, кожна з яких має власні характеристики, ризики та підходи до лікування. Розуміння різниці між цими станами дозволяє об’єктивно оцінити серйозність свого стану, зрозуміти перспективи відновлення та прийняти зважене рішення щодо терапії.
Анатомія міжхребцевого диска: основа для розуміння патологій
Міжхребцевий диск — це складна анатомічна структура, яка виконує функцію амортизатора між хребцями. Він складається з двох основних компонентів: драглистого ядра у центрі та фіброзного кільця, що оточує його по периферії:
- Драглисте ядро має желеподібну консистенцію завдяки високому вмісту води та протеогліканів, що забезпечує пружність та здатність розподіляти навантаження.
- Фіброзне кільце утворене концентричними шарами колагенових волокон, орієнтованих під різними кутами, що створює міцну оболонку навколо ядра.
Здоровий диск здатний витримувати значні навантаження завдяки злагодженій роботі обох компонентів. Драглисте ядро під тиском рівномірно розподіляє силу у всіх напрямках, а фіброзне кільце стримує цей тиск, не даючи ядру вийти за межі диска. Однак із віком, через травми, надмірні навантаження чи дегенеративні процеси фіброзне кільце втрачає еластичність, у ньому з’являються мікротріщини, що створює передумови для розвитку патологій.
Протрузія диска: початкова стадія дегенерації
Протрузія міжхребцевого диска представляє випинання його тканин за межі анатомічних меж хребця без розриву фіброзного кільця. Це означає, що зовнішня оболонка диска залишається цілою, але під тиском драглистого ядра вона деформується та виступає у хребтовий канал або у бік нервових корінців. Протрузію можна порівняти з опуклістю на надутій кулі, де стінка розтягнулася, але не порвалася.
Розміри протрузій зазвичай коливаються від одного до п’яти міліметрів. Залежно від напрямку випинання розрізняють такі види протрузії:
- циркулярну — коли диск рівномірно випинається по всій окружності;
- дорзальну — направлена назад у бік спинномозкового каналу;
- латеральну — йде вбік до нервового корінця;
- фораменальну — виступає безпосередньо у міжхребцевий отвір.
Як проявляється протрузія
Клінічна картина протрузії може значно варіюватися. Невеликі протрузії часто перебігають безсимптомно та виявляються випадково під час обстеження з інших причин. Коли розмір випинання збільшується та починає здавлювати нервові структури, з’являються біль у спині, відчуття оніміння чи поколювання у кінцівках, м’язова слабкість.
Локалізація симптомів залежить від відділу ураження:
- шийні протрузії викликають болі у шиї, плечах та руках;
- грудні проявляються болями у міжреберних проміжках;
- поперекові супроводжуються люмбалгією та іррадіацією у ноги.
Важливо розуміти, що протрузія є оборотним станом за умови своєчасного звернення до фахівця. Консервативна терапія, що включає лікувальну фізкультуру, фізіотерапевтичні процедури, корекцію способу життя та за необхідності медикаментозне лікування, може стабілізувати стан диска та навіть сприяти зменшенню випинання. Однак без належного лікування та профілактики протрузія прогресує, фіброзне кільце продовжує слабшати, що створює умови для його розриву.
Екструзія диска: проміжний етап до секвестрації
Екструзія — це наступна стадія дегенерації диска після протрузії, коли відбувається часткове порушення цілісності фіброзного кільця. При екструзії частина драглистого ядра проникає через тріщини у фіброзному кільці, але все ще залишається у контакті з основною масою диска. Це можна уявити як зубну пасту, що вичавлюється з тюбика, але залишається з’єднаною з вмістом усередині.
Екструзований фрагмент може значно виступати за межі диска, досягаючи п’яти-вісьми міліметрів та більше. Особливість екструзії полягає у тому, що матеріал ядра, який вийшов назовні, має вужчу основу, ніж його зовнішня частина, що створює характерну грибоподібну форму. Це відрізняє екструзію від протрузії, де основа випинання ширша за його верхівку.
Як проявляється екструзія
Клінічні прояви екструзії зазвичай більш виражені порівняно з протрузією. Пацієнти скаржаться на інтенсивний біль, який може бути постійним та погіршуватися при русі, кашлі чи чханні. Компресія нервових структур при екструзії часто призводить до неврологічних порушень:
- зниження чутливості за типом «рукавички» чи «панчохи»;
- слабкості певних м’язових груп;
- простріл в попереку;
- порушення рефлексів.
У важких випадках можлива поява синдрому кінського хвоста з порушенням функції тазових органів.
Грижа диска: повний розрив фіброзного кільця
Грижа міжхребцевого диска характеризується повним проривом фіброзного кільця з виходом фрагмента драглистого ядра за межі дискового простору. На відміну від екструзії, при грижі фрагмент, що випав, може втрачати зв’язок з материнським диском, вільно розміщуючись у хребтовому каналі. Такий фрагмент називають секвестром, а стан секвестрацією грижі.
Які бувають грижі
Грижі класифікуються за розміром, розташуванням та характером випадіння. Малі грижі мають розмір до п’яти міліметрів, середні від п’яти до восьми міліметрів, великі понад вісім міліметрів.
За локалізацією виділяють:
- медіанні — розташовані у центрі хребтового каналу та здатні стискати спинний мозок;
- парамедіанні — займають проміжне положення;
- фораменальні — проникають у міжхребцевий отвір;
- екстрафораменальні — зміщення виходять за межі хребтового каналу латерально.
Симптоми міжхребцевої грижі
Симптоматика грижі диска найбільш яскрава та інвалідизуюча:
- Гострий больовий синдром може бути настільки інтенсивним, що пацієнт втрачає можливість рухатися.
- Характерна іррадіація болю вздовж ходу нервових корінців: при поперековій грижі біль поширюється від попереку через сідницю вниз по нозі до стопи, при шийній від шиї через плече до пальців руки.
- Неврологічні порушення при защемленні грижі включають відчутне зниження сили у м’язах, порушення чутливості за провідниковим типом, випадіння сухожильних рефлексів.
Особливу небезпеку становлять медіанні грижі великих розмірів, що можуть викликати синдром компресії спинного мозку з розвитком парезів чи паралічів нижче рівня ураження. Синдром кінського хвоста при масивних поперекових грижах проявляється порушенням сечовипускання та дефекації, зниженням чутливості у промежині, еректильною дисфункцією та є невідкладним показанням до операції.
Діагностична різниця між патологіями
Точна діагностика стадії дегенеративних змін диска критично важлива для вибору правильної тактики лікування. Клінічний огляд дає важливу інформацію про вираженість симптомів, неврологічний статус пацієнта, але не дозволяє точно визначити характер патології.
Можливості МРТ у виявленні патологій міжхребцевих дисків
Золотим стандартом діагностики патологій дисків є магнітно-резонансна томографія.
МРТ дозволяє:
- детально візуалізувати фіброз у структурах диска;
- оцінити ступінь дегідратації драглистого ядра;
- виявити тріщини у фіброзному кільці;
- точно виміряти розміри випинання та визначити його вплив на нервові структури.
На МРТ-знімках протрузія виглядає як широке випинання диска з рівним контуром, де основа ширша за верхівку. Екструзія має характерний вигляд звуження основи порівняно з верхньою частиною. Грижа демонструє повний розрив фіброзного кільця з можливою міграцією фрагмента.
Інші види діагностики
Окрім МРТ, лікарі можуть призначити допоміжні інструментальні обстеження:
- Комп’ютерна томографія менш інформативна для оцінки м’якотканинних структур диска, але добре візуалізує кісткові структури та може використовуватися у пацієнтів з протипоказаннями до МРТ.
- Рентгенографія не показує сам диск, але дозволяє оцінити висоту міждискового простору, наявність остеофітів, порушення вісі хребта.
- Електронейроміографія допомагає оцінити іннервацію нервових структур та визначити рівень компресії.
Підходи до лікування різних патологій
Лікувальна тактика суттєво відрізняється залежно від стадії дегенеративних змін диска, клінічної симптоматики та наявності неврологічних порушень. Важливу роль відіграють також вік пацієнта, рівень фізичної активності та супутні захворювання. Основною метою терапії є усунення больового синдрому, зменшення компресії нервових структур, стабілізація патологічного процесу та профілактика його прогресування.
- Протрузії у більшості випадків піддаються безопераційному лікуванню. Основу терапії становить ЛФК, спрямована на зміцнення м’язового корсета, покращення постави, збільшення рухливості хребта. Вправи підбираються індивідуально з урахуванням локалізації ураження, загального стану пацієнта, супутніх захворювань. Середній термін відновлення – 4-8 тижнів.
- Лікування екструзій зазвичай також починається з консервативних методів, але з більш інтенсивним підходом та тривалішим терміном — від шести тижнів до трьох місяців.
- Грижі дисків вимагають диференційованого підходу. Невеликі грижі без вираженого неврологічного дефіциту також лікуються консервативно під ретельним спостереженням. Великі грижі з компресією спинного мозку, синдромом кінського хвоста, зростальним парезом є абсолютними показаннями до термінового хірургічного втручання.
Сучасні підходи до лікування патологій хребта
Лікування захворювань хребта потребує комплексного та поетапного підходу, спрямованого не лише на зменшення болю, а й на усунення причин його виникнення. Вибір тактики залежить від стадії патології, вираженості симптомів та індивідуальних особливостей організму.
Фізіотерапевтичні методи включають:
- магнітотерапію;
- ультразвукову терапію;
- електрофорез з лікарськими препаратами;
- лазеротерапію.
Ці процедури зменшують запалення, покращують кровопостачання тканин, стимулюють регенеративні процеси. Мануальна терапія та масаж за відсутності протипоказань допомагають зняти м’язовий спазм, відновити рухливість сегментів хребта, але повинні виконуватися виключно кваліфікованими фахівцями.
Медикаментозна терапія включає:
- нестероїдні протизапальні препарати для зняття болю та запалення;
- міорелаксанти для усунення м’язової напруги;
- хондропротектори для підтримки тканин диска;
- вітаміни групи B для покращення нервової провідності.
У гострому періоді можуть застосовуватися епідуральні блокади з кортикостероїдами та місцевими анестетиками.
Прогноз відновлення при різних враженнях диска
Прогноз при патологіях міжхребцевих дисків суттєво залежить від стадії процесу на момент початку лікування:
- Протрузії мають найсприятливіший прогноз при своєчасному зверненні та виконанні всіх рекомендацій лікаря, можливе повне відновлення без наслідків.
- Екструзії також можуть успішно лікуватися, але відновлення триває довше та вимагає більш інтенсивної реабілітації.
- Грижі диска навіть після успішного хірургічного лікування вимагають тривалої реабілітації та зміни способу життя для профілактики рецидивів.
Як запобігти прогресуванню
Профілактика прогресування дегенеративних змін дисків включає:
- регулярні заняття лікувальною фізкультурою протягом усього життя;
- підтримання нормальної маси тіла;
- правильну ергономіку робочого місця;
- уникнення тривалого перебування в одній позі;
- дозування фізичних навантажень.
Корисним є плавання, яке зміцнює м’язи без надмірного навантаження на хребет, йога для покращення гнучкості та пілатес для формування міцного м’язового корсета.
Пацієнтам з діагностованими протрузіями чи екструзіями рекомендується проходити контрольне МРТ-обстеження раз на рік або при появі нових симптомів. Це дозволяє своєчасно виявити ускладнення та скорегувати лікувальну тактику. Важливо розуміти, що профілактика набагато ефективніша та економніша за лікування запущених стадій патології.
Безопераційне лікування патологій міжхребцевих дисків у клініці Бохан
У клініці вертебрології Бохан лікування патологій міжхребцевих дисків базується на безопераційному підході, який спрямований не лише на зменшення симптомів, а передусім на усунення причини болю, відновлення руху та функції хребта. Ми використовуємо перевірені методики, що мають доказову ефективність і відповідають сучасним стандартам. Серед медперсоналу — досвідчені ортопеди, ортопеди-травматологи, вертебрологи, масажисти, реабілітологи, спеціалісти з мануальної терапії тощо.
Комплексне консервативне лікування починається з ретельного неврологічного огляду, діагностики та детальної оцінки стану пацієнтів. За необхідності до процесу залучаються інші спеціалісти, що дозволяє сформувати індивідуальне та безпечне рішення без хірургії. Саме такий клінічний підхід є ефективною альтернативою операції.
Основу терапії становить лікувальна фізкультура (ЛФК) — спеціально підібрані вправи для стабілізації, зміцнення м’язового корсета та реабілітації хребта. Заняття проходять під контролем лікаря, що забезпечує безпечне навантаження та поступове відновлення руху. За показаннями застосовується мануальна терапія, переважно мʼякі техніки, спрямовані на зменшення м’язового спазму та покращення рухливості без ризику травмування.
Ми активно використовуємо сучасні безпечні фізіотерапевтичні методи:
Це інноваційні методи покращують кровообіг, зменшують запалення та прискорюють процеси відновлення. За потреби призначається інʼєкційна терапія, включно з блокадами, а також плазмотерапія PRP, що стимулює природну регенерацію тканин.
Весь процес лікування проходить під постійним медичним супроводом з динамічним контролем результатів.
Клініка Бохан надає допомогу пацієнтам у Києві, Дніпрі, Запоріжжі, пропонуючи ефективне безопераційне лікування патологій хребта з акцентом на якісну реабілітацію та повернення до активного життя без болю.
-

Чому операція — не єдиний варіант: альтернативи при грижах
3 Червня, 2025Слово «операція» часто викликає страх та занепокоєння. Особливо, коли мова йде про хребет — одну з найважливіших структур тіла. Міжхребцева грижа — діагноз, який щороку ставлять тисячам чоловікам й жінкам по всьому світу. Проте не кожен випадок вимагає скальпеля. Сучасна медицина пропонує різноманітне альтернативне лікування, яке дозволяє уникнути операції та повернутися до активного життя без радикального втручання.
Перше знайомство з проблемою: міжхребцева грижа
Міжхребцева грижа — це патологічний стан, за якого відбувається зміщення або розрив міжхребцевого диска, внаслідок чого частина його вмісту виходить за межі нормального анатомічного розташування. Це може спричинити тиск на нервові корінці, що викликає біль, оніміння, м’язову слабкість і навіть порушення роботи внутрішніх органів.
Ця проблема набуває особливої актуальності в сучасному суспільстві, де малорухливий спосіб життя, сидяча робота та хронічний стрес стають буденністю. Розуміння природи цієї патології допомагає своєчасно звернути увагу на симптоми та обрати правильний шлях лікування.
Чи загрожує вам операція?
Почувши діагноз “міжхребцева грижа”, багато пацієнтів одразу уявляють собі операційний стіл. Проте хірургічне втручання не завжди є необхідним і застосовується лише у крайніх випадках — 5-10%. Існують чіткі медичні показання, за яких операція дійсно виправдана, зокрема:
- синдром кінського хвоста — небезпечний неврологічний стан, що виявляється ураженням нервових корінців із порушенням контролю над сечовипусканням і дефекацією;
- стійкий больовий синдром, який не зникає впродовж 6 і більше тижнів навіть після активної консервативної терапії;
- прогресуюча м’язова слабкість у ногах (неврологічні симптоми);
- відсутність результатів лікування протягом тривалого часу при значному зниженні якості життя.
У всіх інших випадках доцільніше спробувати консервативне лікування, яке часто дозволяє уникнути операції.
Кому допоможе консервативна терапія
Операція при грижі є крайнім заходом, і в багатьох випадках пацієнтам можна обійтись без хірургічного втручання. Існують клінічні ситуації, коли консервативна терапія є не лише можливою, а й рекомендованою. Нижче наведено типові приклади, коли альтернативне лікування може бути безпечним і ефективним способом уникнути операції:
- Неускладнені форми грижі невеликих розмірів без компресії нервів — біль не є інтенсивним, немає порушень рухової функції, загрози паралічу або серйозних неврологічних розладів. У таких випадках застосовують фізіотерапію, медикаментозне лікування, масаж, мануальну терапію.
- Грижа у людей молодого віку — організм має добру здатність до самовідновлення. Часто достатньо відновити м’язовий корсет за допомогою ЛФК.
- Період загострення остеохондрозу з грижею — при гострому болю інколи діагноз «грижа» є супутнім, і після зняття запалення симптоми значно зменшуються.
- Пацієнти з супутніми захворюваннями, які не дозволяють проведення операції — цим людям особливо важливо знайти ефективне нехірургічне рішення.
У таких ситуаціях пріоритетним стає альтернативне лікування, яке має свою ефективність, безпечність і найчастіше дозволяє значно покращити якість життя без скальпеля.
Альтернативне лікування гриж
Термін “альтернативне лікування міжхребцевої грижі” об’єднує комплекс методів, які не передбачають хірургічного втручання, проте спрямовані на усунення болю, зменшення запалення та відновлення функції хребта. Такий підхід особливо актуальний для пацієнтів, які хочуть уникнути операції, зберегти працездатність та мінімізувати ризики ускладнень.
До найпоширеніших методів альтернативного лікування належать:
- фізіотерапія — апаратні методи, що покращують кровообіг, знімають запалення і зміцнюють м’язи спини;
- лікувальна гімнастика (ЛФК) — спеціальні вправи допомагають повернути диск у природне положення та зменшити тиск на нерви;
- мануальна терапія — ефективна при м’яких формах грижі, але повинна виконуватись лише сертифікованим фахівцем;
- медикаментозне лікування — зменшує запалення, біль і дозволяє зберегти рухливість;
- акупунктура — допомагає зменшити біль, покращити кровообіг і стимулювати відновлювальні процеси в уражених ділянках хребта. Цей метод також сприяє розслабленню м’язів і нормалізації нервової провідності, що особливо важливо для пацієнтів, які прагнуть уникнути операції;
- нейропротекторна терапія — відновлює функції пошкоджених нервів;
- озонотерапія, блокади, тракційне витягування хребта — сучасні малоінвазивні методи.
Пацієнти, які застосовують альтернативне лікування, часто зазначають значне поліпшення стану вже за кілька тижнів, без необхідності в операції. Важливо, щоб усі методи підбирав кваліфікований лікар на основі діагностики та загального стану здоров’я.
Приклади, коли консервативне лікування може бути переважним
Сучасна медицина має широкий арсенал підходів, які дозволяють уникнути операції завдяки комплексному альтернативному лікуванню. У практиці лікарів клініки Бохан трапляються численні приклади, коли пацієнти з діагнозом міжхребцева грижа” після курсу комплексного альтернативного лікування повністю повертались до повноцінного життя, уникаючи хірургічного втручання. Наведемо кілька прикладів з клінічної практики, коли саме такий шлях є доцільним:
- Грижа без компресії нервових структур. У пацієнта з невеликою протрузією міжхребцевого диска біль помірний, без порушення чутливості чи рухової функції. Після курсу лікувальної фізкультури, масажу, фізіотерапії та медикаментозного знеболення симптоми зникли повністю. У такій ситуації альтернативне лікування дозволяє повністю уникнути операції.
- Грижа у молодої людини із хорошим м’язовим корсетом. Хлопець 27 років після інтенсивного тренування відчув біль у попереку. МРТ підтвердила наявність невеликої грижі. Завдяки молодому віку та високій здатності тканин до регенерації, підбір індивідуальної програми ЛФК, корекція постави та фізіотерапія дали стійкий результат без хірургії.
- Після загострення остеохондрозу з діагнозом “грижа”. Жінка 45 років звернулась зі скаргами на сильний біль у попереку. МРТ показала наявність грижі, але після протизапальної терапії, фізіотерапії та розвантажувальних тренувань симптоми повністю зникли. У цьому випадку грижа не була основною причиною болю, і альтернативне лікування дало змогу уникнути операції.
- Пацієнт з протипоказаннями до хірургії. Чоловік 62 роки з серцево-судинною патологією та діабетом, що ускладнює проведення операції. За рекомендацією лікарів, пройшов курс консервативної терапії, зокрема витягування хребта, магнітотерапію та індивідуально розроблений комплекс ЛФК. Стан стабілізувався, функція відновилась, біль — мінімальний.
- Хронічний біль у спині без прогресуючого неврологічного дефіциту. Пацієнтка зі стабільним перебігом захворювання, де грижа не зростає і не здавлює нерви, відсутні паралічі або серйозні порушення функції. Під наглядом невролога та реабілітолога вона вже протягом 2 років підтримує стан без операції, дотримуючись режиму та рекомендованих вправ.
У всіх наведених випадках рішення уникнути операції не лише дозволило зберегти якість життя пацієнтів, а й уникнути ризиків, пов’язаних із хірургічним втручанням. Саме тому альтернативне лікування стає все більш актуальним підходом при лікуванні міжхребцевих гриж.
Чим цікава методика Бохана
Окрему увагу заслуговує авторська методика відомого лікаря Артура Бохана, яка вже здобула визнання серед фахівців з вертебрології. В її основі — поєднання унікальних безопераційних методик: остеопатичних технік, функціонального тренінгу та нейром’язової стабілізації. Підхід Бохана дозволяє:
- відновити баланс між глибокими та поверхневими м’язами спини;
- активізувати власні компенсаторні механізми організму;
- усунути причини виникнення грижі, а не лише її наслідки.
Ця методика дає реальний шанс уникнути операції навіть у складних клінічних випадках.
Використання сучасного обладнання задля якісного лікування грижі
Ефективність альтернативного лікування значно зростає за умови використання сучасних технологій. У спеціалізованому медичному центрі Бохан застосовують:
- Системи декомпресії хребта (тракційна терапія) — безпечне розтягнення хребта для зменшення тиску на міжхребцеві диски.
- Міостимулятори нового покоління — активізують роботу глибоких м’язів, які підтримують хребет.
- Високоінтенсивну HIL-терапію — глибокопроникаючий лазер стимулює відновлення тканин і зменшує біль.
- Високоіндуктивну магнітотерапію SIS — впливає на м’язово-нервову провідність, покращуючи рухливість.
- Роботизовану лазеротерапію ASALASER MLS M6 — точне, автоматизоване лікування з глибоким біостимулювальним ефектом.
- Ударно-хвильову терапію — усуває м’язові спазми, покращує мікроциркуляцію та сприяє розсмоктуванню грижових утворень.
- Інтелектуальні тренажери — дозволяють з точністю контролювати навантаження під час ЛФК.
- Сканери постурального балансу — виявляють порушення осанки, які можуть сприяти рецидиву грижі.
Завдяки таким сучасним технологіям лікування стає більш точним, ефективним і безпечним, а пацієнт отримує можливість уникнути операції, зберігаючи повноцінну якість життя.
Роль реабілітаційної гімнастики та ЛФК
Одним із найважливіших компонентів процесу відновлення при міжхребцевих грижах є реабілітація за допомогою спеціалізованих програм лікувальної фізкультури. При хронічних болях у спині, грижа часто є результатом тривалого м’язового дисбалансу. Вправи, розроблені відповідно до діагнозу, відновлюють м’язову симетрію та зменшують тиск на міжхребцеві диски. Саме тому альтернативне лікування через фізичну активність — ефективний та безпечний варіант для багатьох пацієнтів.
Індивідуально підібрані фізичні навантаження допомагають:
- стабілізувати хребет;
- зміцнити м’язовий корсет;
- покращити кровообіг;
- зняти запалення в уражених ділянках.
На відміну від медикаментозного підходу, фізіотерапія та ЛФК працюють з причинами захворювання, а не лише з його симптомами. Це робить їх ключовими інструментами в рамках комплексного підходу до лікування. Вони дозволяють уникнути операції в більшості випадків, якщо пацієнт дотримується регулярності й працює під наглядом кваліфікованих фахівців.
Профілактика: як запобігти утворенню міжхребцевої грижі?
Найкраще лікування — це профілактика. Щоб грижа не виникла або не рецидивувала після попереднього лікування, важливо дотримуватись простих, але ефективних рекомендацій:
- регулярні фізичні навантаження з акцентом на укріплення спини та черевного преса;
- уникнення важких підйомів або різких рухів без належної підготовки;
- контроль за масою тіла — зайва вага підвищує навантаження на хребет;
- правильна постава під час роботи за комп’ютером чи в автомобілі;
- вчасне проходження профілактичних оглядів у вертебролога.
Також важливо не ігнорувати симптоми дискомфорту або болю. Самолікування часто призводить до ускладнень. Тільки дотримання індивідуальних рекомендацій лікаря гарантує, що ви зможете не лише уникнути операції, а й зберегти високу якість життя надовго.
Грижа міжхребцевого диска — це серйозне захворювання, однак воно не завжди вимагає хірургічного втручання. Своєчасне звернення до спеціалістів, альтернативне лікування, комплексна реабілітація, правильні фізичні навантаження та постійне спостереження дозволяють повністю контролювати ситуацію. Важливо пам’ятати: успіх лікування залежить не лише від методів, а й від вашої активної участі в процесі одужання.
Найкращий варіант лікування міжхребцевої грижі без операції
Коли постає вибір: погодитися на операцію чи шукати менш інвазивний шлях до одужання, важливо звернутися до фахівців, які мають перевірені методики та реальні результати. Клініка Бохан — це сучасний медичний центр, який спеціалізується на безопераційному лікуванні захворювань хребта, зокрема грижі міжхребцевих дисків. Переваги медичного центру:
- Авторська методика Артура Бохана. Засновник клініки, лікар-реабілітолог Артур Бохан, розробив унікальну програму відновлення, яка поєднує елементи мануальної терапії, нейрофізіології, лікувальної фізкультури та сучасної кінезітерапії. Цей комплекс дозволяє активувати власні ресурси організму, зменшити тиск на міжхребцеві диски й уникнути операції навіть у складних випадках.
- Індивідуальний підхід до кожного пацієнта. У Клініці Бохан немає шаблонного лікування. Кожен курс терапії складається після ретельної діагностики з урахуванням віку, фізичної форми, особливостей грижі та супутніх захворювань. Це дозволяє не лише зменшити симптоми, а й усунути причину болю.
- Сучасне обладнання для діагностики та реабілітації. Клініка оснащена передовим реабілітаційним обладнанням, яке дозволяє відновлювати хребет без шкоди та медикаментозного навантаження. Пацієнти мають доступ до спеціалізованих тренажерів, нейром’язової стимуляції та лазерної фізіотерапії — усе це є частиною комплексного альтернативного лікування.
- Команда досвідчених фахівців. У клініці працюють кваліфіковані реабілітологи, неврологи, кінезітерапевти, які мають реальний досвід у сфері нехірургічного лікування міжхребцевих гриж. Вони постійно проходять підвищення кваліфікації та впроваджують міжнародні протоколи у свою практику.
Сотні позитивних відгуків та історій одужання підтверджують: клініка Бохан — надійний вибір для тих, хто хоче вилікувати грижу без операції. У більшості пацієнтів спостерігається повне або часткове відновлення функцій хребта вже за 2–3 місяці терапії. Запишіться на консультацію вже сьогодні — зробіть перший крок до здорового хребта!
-

Міфи про міжхребцеву грижу: реальність та вигадки
3 Червня, 2025Міжхребцева грижа — одне з найпоширеніших захворювань опорно-рухового апарату. З кожним роком дедалі більше людей стикаються з болем у спині, онімінням кінцівок та зниженням рухливості. Проте навколо цієї проблеми існує чимало хибних уявлень, які нерідко заважають правильно оцінити ситуацію та вчасно звернутися до фахівця.
Актуальність теми полягає в тому, що міфи про грижу не тільки дезінформують пацієнтів, але й можуть призвести до небезпечного самолікування або відмови від професійної медичної допомоги. У цьому матеріалі ми спробуємо розмежувати правду і вигадки, аби допомогти кожному зробити усвідомлений вибір на користь свого здоров’я.
Найпопулярніші міфи про міжхребцеві грижі
Проблеми зі спиною стають усе поширенішими, і міжхребцева грижа — один із найчастіших діагнозів у практиці невролога чи ортопеда. Однак через брак перевіреної інформації пацієнти часто натрапляють на помилкові уявлення про це захворювання.
Найчастіше міфи про грижу походять із таких джерел:
- поради з інтернет-форумів, де відсутня медична перевірка інформації;
- особисті історії знайомих, які не завжди відповідають медичній дійсності;
- застарілі уявлення з минулих десятиліть, які втратили актуальність;
- твердження сумнівних «цілителів» і «мануальних терапевтів», які пропонують швидкі, але небезпечні рішення.
Розглянемо докладніше основні міфи, щоб з’ясувати, де правда, а де вигадки, що несуть ризик для здоров’я.
Міф 1: Грижа — це вирок, що завжди потребує операції
Багато пацієнтів лякаються самого слова “грижа”, вважаючи, що це однозначний шлях на операційний стіл. Насправді оперативне втручання потрібне лише у 5–10% випадків — коли грижа стискає спинний мозок чи нервові корінці, спричиняючи важкі неврологічні симптоми.
Більшість гриж ефективно лікуються консервативно: за допомогою медикаментів, фізіотерапії, ЛФК та змін у способі життя. Це — приклад того, як міфи про грижу формують хибне уявлення про обов’язкову операцію, тоді як реальність зовсім інша.
Міф 2: Будь-який біль у спині — це грижа
Біль у спині може виникати через десятки причин: від м’язового перенапруження до артриту чи остеохондрозу. Грижа — лише одна з можливих діагностичних версій.
Цей міф виникає через популяризацію терміна “грижа” у ЗМІ та розмовах, що призводить до самодіагностики. Але лише МРТ або КТ можуть підтвердити наявність міжхребцевої грижі. Тож якщо з’явився біль — не варто самостійно “встановлювати” діагноз за допомогою інтернету, краще звернутись до фахівця.
Міф 3: Спокій і постіль — найкращі ліки
Колись пацієнтам із болем у спині дійсно рекомендували тривалий постільний режим. Сьогодні доведено, що тривала бездіяльність лише погіршує стан. М’язи атрофуються, а запальні процеси можуть посилюватися.
Рух — основа відновлення. Звичайно, фізичне навантаження має бути контрольованим і поступовим. Саме тому фахівці часто призначають спеціальний комплекс реабілітаційних вправ після стихання гострого болю. Тут важливо розуміти: ще один зі шкідливих міфів про грижу — переконання, що краще “лежати й не рухатися”.
Міф 4: Грижу можна “вправити” масажем або мануальною терапією
Цей міф дуже небезпечний. Немає жодного наукового підтвердження того, що грижу можна «вправити» вручну. Міжхребцева грижа — це не зміщення кістки чи суглоба, а випинання диска, яке не повертається на місце від натискання чи маніпуляцій.
Правда полягає в тому, що мануальна терапія в деяких випадках може бути частиною лікування, але лише під контролем сертифікованого фахівця і без обіцянок «повного зцілення». Всі подібні “чудодійні методи” — типові вигадки, які лише ускладнюють перебіг хвороби.
Міф 5: Після грижі вже ніколи не повернешся до нормального життя
Цей міф виникає через надмірне драматизування діагнозу. Насправді більшість пацієнтів після лікування живуть повноцінно: працюють, займаються спортом, подорожують. Головне — навчитися підтримувати спину в доброму стані: робити вправи, слідкувати за поставою, уникати надмірного навантаження.
Отже, міфи про грижу, які змальовують життя після діагнозу як повністю обмежене, — це чергові вигадки, які не мають нічого спільного з реальністю сучасної медицини.
Правда щодо міжхребцевих гриж
Міжхребцева грижа — складна, але керована патологія. Правильний підхід до діагностики, професійне лікування та адекватна реабілітація — запорука повернення до активного життя. Не варто вірити у міфи про грижу та шукати “правду” в неперевірених джерелах. Краще обрати перевірену інформацію та поради сертифікованих спеціалістів. Спробуємо розібратися з типовими хибними твердженнями щодо грижі хребта та довести правдиву інформацію.
Якщо грижа не болить — лікування не потрібне
Відсутність болю не означає, що грижа безпечна. Міжхребцева грижа може тривалий час розвиватися без виражених симптомів, при цьому поступово збільшуючи тиск на нервові корінці або навіть спинний мозок. Вчасна діагностика дозволяє уникнути ускладнень, серед яких втрата чутливості, гострий больовий синдром, порушення функції внутрішніх органів. Тому регулярні обстеження або хоча б постійний контроль лікаря потрібні навіть у безсимптомному перебігу.
Грижа — це хвороба літніх людей
Хоча вікові зміни в міжхребцевих дисках збільшують ризик виникнення грижі, все частіше діагноз ставиться людям у віці 25–45 років. Основні причини — сидячий спосіб життя, порушення постави, надмірна вага, малорухливість та неправильне підняття вантажів. Сьогодні це одна з основних проблем серед офісних працівників, айтішників та водіїв.
Грижа завжди викликає сильний біль
Сильний біль характерний для гострої грижі або в період загострення. Але у багатьох випадках біль може бути тупим, ниючим або взагалі відсутнім. Деякі пацієнти відчувають лише оніміння в кінцівках або слабкість у ногах. Залежно від локалізації грижі — шийний, грудний або поперековий відділ — симптоматика може суттєво відрізнятись. Тому орієнтація лише на інтенсивність болю — це класичний міф про грижу.
Грижа виникає лише через важке фізичне навантаження
Безумовно, різке або надмірне навантаження — один із факторів ризику. Але головними причинами є дегенеративно-дистрофічні зміни у хребті, слабкість м’язового корсета, малорухливий спосіб життя, неправильна постава, зайва вага. Грижа може з’явитися у людини, яка ніколи не підіймала важкого, але постійно сидить в неправильній позі. Це ще один приклад, коли правду і вигадки потрібно чітко розмежовувати.
Грижа зникне сама по собі
У рідкісних випадках спостерігається часткова редукція грижового випинання завдяки відновленню тканин, однак це не рівнозначно повному одужанню. Без комплексного лікування, що включає медикаментозну терапію, фізичну реабілітацію та зміну способу життя, грижа або не зникне зовсім, або знову дасть про себе знати. Ігнорування проблеми лише ускладнює її вирішення в майбутньому.
Сучасні методи діагностики та лікування
Сьогодні медицина пропонує широкий арсенал інструментів для точного виявлення та ефективного лікування міжхребцевої грижі, зокрема:
- МРТ та КТ — дозволяють визначити розміри грижі, локалізацію та ступінь ураження нервових корінців;
- ультразвукова діагностика — допоміжний метод для оцінки м’яких тканин;
- фізіотерапія та ЛФК — основа реабілітації, фундаментом якої є спеціальні вправи після лікування;
- медикаментозна терапія — для контролю болю та запалення;
- малоінвазивні процедури — сучасні методи, які не потребують тривалого перебування в лікарні.
Не дозволяйте чуткам та неперевіреній інформації впливати на ваше здоров’я. Розуміння, де правда і вигадки, допоможе приймати правильні рішення. Міжхребцева грижа — не вирок, якщо діяти обґрунтовано та вчасно. Консультуйтесь із фахівцями, використовуйте сучасні методи діагностики та пам’ятайте: розвінчані міфи про грижу — це перший крок до одужання.
Зверніться до професіоналів!
Якщо ви шукаєте ефективне лікування міжхребцевої грижі або відчуваєте біль у спині, важливо обрати надійну клініку, яка використовує сучасні методи терапії та індивідуальний підхід. Найкращий вибір — сучасний медичний центр Бохан, де успішно без операції лікують патології хребта за авторською методикою відомого лікаря Артура Бохана. Запишіться на консультацію за номером 044-33-44-331 вже сьогодні! Професійний підхід, індивідуальний план терапії та сучасні методики повернуть вас до активного життя без болю!
-

Реабілітація після міжхребцевої грижі: все, що потрібно знати
3 Червня, 2025Міжхребцева грижа — це патологічний стан, при якому міжхребцевий диск зміщується за межі своєї нормальної анатомічної локалізації, здавлюючи нервові закінчення та викликаючи біль, оніміння, м’язову слабкість. Хоча сучасні методи лікування (як консервативні, так і хірургічні) дозволяють зняти гострий біль і зменшити компресію, повне відновлення функцій хребта неможливе без правильної реабілітації.
Реабілітаційний період має ключове значення для запобігання рецидиву, покращення рухливості, відновлення м’язового балансу та повернення до активного життя. Саме тому кожному пацієнту варто знати, з чого складається реабілітація після грижі, як довго вона триває та які вправи після лікування є найефективнішими.
Що таке міжхребцева грижа і чому важлива реабілітація
Міжхребцеві диски виконують роль амортизаторів у хребті — вони забезпечують гнучкість та рівномірний розподіл навантаження. У разі перенавантаження, травми чи вікових змін зовнішня оболонка диска може розірватися, і його вміст тисне на спинномозкові нерви. Це і є міжхребцева грижа.
Після основного курсу лікування — медикаментозного чи хірургічного — хребет ще довго залишається вразливим. Без належного відновлення м’язи спини не здатні підтримувати хребетний стовп, а дегенеративні процеси продовжуються. Саме тому реабілітація після грижі є не менш важливою за саме лікування. Вона дозволяє:
- стабілізувати хребет і зменшити навантаження на міжхребцеві диски;
- уникнути повторної грижі;
- відновити природну рухливість спини;
- покращити якість життя пацієнта.
Основні напрямки реабілітації включають фізіотерапію, кінезіотерапію, масаж, ЛФК, навчання правильній поставі та корекції рухових стереотипів.
Особливо важливим компонентом є вправи після лікування, які підбираються індивідуально залежно від локалізації грижі (шийний, грудний або поперековий відділ), віку пацієнта, загального стану здоров’я та фізичної активності до захворювання.
Етапи реабілітації після міжхребцевої грижі
Правильна та своєчасна реабілітація після грижі є критично важливою для повного відновлення функцій хребта, профілактики рецидивів і повернення до активного життя. Вона не обмежується лише виконанням фізичних вправ — це комплексний процес, який охоплює кілька етапів, залежно від часу, що минув після лікування.
Ранній період відновлення: чого очікувати у перший тиждень
Перший тиждень після хірургічного втручання або завершення інтенсивного медикаментозного лікування — це найкритичніший час, коли організм адаптується до нових умов. У цей період завдання пацієнта — дотримання режиму максимального щадіння хребта.
Що включає ранній етап:
- Обмеження фізичної активності. Заборонено підіймати важке, різко вставати або скручувати корпус.
- Початкова мобілізація — вже на 2–3 день лікар може дозволити вставати, але лише з допомогою або з ортопедичним корсетом.
- Контроль болю. Призначаються препарати для зняття болю, набряку та м’язових спазмів.
- Початок дихальної гімнастики та легких рухів у ліжку — це перші кроки, які входять у комплекс вправ після лікування, виконуються строго під наглядом медперсоналу.
Ранній період також потребує психологічної адаптації — підтримка з боку лікарів і родичів надзвичайно важлива.
Пізній період: як запобігти ускладненням у місяць після лікування
Через 2–4 тижні настає фаза адаптивної активності. Основна мета цього періоду — поступово повертатися до щоденної активності, не допускаючи перевантаження хребта.
Основні дії в пізній фазі:
- Поступове збільшення рухової активності: короткі прогулянки, вправи для м’язів-стабілізаторів спини.
- Виконання індивідуально підібраних вправ після лікування, спрямованих на розвиток м’язового корсета, координацію та рівновагу.
- Фізіотерапевтичні процедури: магнітотерапія, електростимуляція, ультразвук — для покращення обмінних процесів та прискорення регенерації.
- Навчання ергономіці рухів — пацієнт навчається, як правильно сидіти, нахилятися, підіймати речі без ризику рецидиву.
На цьому етапі пацієнт поступово повертається до домашніх обов’язків, але ще не готовий до повноцінного фізичного навантаження чи роботи.
Відновлювальні стратегії: від шести тижнів до двох місяців
Це ключовий період, коли формується звичка до нового стилю життя, зміцнюється м’язовий корсет і відновлюється повноцінна рухова функція. Якщо реабілітація після грижі проходить правильно, саме цей етап забезпечує тривалий позитивний результат.
У цей період важливо:
- Регулярно виконувати вправи після лікування, рекомендовані фізіотерапевтом. Вони включають:
- вправи на розтягування хребта;
- зміцнення глибоких м’язів спини та живота;
- тренування балансу та координації.
- Відвідувати масажні та фізіопроцедури для зняття м’язової напруги.
- Відновлювати соціальну активність — повертатися до роботи, хобі, фізичних навантажень (за дозволом лікаря).
- Корегувати поставу: це робиться через кінезіотерапію або ЛФК у спеціалізованих центрах.
На завершенні цього періоду пацієнт часто повністю адаптується до повсякденного життя без болю та обмежень. Проте він повинен і надалі дотримуватись рекомендацій та періодично перевірятися у лікаря.
Конкретні терміни реабілітації
Правильно спланована реабілітація після грижі — це довготривалий процес, який поділяється на кілька фаз. Кожна з них має свої особливості, обмеження та допустимі фізичні навантаження. Дотримання чітких термінів відновлення дозволяє уникнути ускладнень та досягти стабільного результату.
Перші два тижні: що можна і що не можна робити
Цей період вважається найбільш критичним, особливо після оперативного втручання. Організм ще ослаблений, тканини потребують спокою та відновлення.
Дозволено:
- короткочасні вертикалізації (сидіти не більше 10–15 хвилин);
- носіння ортопедичного корсета (за рекомендацією лікаря);
- повільні прогулянки по рівній поверхні до 15 хвилин.
Заборонено:
- підіймання вантажів;
- сидіння тривалий час;
- повороти корпусом, нахили вперед.
Вправи після лікування у цей період не проводяться — лише дихальні техніки та легке розслаблення м’язів.
Від двох до шести тижнів: прогрес і вправи
Поступово дозволяється розширення активності. Починається початкова реабілітація після грижі, що включає вправи після лікування, які не перевантажують хребет.
Основні заходи:
- гімнастика в положенні лежачи (ізометричні вправи для м’язів преса, сідниць, гомілок);
- ЛФК під наглядом спеціаліста;
- плавання (з 4-го тижня, якщо немає протипоказань).
Важливо: усі вправи після лікування повинні бути безболісними та спрямованими на стабілізацію м’язів глибокого корсета.
Від шести тижнів до двох місяців: динамічна реабілітація
На цьому етапі пацієнт уже починає краще почуватися. Основна мета — зміцнення м’язів та повернення до активного способу життя.
Дозволяється:
- вправи з еластичними стрічками;
- виконання базових рухів стоячи (без різких нахилів);
- тренування координації (баланс на нестабільних поверхнях).
Вправи після лікування стають інтенсивнішими, але залишаються контрольованими та поступовими. Зростає роль мануальної терапії, масажу та кінезіотерапії.
Від двох до шести місяців: перехід до повсякденних активностей
Організм адаптується до навантажень. Пацієнт повертається до роботи, домашніх справ, може самостійно виконувати програму реабілітації.
Дозволяється:
- піші прогулянки до 1 години щодня;
- робота за комп’ютером із перервами;
- поступове введення фітнесу або йоги під наглядом фахівця.
Реабілітація після грижі у цей період спрямована на запобігання рецидиву — надзвичайно важливо не перевантажувати хребет і не поспішати з важкими вправами.
Після шести місяців: довгострокове відновлення
Це етап функціонального стабільного стану. Якщо програма реабілітації після грижі була дотримана вірно, пацієнт може жити повноцінним життям.
Що варто робити надалі:
- регулярно виконувати профілактичні вправи після лікування (3–4 рази на тиждень);
- слідкувати за поставою і не перевантажувати спину;
- раз на пів року проходити консультацію у реабілітолога, що дозволяє контролювати стан хребта.
Пам’ятайте: повне відновлення — це не миттєвий результат, а планомірна праця над собою, яка дає стабільний ефект.
Методики реабілітації після видалення грижі хребта
Після хірургічного втручання з видалення міжхребцевої грижі пацієнт потребує грамотного, поетапного відновлення. Реабілітація після грижі — це обов’язковий етап на шляху до повноцінного життя без болю та обмежень. Сучасні методики включають використання високотехнологічного обладнання, індивідуально підібрані комплекси фізичних вправ та постійний лікарський контроль.
Сучасні технології та обладнання: роль у відновленні
Успішна реабілітація після грижі неможлива без залучення передових технологій. Вони дозволяють зменшити ризик ускладнень, пришвидшити загоєння тканин і підвищити ефективність фізичної активності.
Серед найбільш ефективних сучасних засобів:
- Комп’ютеризовані реабілітаційні тренажери: допомагають точно дозувати навантаження на спинні м’язи, контролювати амплітуду рухів і фіксувати прогрес.
- Кінезіотерапія з біологічним зворотним зв’язком: дозволяє пацієнтові бачити в режимі реального часу, як працюють його м’язи, та свідомо їх активізувати.
- Магнітотерапія, високоінтенсивна лазеротерапія, ударно-хвильова терапія: ці фізіотерапевтичні методи зменшують запалення, покращують кровообіг і сприяють регенерації тканин.
- Ортопедичні корсети нового покоління: підтримують хребет у правильному положенні без обмеження природних рухів.
Використання цих методів забезпечує точний підхід до кожного пацієнта, дозволяючи індивідуально адаптувати програму відновлення відповідно до віку, рівня фізичної підготовки та характеру хірургічного втручання.
Вправи після лікування: які вправи підходять найкраще
Найважливішим компонентом відновлення є вправи після лікування, адже саме вони забезпечують поступове повернення м’язового тонусу, стабілізацію хребта та зменшення ризику повторного утворення грижі.
Які види фізичної активності рекомендовані:
- Дихальна гімнастика – виконується вже у перші дні після операції. Вона покращує кровообіг і насичення тканин киснем.
- Ізометричні вправи – активізація глибоких м’язів без зміни положення тіла. Наприклад: напруження преса в положенні лежачи, втягування живота.
- Динамічні вправи з мінімальним навантаженням:
- підняття ніг у положенні лежачи;
- «велосипед» у повільному темпі;
- вправи на баланс на фітболі.
- Плавання та аквагімнастика – зменшують тиск на хребет і водночас укріплюють м’язи.
- Ходьба — доступна форма фізичної активності, що не перевантажує спину, але покращує кровообіг та загальну витривалість.
Важливо: вправи після лікування повинні підбиратися індивідуально фізіотерапевтом. Категорично не рекомендується займатись самолікуванням чи використовувати навантаження з інтернету без попереднього огляду лікаря. Також ключову роль відіграє регулярність занять — лише системна активність дає помітний ефект.
Навіщо потрібна реабілітація і чим загрожує її відсутність
Головна мета реабілітації після грижі — відновити повноцінну рухливість, зміцнити м’язовий корсет, запобігти рецидиву та повернути людину до активного життя без болю.
Ігнорування цього етапу несе низку серйозних ризиків, зокрема:
- хронічний біль у спині — без належного укріплення м’язів та стабілізації хребта больовий синдром може зберігатись роками;
- рецидив грижі — у 10–15% випадків спостерігається повторне утворення грижі саме через відсутність або неправильну програму відновлення;
- порушення ходи та координації — через слабкість м’язів спини та нижніх кінцівок зростає ризик падінь, порушень рівноваги;
- обмеження у повсякденному житті — людина не може підіймати предмети, працювати фізично, виконувати прості домашні справи;
- психоемоційні розлади — тривалий біль і втрата працездатності провокують депресивні стани та зниження якості життя.
Тому грамотна реабілітація після грижі — це не просто побажання лікаря, а необхідність для запобігання ускладненням і збереження здоров’я на роки.
Переваги реабілітації в клініці Бохан
Одним із найрезультативніших центрів відновлення хребта в Україні є клініка Бохан. Це спеціалізована медична установа, яка поєднує сучасну науку, передові технології та унікальний підхід до реабілітації пацієнтів із проблемами хребта.
Особливості комплексного підходу, авторська методика Артура Бохана
У клініці реалізовано авторську програму відновлення, створену відомим реабілітологом Артуром Боханом, яка враховує всі етапи відновлення — від перших днів після операції до повного повернення до активного життя. Методика базується на:
- індивідуальному підході до кожного пацієнта;
- поступовому нарощуванні фізичних навантажень;
- гармонійному поєднанні інноваційної фізіотерапії, реабілітаційного масажу, кінезіотерапії та мануальних технік;
- обов’язковому включенню вправ після лікування, спрямованих на зміцнення глибоких м’язів спини та стабілізацію хребта.
Такий підхід дозволяє не лише зменшити біль, а й повністю відновити функціональність рухового апарату без ризику ускладнень.
Унікальні терапії та обладнання для клієнтів
Клініка Бохан оснащена найновішим реабілітаційним обладнанням, серед якого:
- системи нейро-м’язової стимуляції;
- інноваційні підвісні тренажери;
- апарати глибокого електростимулювання та високоіндуктивної магнітотерапії SIS;
- сучасна лазеротерапія: роботизована система ASALASER MLS M6, високоінтенсивна HIL-терапія;
- системи біологічного зворотного зв’язку для точного контролю рухів.
Реабілітація в цьому медичному центрі з використанням ультрасучасної апаратури сприяє прискоренню регенерації тканин, покращенню кровообігу та ефективному навчанню м’язів працювати правильно після операції.
Крім того, фахівці клініки ретельно контролюють кожен етап прогресу пацієнта, коригують програму при найменших змінах і завжди готові відповісти на всі запитання.
Зверніться до наших спеціалістів і почніть свій шлях до здоров’я вже сьогодні
Запишіться на консультацію в клініку Бохан за телефоном 044-33-44-331 або замовте онлайн-розбір МРТ на сайті. Наші фахівці допоможуть вам зберегти рухливість і полегшити біль без хірургічного втручання. Прийом ведеться з понеділка по суботу, 09:00–18:00 в Києві, Дніпрі та Запоріжжі. Професійний підхід і сучасні методики повернуть вас до активного життя без болю!
-

Ознаки та симптоми міжхребцевої грижі: коли звертатися до лікаря
3 Червня, 2025Біль у спині — одне з найпоширеніших звернень до лікарів у сучасному світі. І хоча іноді він виникає внаслідок втоми чи тривалого сидіння, у багатьох випадках причиною стає серйозне захворювання — міжхребцева грижа. Своєчасне розпізнання проблеми та звернення до фахівця дозволяє уникнути ускладнень, хірургічного втручання та тривалої втрати працездатності.
Що таке міжхребцева грижа?
Міжхребцева грижа — це патологія, при якій відбувається розрив або зміщення міжхребцевого диска. У нормі диск виконує функцію амортизатора між хребцями, забезпечуючи гнучкість і рухливість спини. При надмірних навантаженнях, вікових змінах або неправильній поставі диск втрачає еластичність, і його внутрішнє ядро випинається за межі хребетного стовпа. Це викликає компресію нервових корінців, що й призводить до болю та неврологічних симптомів.
Як визначити наявність міжхребцевої грижі?
Рання діагностика має критичне значення для ефективного лікування. На жаль, багато пацієнтів звертаються до лікаря вже тоді, коли захворювання переходить у хронічну форму. Тому важливо знати, які симптоми грижі хребта можуть свідчити про початок патологічного процесу.
Симптоми міжхребцевої грижі та їх прояви
Не кожен біль у спині — це грижа. Але якщо біль триває понад 2–3 тижні, не зменшується після відпочинку або повертається знову, варто насторожитись. Особливо важливо звернути увагу на симптоматику, якщо біль поєднується з онімінням або порушенням рухової функції. Це чіткі сигнали, коли до лікаря потрібно звернутися негайно.
Основні симптоми грижі хребта включають:
- хронічний або гострий біль у попереку, шиї чи грудному відділі, який посилюється при русі або нахилах;
- оніміння, поколювання або слабкість у руках чи ногах — залежно від локалізації грижі;
- зниження чутливості в ділянках, іннервованих защемленим нервом;
- порушення координації та відчуття “ватних” кінцівок;
- зміни сечовипускання або дефекації при тяжких формах (особливо небезпечно при ураженні поперекового відділу).
Діагноз підтверджується за допомогою МРТ або КТ, які дозволяють точно візуалізувати положення грижі та ступінь її впливу на нервові структури.
Перші ознаки грижі хребта: на що звертати увагу?
Нерідко люди ігнорують «перші дзвіночки», приписуючи біль у спині перевтомі або неправильному положенню під час сну. Проте раннє виявлення ознак захворювання — це запорука успішного лікування. До перших ознак належать:
- скутість рухів вранці;
- періодичне поколювання в пальцях;
- зниження чутливості певних зон тіла;
- зміни постави або ходи.
Ці ознаки — причина замислитись, чи не настав час з’ясувати, у чому справжня причина дискомфорту, і вирішити, коли до лікаря варто звернутись якомога скоріше.
Як відбувається діагностика міжхребцевої грижі?
Для встановлення точного діагнозу недостатньо лише клінічних симптомів. Потрібне комплексне обстеження, яке дозволяє визначити локалізацію грижі, її розміри та ступінь впливу на нервову систему. Лікар-вертебролог або невролог спирається не лише на скарги пацієнта, а й на результати сучасної інструментальної діагностики. Це дозволяє уникнути прогресування хвороби та обрати оптимальний шлях терапії.
Детальні етапи діагностики
Розглянемо основні етапи діагностичного процесу, який проходить кожен пацієнт, що звертається зі скаргами на біль у спині або порушення чутливості.
Клінічне обстеження, збір анамнеза
Перший крок у діагностиці — ретельний збір анамнезу. В процесі огляду пацієнта лікар з’ясовує:
- коли вперше з’явилися симптоми грижі хребта (біль, оніміння, слабкість);
- що могло їх спровокувати (травма, підняття важких речей, сидяча робота);
- як часто виникає біль, його характер і тривалість;
- наявність хронічних захворювань, які можуть впливати на стан хребта.
Після цього лікар проводить фізикальний огляд: оцінює поставу, симетрію тіла, напруження м’язів спини, амплітуду рухів. Такий підхід дозволяє скласти первинну картину стану пацієнта.
Неврологічні функціональні тести
На цьому етапі лікар оцінює функціонування нервової системи, оскільки міжхребцева грижа часто здавлює спинномозкові корінці, що проявляється в порушенні чутливості, слабкості м’язів або парезах.
Серед основних тестів:
- тест Ласега — визначає наявність натягу сідничного нерва;
- SLUMP-тест — використовується для перевірки нервових структур поперекового відділу;
- перевірка сухожильних рефлексів — їх ослаблення або відсутність вказує на ураження конкретного нервового корінця;
- оцінка м’язової сили та чутливості кінцівок.
Ці прості клінічні проби дозволяють точно визначити, які нервові структури уражені, і вказують на потребу в подальшому інструментальному обстеженні.
Інструментальні обстеження
Інструментальна діагностика — ключовий компонент обстеження пацієнтів зі скаргами на симптоми грижі хребта. Ось основні методи:
Магнітно-резонансна томографія (МРТ)
Це найінформативніший метод, вважається «золотим стандартом» діагностики міжхребцевих гриж. Метод дає можливість отримати пошарове зображення хребта з високою деталізацією м’яких тканин, міжхребцевих дисків, нервових корінців. МРТ не застосовує іонізуюче випромінювання, тому є безпечним для пацієнтів. Дослідження дозволяє детально побачити м’які тканини, структуру міжхребцевих дисків, грижу, її розмір та тиск на спинний мозок або нервові корінці.
Призначається: у більшості випадків як основний метод діагностики.
Виявляє: розташування грижі, ступінь ураження диска, запалення, стеноз каналу.Комп’ютерна томографія (КТ)
Дає чітке зображення кісткових структур, що важливо у складних випадках або при супутніх дегенеративних змінах. Застосовується, якщо МРТ протипоказане, наприклад, при наявності металевих імплантів тощо. Краще візуалізує кісткові структури, ніж м’які тканини.
Призначається: для уточнення діагнозу при супутніх дегенеративних змінах хребта.
Виявляє: кісткові деформації, стенози, структурні порушення хребців.Рентгенографія хребта
Недорогий та доступний метод, який застосовується на початковому етапі. Хоча рентген не показує м’які тканини, його застосовують, щоб виключити інші патології хребта — сколіоз, артроз, остеохондроз, переломи.
Призначається: як базовий метод у комплексній діагностиці.
Виявляє: викривлення, дегенеративні зміни, порушення структури хребта.Електронейроміографія (ЕНМГ)
Цей метод досліджує провідність нервів, що дозволяє виявити, чи тиск грижі на нервовий корінець викликає порушення нервово-м’язової провідності.
Призначається: при підозрі на глибоке ураження нервових корінців або при наявності оніміння, парезу.
Виявляє: ступінь ураження нервів, допомагає відрізнити грижу від інших неврологічних захворювань.Ультразвукове дослідження (УЗД)
Метод застосовується обмежено, здебільшого для оцінки м’яких тканин навколо хребта або кровообігу.
Призначається: додатково до МРТ/КТ.
Виявляє: м’язові спазми, зміни у тканинах.Коли ви помічаєте симптоми грижі хребта — не зволікайте. Самостійно визначити ступінь ураження або реальну причину болю неможливо без фахового обстеження. Знати, коли до лікаря звертатися — означає зберегти своє здоров’я і запобігти ускладненням, такі як парез чи інвалідизація.
Які ризики несе запущена міжхребцева грижа?
Ігнорування перших проявів міжхребцевої грижі може призвести до тяжких ускладнень. З часом грижа збільшується в розмірах і починає тиснути на нервові корінці або навіть на спинний мозок, що викликає не лише хронічний біль, а й серйозні неврологічні порушення. До типових наслідків належать:
- втрата чутливості в кінцівках;
- м’язова слабкість, атрофія;
- порушення роботи тазових органів, в тяжких випадках — неконтрольоване сечовипускання, дефекація;
- обмеження рухливості аж до інвалідизації.
Тому розпізнати симптоми грижі хребта на ранній стадії — критично важливо для збереження якості життя. Пам’ятайте, що момент, коли до лікаря варто звернутись, настає не тоді, коли біль стає нестерпним, а коли з’являються перші підозрілі сигнали з боку вашого організму.
Методи лікування в Клініці Бохан
Клініка Бохан спеціалізується на безопераційному лікуванні міжхребцевих гриж із використанням сучасних європейських підходів та авторських рішень. Ми допомагаємо пацієнтам повернутись до активного життя без болю та хірургічного втручання. В медичному центрі використовується високотехнологічне обладнання для точної діагностики та безпечного лікування. Усі протоколи відповідають міжнародним стандартам безпеки та ефективності, а персонал проходить регулярне навчання і сертифікацію в провідних європейських клініках.
Огляд авторської методики Артура Бохана
Засновник клініки, Артур Бохан, розробив комплексний підхід до лікування міжхребцевої грижі, який поєднує функціональну діагностику, індивідуальні програми фізичної реабілітації та терапевтичні технології. Авторська методика довела свою ефективність в тисячах клінічних випадків — без операцій і з відновленням повноцінної функціональності.
В основі авторської методики — глибоке розуміння біомеханіки хребта. Завдяки цьому лікарям вдається усунути не лише симптоми грижі хребта, а й причини її виникнення — це дозволяє запобігти рецидивам. В рамках терапії застосовуються ультрасучасні технології, більшість з яких не має аналогів:
- нейром’язова активація;
- кінезітерапія;
- ударно-хвильова терапія;
- тракційні та декомпресійні методики;
- індивідуальні фізіо- та мануальні протоколи.
Довірте своє здоров’я професіоналам!
Не відкладайте візит, якщо у вас з’явилися симптоми грижі хребта. Зателефонуйте в клініку Бохан за номером 044-33-44-331 або замовте онлайн-розбір МРТ на сайті. Ми працюємо для вас у Києві, Дніпрі та Запоріжжі, з понеділка по суботу, з 09:00 до 18:00.
Наші спеціалісти допоможуть вам позбутися болю та відновити рухливість без операції. Персоналізоване лікування, передові технології та експертність кожного фахівця — ваш шлях до життя без обмежень. Не чекайте, коли до лікаря вже буде запізно — дійте вже сьогодні!
-

Резорбція грижі міжхребцевого диска: натуральні методи відновлення спини
31 Травня, 2025Міжхребцева грижа — це патологічний стан, при якому відбувається випинання або розрив міжхребцевого диска, що може спричиняти біль, обмеження рухливості та інші неприємні симптоми. Проте не завжди необхідно вдаватися до хірургічного втручання. У багатьох випадках можливе природне відновлення хребта, зокрема через процес, відомий як резорбція грижі. В основі процедури — природне зменшення або повне зникнення грижі без оперативного втручання. Цей процес базується на здатності організму самостійно відновлювати пошкоджені тканини. У Клініці Бохан застосовують перевірені сучасні методики, що сприяють відновленню міжхребцевого диска без операції, забезпечуючи пацієнтам безпечне та ефективне лікування.
Чи можна відновити хребет без операції?
Уявіть, що міжхребцева грижа — це мішечок з рідиною, який випинається між хребцями. З часом організм може “всмоктати” цей мішечок назад або розщепити його, зменшуючи тиск на нервові закінчення та полегшуючи симптоми. Процес розсмоктування грижі включає:
- Активізацію імунної системи, зокрема макрофагів, які поглинають та розщеплюють грижову тканину.
- Зневоднення диска: зменшується вміст води в грижовому матеріалі, що призводить до його зменшення в об’ємі, усунення запалення навколо грижі.
- Ремоделювання тканин: відновлюються структури міжхребцевого диска внаслідок регенеративних процесів.
Дослідження показують, що резорбція грижі може відбутися у значної частини пацієнтів. Наприклад, згідно з систематичним оглядом, опублікованим у 2023 році, спонтанна резорбція спостерігається у 70% випадків.
Як це відбувається фізіологічно?
З точки зору науки, резорбція грижі — це комплекс біохімічних реакцій, де ключову роль відіграє імунна система. Коли пульпозне ядро виходить за межі фіброзного кільця, воно стикається з кровоносними судинами та клітинами імунної системи. Вони починають виділяти ферменти, що розщеплюють тканини грижі. Поступово її об’єм зменшується, знижується тиск на нервові корінці, що призводить до зменшення болю та відновлення рухливості.
Чому можлива резорбція грижі
Організм має вбудовані механізми самовідновлення. При належному консервативному лікуванні, що поєднує грамотну фізіотерапію та інші методи, ці механізми активізуються, сприяючи природному відновленню хребта. Таким чином поступово зменшується розмір грижі, покращується рухливість хребта, усувається больовий симптом. Пацієнт згодом повертається до нормального способу життя без операції з потенційними ризиками та тривалим періодом відновлення. Наукові дослідження, зокрема публікації в The Spine Journal та Journal of Neurosurgery: Spine, доводять, що близько 66–75% гриж мають тенденцію до часткової або повної резорбції без хірургічного втручання. Це залежить від типу грижі (екструзія та секвестрація мають вищу ймовірність зменшення) та стану здоров’я пацієнта.
Переваги безопераційних методів
Консервативне лікування грижі має низку переваг перед оперативним втручанням. Воно дозволяє зберегти анатомічну цілісність хребта та уникнути тривалого відновлення після операції.
Основні переваги:
- безпечність: відсутність ризиків, пов’язаних з операцією, наркозом та післяопераційними ускладненнями;
- швидше відновлення: менший період реабілітації, можливість швидше повернутися до активного життя;
- збереження природної анатомії хребта: не порушується структура та функції міжхребцевих дисків і навколишніх тканин;
- економічність: зниження витрат на лікування, госпіталізацію та реабілітацію;
- менше психологічне навантаження: пацієнт не переживає стрес, пов’язаний з хірургічним втручанням.
Ці переваги роблять безопераційні методики ефективною альтернативою традиційній хірургії. Особливо — у клініках, які застосовують передові технології та індивідуальний підхід.
Кому підходить метод резорбції грижі
Методика резорбції грижі міжхребцевого диска — це сучасна, ефективна альтернатива хірургічному втручанню. Це природний процес, за якого міжхребцева грижа зменшується в об’ємі або повністю зникає без хірургічного втручання. Цей механізм активується імунною системою організму, яка поступово розщеплює фрагменти випнутого диска. Але кому саме підходить цей метод?
Рання та середня стадії грижі
Найкращі результати розсмоктування грижі досягаються саме на початкових або проміжних етапах її розвитку. Коли ще не відбулося значного ураження нервових структур, відсутні порушення функції тазових органів, зокрема нетримання сечі, немає різкого прогресуючого неврологічного дефіциту, наприклад, паралічу. На ранніх стадіях випинання диска не набуло критичних розмірів, організм має високий потенціал до самовідновлення. Відновлення міжхребцевого диска без операції можливе завдяки комбінації цілеспрямованої терапії та регулярного фізичного навантаження.
Люди з протипоказами до операцій
Далеко не всі пацієнти можуть дозволити собі хірургічне втручання через супутні хронічні захворювання, серцево-судинні розлади, цукровий діабет чи вік. У таких випадках природне відновлення хребта стає не лише безпечнішою, а й єдино можливою стратегією лікування.
Ті, хто прагне уникнути хірургії та обрати природний шлях
Все більше людей свідомо відмовляються від оперативного втручання, обираючи м’які та безпечні методи лікування. Для тих, хто хоче дізнатися, як відновити диск хребта без болю, тривалого періоду реабілітації та ризику ускладнень, метод резорбції грижі є оптимальним варіантом. Його головна перевага — це не лише ефективність, а й можливість повноцінно відновити функції хребта природним шляхом.
Особливо ефективним розсмоктування грижі є для людей, які ведуть активний спосіб життя, дотримуються режиму відновлення та лікувальної програми. У таких випадках природне відновлення хребта є ефективним і дозволяє уникнути ризиків, пов’язаних з операцією.
Як відновити диск хребта без операції
Багато пацієнтів цікавляться, як відновити диск хребта без складного хірургічного втручання. Медична наука довела, що організм здатен до розсмоктування грижі за певних умов. Для цього застосовують комплекс натуральних і апаратних методик, що стимулюють кровообіг, знижують запалення та активізують регенерацію тканин. Таке природне відновлення хребта дає змогу зменшити біль, покращити рухливість та повернутися до активного життя без скальпеля.
Етапи лікування
Щоб процес резорбції грижі був максимально ефективним, важливо дотримуватись послідовності лікувальних дій. Сучасний підхід у клініці Бохан передбачає такі етапи:
- Діагностика. Комплексне обстеження включає МРТ, оцінку неврологічного статусу та постурального балансу. Це дозволяє точно визначити розміри грижі, ступінь ураження нервових корінців та інші важливі аспекти.
- Фізіотерапія та індивідуальна реабілітація. На цьому етапі застосовуються інноваційні апаратні методи, що не мають аналогів, лікувальна гімнастика та міостимуляція. Основна мета — стимуляція процесів розсмоктування грижі й зменшення симптомів.
- Контроль і корекція програми. Пацієнт регулярно проходить обстеження, коригується план відновлення відповідно до динаміки. Це дозволяє уникнути надмірних навантажень і фіксувати прогрес.
- Підтримувальна терапія. Після основного етапу — програма підтримки здоров’я хребта: ЛФК, професійний масаж, нутрієнтна підтримка, нормалізація способу життя. Такий підхід забезпечує стійкий ефект і профілактику рецидивів.
Чим наш метод відрізняється від інших
На відміну від традиційного підходу до лікування міжхребцевих гриж, що передбачає оперативне втручання або пасивну медикаментозну терапію, ми пропонуємо інноваційний, комплексний метод, який активізує природне відновлення хребта.
Наш підхід базується на трьох ключових принципах:
- Комбінація сучасних технологій: ми поєднуємо HIL-лазер, SIS-магнітотерапію, роботизовану MLS-лазеротерапію, ударно-хвильову терапію, міостимуляцію та лікувальну гімнастику. Такий синергетичний ефект підвищує результативність і прискорює розсмоктування грижі.
- Індивідуальна програма для кожного пацієнта: враховуємо особливості організму, вік, ступінь ураження та спосіб життя. Це дозволяє обрати оптимальну стратегію як відновити диск хребта без шкоди для здоров’я.
- Висока ефективність: понад 90% пацієнтів відзначають значне покращення вже після 3–4 тижнів лікування. Ми маємо численні приклади, коли резорбція грижі дозволила повністю уникнути операції та повернутися до активного життя.
Такий грамотний підхід відновлення міжхребцевого диска без операції дозволяє зберегти природну анатомію хребта, мінімізувати ризики ускладнень і скоротити період реабілітації. В клініці резорбція грижі стає доступною без болю, без наркозу і без втрати якості життя. Ми не просто лікуємо симптоми — ми запускаємо механізми природного відновлення хребта, забезпечуючи довготривалий результат і повноцінне життя без операцій.
Наші спеціалісти: неврологи, ортопеди, фізіотерапевти
Успішне природне відновлення хребта можливе лише за умов злагодженої роботи мультидисциплінарної команди. У центрі вертебрології Бохан пацієнтів ведуть:
- неврологи — спеціалісти з діагностики компресії нервових корінців, корекції медикаментозного фону та моніторингу динаміки;
- ортопеди — відповідають за оцінку структурних порушень, визначення обсягу грижі, контроль стабільності хребта;
- фізіотерапевти — фахівці з підбору безпечного фізичного навантаження, апаратного лікування та реабілітації.
Завдяки командній роботі та високотехнологічному оснащенню ми забезпечуємо не лише розсмоктування грижі, а й повноцінне відновлення міжхребцевого диска без операції.
Методи резорбції грижі хребта: сучасні технології лікування
Сучасний підхід до лікування міжхребцевих гриж дедалі більше спирається на консервативні, безопераційні методики. Вони допомагають запустити природне відновлення хребта, зняти біль, відновити функції нервових закінчень і уникнути хірургічного втручання. Нижче розглянемо ключові напрямки терапії, які використовуються в центрі Бохан для досягнення резорбції грижі та поліпшення стану пацієнта.
Фізіотерапія
Фізіотерапевтичні методи є базовим компонентом лікувального процесу при грижах міжхребцевих дисків. Вони сприяють активації процесів регенерації та розсмоктуванню грижі, покращують мікроциркуляцію та знижують запалення. Центр Бохан забезпечений унікальними апаратами, що дозволяють пацієнтам швидко відновити рухливість, покращити стан хребта:
- Лазеротерапія HIL. Це високопотужний лазер, який проникає глибоко в тканини та стимулює відновлення клітин. HIL-лазер ефективно усуває біль і прискорює природне відновлення хребта.
- Магнітотерапія SIS. Дія магнітного поля високої індукції активізує м’язи, зменшує спазми та стимулює розсмоктування грижі природним шляхом.
- Ударно-хвильова терапія (УХТ). Застосовується для локального впливу на зону ураження. УХТ покращує кровообіг, допомагає усунути фіброзні утворення та сприяє відновленню міжхребцевого диска без операції.
ЛФК та мануальна терапія
Рух — основа життя хребта. Грамотно підібрана лікувальна фізкультура допомагає відновити диск хребта, знизити навантаження на сегмент ураження та зменшити компресію нервових структур.
- Вправи для відновлення рухливості: спеціальні комплекси зміцнюють глибокі м’язи спини, покращують стабілізацію хребта та запобігають подальшим ускладненням. Це одна з найважливіших умов для ефективної резорбції грижі.
- Зняття спазмів та напруги: мануальні техніки й міофасціальний реліз допомагають розслабити напружені м’язи, нормалізувати тонус і покращити живлення дискових тканин.
Медикаментозна терапія
Попри акцент на натуральних методах, медикаменти залишаються важливою підтримкою у період гострого болю чи активного запалення. До них належать:
- Протизапальні засоби: нестероїдні препарати допомагають зменшити біль, набряк і запалення, створюючи умови для подальшого природного відновлення хребта.
- Препарати для живлення дисків: хондропротектори, вітаміни групи B, глюкозамін та інші добавки підтримують клітинне відновлення та сприяють відновленню міжхребцевого диска без операції.
Додаткові процедури
У рамках комплексної терапії також можуть використовуватись допоміжні методи, які підсилюють основні процедури, зокрема:
голковколювання — стимуляція біологічно активних точок покращує енергетичний баланс організму, зменшує біль і сприяє розсмоктуванню грижі;
кінезіотейпування, гірудотерапія, апітерапія: залежно від клінічного випадку, можуть застосовуватись природні підходи для покращення мікроциркуляції, усунення набряку і нормалізації обміну речовин у ділянці хребта.
Комплексне лікування, засноване на сучасних методах фізіотерапії, ЛФК для спини, мануальних техніках та підтримці організму медикаментами, створює оптимальні умови для резорбції грижі та природного відновлення хребта. А найголовніше — це шлях до повноцінного життя без операцій.
Яких результатів можна досягти
Сучасні неінвазивні методики лікування дозволяють ефективно боротися з міжхребцевими грижами без необхідності оперативного втручання. Завдяки комплексному підходу, заснованому на природних процесах регенерації тканин, можливо досягти значного покращення стану хребта, зокрема:
- Зменшення розміру грижі (резорбція). Одним із головних результатів лікування є резорбція грижі — природне зменшення об’єму грижі міжхребцевого диска внаслідок розсмоктування запального вмісту. Це суттєво знижує тиск на нервові закінчення та усуває основну причину болю.
- Повне зняття больового синдрому. Після розсмоктування грижі пацієнти відзначають повне або значне зникнення болю, оніміння, покращення якості сну та повернення до активного способу життя.
- Відновлення рухової функції. Внаслідок природного відновлення хребта нормалізується функція м’язів, зникає скутість, відновлюється гнучкість, стабільність та координація.
- Запобігання прогресуванню хвороби. Завдяки сучасним методам можна не лише відновити диск хребта, а й стабілізувати хребетний сегмент, зменшивши ризик рецидиву або ускладнень у майбутньому. Це довготривалий профілактичний ефект.
Часті питання (FAQ)
Чи можна повністю позбутися грижі без операції?
Так, у багатьох випадках завдяки комплексному підходу до лікування можливе відновлення міжхребцевого диска без операції. Це передбачає зменшення грижі, стабілізацію м’язового корсету та нормалізацію обміну речовин у хребті.
Чи можливо природне відновлення хребта у зрілому віці?
Так, природне відновлення хребта можливе навіть після 50-60 років, за умови індивідуального підбору лікування, фізіотерапії та активної участі самого пацієнта у реабілітаційному процесі.
Скільки триває курс лікування?
Тривалість залежить від стадії захворювання, віку пацієнта та індивідуальних факторів. У середньому курс триває від 6 до 12 тижнів. Перші позитивні зміни часто помітні вже після 2–3 тижнів.
Чи болісна процедура?
Більшість методик є безболісними. Наприклад, лазеротерапія, магнітотерапія або мануальні техніки спрямовані на покращення кровообігу, зняття напруги та розсмоктування грижі без дискомфорту для пацієнта.
Які гарантії результату?
Статистика клініки показує, що понад 90% пацієнтів досягають стабільного покращення без необхідності оперативного втручання. А за дотримання рекомендацій лікаря результат зберігається на довгі роки.
Запишіться на консультацію вже зараз!
Хочете дізнатися, як відновити диск хребта без хірургії? Професійні неврологи, ортопеди та фізіотерапевти сучасного медичного центру Бохан підберуть для вас індивідуальний курс лікування, спрямований на резорбцію грижі, зменшення болю та повернення до активного життя.
Запишіться на консультацію вже сьогодні — зробіть перший крок до повноцінного життя без болю!
-

Комплексний підхід до профілактики міжхребцевої грижі
31 Травня, 2025Сучасний спосіб життя, малорухомість, тривала робота за комп’ютером і недостатня фізична активність — усе це призводить до зростання кількості людей, які стикаються з болями в спині. Однією з найпоширеніших причин хронічного болю в попереку є міжхребцева грижа — патологія, що може значно погіршити якість життя. Але, на щастя, цю проблему можна не лише лікувати, а й попередити. Профілактика грижі — це не тимчасовий захід, а щоденна турбота про власний опорно-руховий апарат. Правильний підхід дозволяє зберегти здоровий хребет, зменшити ризики розвитку дегенеративних змін і уникнути болісних ускладнень. Головне — знати, як саме діяти.
Основи профілактики грижі: що потрібно знати?
Міжхребцева грижа виникає внаслідок розриву фіброзного кільця міжхребцевого диска, через що пульпозне ядро виходить назовні та тисне на нервові корінці. Цей процес супроводжується болем, порушенням рухливості та може призводити до складних неврологічних симптомів. Найчастіше грижа формується через тривале статичне навантаження, неправильну поставу, м’язову слабкість і вікові зміни тканин. Перші ознаки грижі часто залишаються непоміченими: дискомфорт у попереку, легке оніміння кінцівок або втома після навантажень. Саме тому профілактика грижі повинна стати пріоритетом для кожної людини, яка дбає про власне здоров’я. Необхідно розуміти, що запобігти появі міжхребцевої грижі значно простіше, ніж її лікувати. Саме тому профілактика грижі має базуватися на регулярній турботі про хребет, а саме:
- контролі постави;
- підтримці нормальної ваги;
- активному способі життя;
- зміцненні м’язового корсету.
Особливо важливо вчасно звертати увагу на дискомфорт у спині — це перші сигнали, які не варто ігнорувати. Профілактичні дії слід починати вже з молодого віку, адже здоровий хребет — це фундамент довгого активного життя без обмежень.
Як правильно займатися гімнастикою при грижі?
Фізичні вправи відіграють ключову роль у профілактиці та навіть у стабілізації вже наявних гриж. Але важливо пам’ятати, що заняття повинні бути не випадковими, а цілеспрямованими та безпечними. Найкраще рішення — це лікувальна фізкультура (ЛФК), яка підбирається індивідуально залежно від стану хребта. Основні принципи:
- повільне виконання;
- відсутність різких рухів;
- акцент на зміцнення глибоких м’язів спини та пресу.
Корисними є вправи на розтягнення, наприклад, пози з йоги, вправи в положенні лежачи, рухи з опорою на руки або ноги. Слід уникати скручувань, стрибків, підняття важких предметів і перенапруги.
Переваги занять ЛФК
Регулярне виконання вправ сприяє:
- покращенню кровообігу в зоні хребта;
- зміцненню м’язового каркаса;
- зменшенню ризику утворення нових гриж;
- покращенню гнучкості й постави;
- зняттю м’язового спазму та хронічного болю.
Важливо: перед початком занять обов’язково проконсультуйтесь із лікарем або фізіотерапевтом, щоб уникнути шкоди та підібрати вправи, які дійсно працюють у вашій ситуації.
Роль реабілітації у профілактиці ускладнень
Після виявлення міжхребцевої грижі багато пацієнтів обмежуються лише медикаментозним лікуванням, ігноруючи важливість відновного періоду. Проте саме реабілітація відіграє ключову роль у запобіганні ускладненням, рецидивам і прогресуванню хвороби. Комплексний підхід передбачає активне включення різних методів, що підтримують і зміцнюють здоровий хребет, знижуючи ризики повторного утворення грижі.
Скільки часу займає реабілітація?
Тривалість реабілітаційного курсу залежить від індивідуальних особливостей організму, стадії захворювання та рівня фізичної підготовки пацієнта. У середньому повноцінне відновлення займає від 1,5 до 3 місяців. У деяких випадках для стійкого результату потрібно до пів року регулярної терапії, але перші позитивні зрушення відчуваються вже через кілька тижнів.
Методи реабілітації: ЛФК, кінезіотерапія, масаж
Реабілітація при міжхребцевій грижі включає цілий спектр процедур:
- Лікувальна фізкультура (ЛФК) – індивідуально підібрані вправи сприяють зміцненню м’язового корсета, покращенню кровообігу та зняттю м’язових спазмів.
- Кінезіотерапія – активний руховий метод відновлення, що поєднує навантаження і розслаблення певних м’язових груп під контролем фахівця.
- Масаж – допомагає зменшити напругу в м’язах, покращити циркуляцію лімфи та знизити біль, що часто супроводжує грижу.
Ці методи є базою для ефективної профілактики грижі, особливо після завершення гострої фази хвороби.
Як запобігти утворенню міжхребцевої грижі?
Основний чинник у профілактиці дегенеративних змін — це здоровий спосіб життя. Надмірна вага, гіподинамія, неправильне сидіння та постійне перенапруження спини створюють передумови для розвитку грижі. Щоб запобігти її виникненню:
- дотримуйтесь правильної постави під час сидіння, стояння та ходьби;
- уникайте різких рухів і неправильного підняття тягарів;
- регулярно виконуйте профілактичні вправи для зміцнення м’язів спини та преса;
- обирайте зручне ортопедичне взуття та матрац;
- стежте за вагою тіла і режимом харчування.
Такий підхід не тільки дозволяє запобігти грижі, а й допомагає зберегти здоровий хребет на довгі роки.
Переваги комплексної реабілітації
Комплексна реабілітація — це не просто повернення до звичного життя після грижі, а реальний шлях до покращення якості життя. Основні переваги включають:
- зменшення ризику рецидиву міжхребцевої грижі;
- запобігання хронізації болю та зниження потреби в медикаментах;
- посилення синдрому болю контролюється без використання хірургії;
- відновлення повноцінної рухливості та працездатності;
- покращення психоемоційного стану пацієнта.
Таким чином, профілактика грижі через системний підхід до реабілітації — це розумне рішення для кожного, хто дбає про своє здоров’я.
Чи можна займатися спортом з міжхребцевою грижею?
Пацієнти з діагнозом міжхребцева грижа часто запитують: «Чи дозволено займатися фізичною активністю?» Відповідь — так, але з певними обмеженнями та врахуванням індивідуального стану. Грамотно підібране фізичне навантаження — основа для профілактики грижі, зміцнення м’язового корсета і підтримання рухливості.
Поради від експертів: чого уникати та що слід включити у розклад
Чого варто уникати:
- силових вправ з вертикальним навантаженням на хребет (наприклад, присідання зі штангою);
- стрибків, різких рухів, скручувань та ударних навантажень;
- бігу по твердій поверхні та контактних видів спорту.
Що можна включити:
- плавання — один із найкращих варіантів для підтримки здорового хребта;
- пілатес або йога — формують правильну поставу і покращують гнучкість;
- ЛФК під контролем спеціаліста;
- ходьба та вправи на розтягнення.
Фізична активність повинна бути регулярною, контрольованою й адаптованою до особливостей кожного пацієнта. Пам’ятайте: рух — це життя, але лише під керівництвом фахівця!
Клініка Бохан: Ваш партнер у лікуванні та профілактиці
У складному питанні здоров’я спини важливо довіряти лише професіоналам. Клініка Бохан — передовий медичний центр, що спеціалізується на діагностиці, лікуванні та профілактиці грижі міжхребцевих дисків. Ми використовуємо новітні науково обґрунтовані підходи та адаптуємо кожну програму під індивідуальні потреби пацієнта.
У нашій клініці застосовуються:
- високоточна діагностика МРТ та УЗД хребта;
- безопераційне витягування хребта (тракційна терапія);
- апаратна фізіотерапія, зокрема ультрасучасні методики: HIL-лазер, SIS-магнітотерапія, роботизована MLS-лазеротерапія, ударно-хвильова терапія;
- інноваційні підходи до кінезіотерапії та ЛФК;
- індивідуальні програми для здорового хребта.
Завдяки поєднанню технологій і професійного досвіду, ми досягаємо результатів, які дозволяють уникнути хірургічного втручання навіть у складних випадках.
Наша команда складається з реабілітологів, неврологів, ортопедів та фізіотерапевтів, які спільно працюють над вашим відновленням. Такий міждисциплінарний підхід забезпечує не лише ефективне лікування, а й довготривалу профілактику грижі у майбутньому.
Не чекайте! Зробіть крок до здоров’я свого хребта зараз
Час діяти — ваш хребет потребує турботи вже сьогодні! Не відкладайте лікування, поки біль не стане хронічним. Клініка Бохан — ваш надійний партнер у відновленні та збереженні здоров’я спини. Наші профільні спеціалісти мають багаторічний досвід у лікуванні міжхребцевих гриж, протрузій, радикуліту та хронічного болю у спині. Ми пропонуємо унікальну комплексну методику, що поєднує сучасні неінвазивні технології та індивідуально розроблені програми реабілітації.
У клініці Бохан кожен пацієнт отримує персоналізовану допомогу з урахуванням стану здоров’я, результатів обстежень та способу життя. Наша мета — не просто зняти симптоми, а повернути свободу руху без болю та уникнути операційного втручання.
Зверніться до наших профільних спеціалістів за унікальною методикою лікування, яка включає сучасні технології та персональні програми реабілітації. Зателефонуйте на гарячу лінію 044-33-44-331 або завітайте на наш сайт для запиту консультації онлайн вже сьогодні!
Здоровий хребет — це якість життя, активність і впевненість у завтрашньому дні. Довірте своє здоров’я професіоналам!
-

Міфи та факти про розрив меніска: що потрібно знати
26 Березня, 2025Розрив меніска — одна з найчастіших травм колінного суглоба, з якою стикаються не лише професійні спортсмени, а й звичайні люди у повсякденному житті. Незграбний поворот, різке присідання або банальне спускання сходами — і хрускіт у коліні може стати початком серйозних проблем. Пошкодження меніска позначається не тільки на рухливості, а й на загальному рівні комфорту, обмежуючи активність, якість життя. Тому важливо розуміти, наскільки серйозною є ця травма, чи можна ходити при розриві меніска, як правильно діяти за її перших ознак.
Що таке меніск і навіщо він потрібний?
Меніск — хрящовий напівмісячний елемент, розташований в колінному суглобі між стегновою і великогомілковою кістками. У кожному коліні знаходиться два меніски – медіальний (внутрішній) та латеральний (зовнішній). Їх основна функція — амортизація, захист суглобового хряща від зносу, стабілізація коліна, рівномірний розподіл навантаження під час руху.
Пошкодження медіального меніска зустрічається частіше, оскільки він менш рухливий, більше схильний до навантаження. При його надриві або повному розриві суглоб втрачає частину амортизувальної здатності, що збільшує ризик розвитку артрозу, інших дегенеративних змін. Ось чому при таких травмах важливо не зволікати з діагностикою, лікуванням.
Поширені міфи про розрив меніска
Попри те, що травма меніска вивчається давно, навколо неї все ще витає безліч міфів. Пацієнти часто плутаються у діагнозах, способах лікування, прогнозах відновлення. Виникають питання:
- чи можна ходити при розриві меніска;
- чи відновлюється меніск;
- чи можливе лікування розриву меніска без операції;
- якщо виник надрив меніска, що робити?
Міфи заважають своєчасному зверненню до фахівців, нерідко призводять до ускладнень.
Міф №1: Розрив меніска — це тільки у спортсменів
Одна з найпоширеніших помилок – вважати, що розрив меніска трапляється виключно у професійних спортсменів. Насправді пошкодження медіального меніска або його латеральної частини може статися у будь-якої людини незалежно від рівня фізичної активності. Досить незручно повернутись, оступитися на сходах або різко сісти — і травма може бути неминуча. Особливо вразливі люди із віковими змінами хрящової тканини, зниженою еластичністю суглобів, надмірною вагою. Таким чином, меніскова патологія — це не лише доля спортсменів, а й часта проблема у повсякденному житті.
Міф №2: Якщо болить коліно — меніск пошкоджений
Ще одна помилка — вважати будь-який біль у коліні ознакою меніскового ушкодження. На практиці симптоматика може бути схожою при різних захворюваннях:
- артрозі;
- запаленні суглобової капсули;
- синовіті;
- пошкодженнях зв’язок;
- патологіях хребта.
Тому на запитання: надрив меніска, що робити, не варто відповідати самостійно. Тільки лікар може провести точну діагностику за допомогою УЗД, МРТ чи артроскопії, встановити справжню причину болю. Самостійні припущення нерідко призводять до неправильного лікування, погіршення стану.
Міф №3: Розрив меніска — це завжди вирок операції
Багато пацієнтів вважають, що розрив меніска обов’язково веде до хірургічного втручання. Однак, це не завжди так. Сучасні методики припускають лікування розриву меніска без операції, особливо якщо незначне пошкодження, стабільне, не заважає руху суглоба. У сучасних клініках використовують:
- фізіотерапію;
- ортезування;
- медикаментозну терапію;
- вправи під контролем лікаря.
Ці засоби сприяють відновленню функції, зниженню больового синдрому. Головне – своєчасне звернення до досвідченого фахівця, грамотний підхід.
Міф №4: Після операції меніск уже не відновиться
Існує думка, що віддалений або зшитий меніск більше не виконуватиме свою функцію. Насправді, це не відповідає дійсності. Сучасні артроскопічні технології дозволяють зберегти та навіть відновити пошкоджену тканину. Чи відновлюється меніск — однозначно так, якщо правильно вибрати техніку втручання, дотримуватись етапів реабілітації. Лікар може зберегти частину меніска або провести його зшивання, при хорошому відновлювальному процесі функції коліна повністю повертаються.
Міф №5: З меніском не можна жити активно
Багато людей після травми побоюються повертатись до звичної фізичної активності. Однак із правильно проведеним лікуванням, реабілітацією пацієнт здатний вести повноцінне, активне життя. До того, помірні фізичні навантаження допомагають зміцнити м’язи навколо коліна, знизити навантаження на хрящову тканину. Чи можна ходити при розриві меніска — не просто можна, а навіть потрібно, але під контролем фахівця. Грамотно підібраний режим тренувань, підтримувальна терапія дозволяють безпечно повернутися до спорту, повсякденної активності.
Як розпізнати розрив меніска: важливі симптоми та ознаки
Пошкодження меніска — це не завжди різка травма з неможливістю наступити на ногу. У деяких випадках ознаки можуть проявлятися поступово або бути слабко вираженими, що ускладнює своєчасну діагностику. Однак є характерні симптоми, на які варто звернути увагу:
- Насамперед, насторожує біль у коліні, який посилюється при згинанні, розгинанні ноги.
- Часто пацієнти скаржаться на клацання, почуття «заклинювання» суглоба, нестабільність при ходьбі.
- Може з’являтися набряк, обмеження рухливості, відчуття стороннього тіла всередині коліна.
Якщо ви помітили такі прояви, важливо не ігнорувати тривожні сигнали. Особливо у випадках, коли біль повторюється чи заважає виконувати звичні дії. Чи можна ходити під час розриву меніска — залежить від ступеня пошкодження, але навіть якщо ходьба можлива, це не виключає серйозної травми, яка потребує втручання.
Діагностика розриву: від первинного огляду до МРТ
Пацієнти часто запитують: якщо надрив меніска, що робити? Насамперед — пройти обстеження. Визначити пошкодження медіального меніска або латеральної частини лише за відчуттями неможливо. Попри наявність симптомів, точний діагноз ставиться виключно після медичного огляду, інструментальних досліджень.
Перший етап – консультація ортопеда-травматолога. Лікар проводить мануальні тести, визначає амплітуду рухів, перевіряє реакцію на навантаження, локалізацію болю. Однак лише клінічний огляд – це початкова точка. Далі призначаються додаткові методи візуалізації:
- рентген — для виключення кісткових ушкоджень;
- МРТ — основний найточніший спосіб виявлення надриву меніска, оцінки його ступеня, структури ушкодження.
Тільки після встановлення діагнозу можливо визначити, чи потрібне хірургічне втручання або можливе лікування розриву меніска без операції.
Сучасні підходи до лікування: від спокою до хірургії
При діагностиці пошкодження медіального меніска або латерального меніска важливо розуміти: тактика лікування підбирається індивідуально, залежить від ступеня розриву, віку пацієнта, рівня фізичної активності, супутніх захворювань. Сучасна медицина пропонує широкий спектр методів – від спокою та фізіотерапії до артроскопічних операцій. Окремо варто порушити питання: чи можна ходити при розриві меніска? Все залежить від рівня пошкодження. При легкому надриві допускається часткове навантаження, але при вираженому розриві — необхідна невелика рухлива активність або навіть тимчасове обмеження ходьби до стабілізації стану.
Консервативне лікування
Включає основні призначення:
- прийом протизапальних препаратів;
- використання ортопедичних засобів: наколінників, бандажів;
- фізіотерапевтичні процедури: високочастотна магнітотерапія, УВЧ, лазеротерапія;
- лікувальну фізкультуру.
Такий підхід часто застосовують при часткових розривах чи надривах меніска.
Оперативне втручання
Показано при значних розривах, нестабільності суглобового хряща, блокуванні руху, відсутності ефекту від консервативного лікування. Найчастіше застосовується артроскопія – малотравматична процедура з мінімальним ризиком ускладнень. У деяких випадках проводиться часткове або повне видалення пошкодженої ділянки меніска або шов, фіксація тканин.
Реабілітація: шлях до відновлення
Після завершення основного етапу лікування настає не менш важливий період — реабілітація, від якої залежить функціональність колінного суглоба. Пацієнти часто цікавляться: чи відновлюється меніск після розриву? Відповідь — так, особливо при своєчасному лікуванні, грамотно організованій відновлювальній програмі.
Реабілітація починається з легких вправ, спрямованих на відновлення рухливості, покращення кровообігу, запобігання атрофії м’язів. Пізніше додаються вправи на зміцнення м’язів стегна, гомілки, тренування балансу, координації.
Важливу роль відіграють фізіотерапевтичні процедури, масаж, водна гімнастика, яка допомагає знизити навантаження на суглоб при одночасному опрацюванні рухів.
Що робити, якщо після операції чи терапії зберігається дискомфорт або біль? Важливо продовжувати спостереження у фахівця, коригувати навантаження, за необхідності, підключати додаткові методи реабілітації. Навіть за серйозного пошкодження медіального меніска з сучасними підходами можливе повне повернення до спорту, роботи, звичного способу життя без болю, обмежень.
Профілактика: як захистити меніск від пошкоджень?
Щоб не ставити питання: надрив меніска, що робити, краще заздалегідь подбати про профілактику. Існує ряд ефективних заходів, здатних суттєво знизити ризик травм, підтримувати здоров’я колінних суглобів:
- Зміцнення м’язів та зв’язок. Регулярні вправи, спрямовані на розвиток м’язів стегна, гомілки, сідниць, знижують навантаження на меніск, підвищують стійкість коліна. Особливо корисні присідання із правильною технікою, вправи на баланс, розтяжку.
- Контроль над навантаженням. Навіть за активного способу життя важливо уникати різких рухів, надмірних зусиль, нерівномірного навантаження на суглоби. Рекомендується чергувати види активності, забезпечувати суглобам час відновлення.
- Правильна постава, техніка рухів. Багато хто не здогадується, що неправильна хода або постава збільшують тиск на колінні суглоби. Зверніть увагу на поставу під час тренувань, положення ніг під час підйому ваги, рівномірність кроку.
- Підбір взуття. Якісне взуття з амортизувальним ефектом знижує ударне навантаження при ходьбі, бігу, що особливо важливо для профілактики пошкодження медіального меніска.
Дотримання цих рекомендацій допоможе зберегти здоров’я колін, значно зменшити ймовірність травм. І тоді не доведеться з’ясовувати: чи можна ходити під час розриву меніска, адже ви будете захищені від таких проблем.
Професійний підхід при розриві меніска у клініці Бохан
Якщо все ж таки виникло пошкодження меніска, важливо не гаяти часу, звернутися за професійною медичною допомогою. Клініка Бохан пропонує сучасну діагностику, комплексний підхід до лікування, заснований на міжнародних медичних стандартах.
Фахівці клініки проведуть ретельну діагностику, визначать характер, ступінь ушкодження. Це дозволяє прийняти рішення щодо подальшої тактики: лікування розриву меніска без операції або необхідність хірургічного втручання. У випадках, коли операція не потрібна, пацієнту призначається індивідуальна консервативна терапія: медикаментозне лікування, фізіотерапія за світовими стандартами, кінезіотерапія, спеціалізовані реабілітаційні програми.
Крім того, пацієнт отримує рекомендації щодо реабілітації та профілактики повторних травм. Клініка Бохан — професіоналізм, індивідуальний підхід, максимальний результат при лікуванні будь-яких травм колінного суглоба, зокрема важкого пошкодження медіального меніска.
-

Чому виникають спазми м’язів ноги і як їх уникнути: розуміння причин та профілактика
26 Березня, 2025Кожна людина хоча б раз у житті стикалася з раптовим хворобливим скороченням м’язів ніг, яке здатне порушити звичний ритм життя. Особливо неприємні такі відчуття вночі, коли різкий біль перериває сон, вимагаючи негайних дій. Розуміння природи цих спазмів, причин їхньої появи дозволяє ефективно запобігти рецидивам. Сучасні рекомендації фахівців допоможуть не лише полегшити гострий стан, а й побудувати грамотну профілактику. Важливо знати, як зняти спазм м’язів ноги, які кроки вжити, щоб уникнути повторних нападів. Нижче розглянемо ключові аспекти проблеми, практичні поради експертів щодо позбавлення спазмів.
Коли м’язи не слухаються: що таке спазми ніг та чому вони виникають
М’язовий спазм — мимовільне, різке, хворобливе скорочення м’язових волокон, що виникає раптово, може тривати від кількох секунд до кількох хвилин. Найчастіше спазми зачіпають литкові м’язи, рідше — стегнові або ступні. Причиною такого стану є надмірне збудження нервових закінчень, що передають сигнал до скорочення, при недостатньому розслабленні м’язів.
Існує кілька типів спазмів м’язів. Найпоширенішими є нічні судоми, які виникають у спокої, а також фізичні спазми під час або відразу після фізичної активності. Іноді трапляються ідіопатичні спазми, природу яких неможливо точно визначити. Важливо розуміти, що робити при судомах ніг, щоб швидко усунути біль, повернути рухливість. Вміння відрізнити простий спазм від симптому хвороби також відіграє важливу роль загальної діагностики стану здоров’я.
Сигнали тіла: основні причини судом у ногах
Виникнення судом рідко буває випадковим. Найчастіше організм таким чином сигналізує про внутрішні збої або дефіцити. Розглянемо найпоширеніші причини:
- Нестача мінералів: калію, кальцію, магнію. Ці елементи необхідні для повноцінної передачі нервових імпульсів, нормального функціонування м’язових волокон. Навіть незначне відхилення від норми може спровокувати спазм.
- Перевтома м’язів внаслідок фізичного навантаження, тривале стояння або сидіння, а також незручне взуття сприяють накопиченню напруги, можуть викликати судоми.
- Ще один важливий фактор — зневоднення, особливо в спеку року або при посиленому потовиділенні. Втрата рідини призводить до порушення електролітного балансу, що миттєво відбивається на роботі м’язів.
- Причиною м’язового спазму можуть бути хронічні захворювання судинної системи, варикозне розширення вен, остеохондроз, патології хребта. Нерідко судоми супроводжують вагітність чи гормональні збої. Не варто забувати й про порушення роботи нервової системи, які можуть провокувати спазми.
Щоб зрозуміти, як швидко зняти судоми ніг, важливо в першу чергу усунути провокативні фактори. Регулярний аналіз харчування, водного режиму, рівня фізичної активності дозволить знизити частоту таких неприємних симптомів. А при систематичних нападах необхідно проконсультуватися зі спеціалістом для уточнення діагнозу, призначення коректного лікування.
Нічний дискомфорт: чому судоми турбують саме уві сні
Багато людей стикаються з нічними судомами, коли раптом, посеред сну, починають відчувати різкий біль у ногах. Ця ситуація не тільки викликає фізичний дискомфорт, а й порушує повноцінний відпочинок, що робить проблему ще неприємнішою. Розберемося, чому судоми найчастіше турбують саме вночі, які механізми лежать в основі цього явища.
Під час сну м’язи відпочивають, але саме в цей момент можуть виникати різкі скорочення, що призводять до хворобливих спазмів. Причина ховається у зміні становища тіла, перевантаженні м’язів, що знаходяться у нерухомості. Коли людина лежить довго в одному положенні, кров циркулює повільно, що може призвести до недостатнього надходження кисню до м’язів. Це провокує нервові закінчення, які «запускають» судоми.
Також під час сну знижується активність нервової системи, тіло менш чутливе до сигналів, що вказують на втому. Якщо протягом дня м’язи не були розслаблені, на ніч вони можуть «відповісти» спазмами. Іноді тривала напруга призводить до порушення електролітного балансу, що стає однією з причин нічних судом.
Проти судом: ефективні способи профілактики спазмів м’язів
Зменшити ймовірність виникнення ножних судом допоможуть профілактичні заходи, орієнтовані на правильне харчування, водний баланс, фізичну активність. Ось кілька ключових рекомендацій, які допоможуть уникнути нічних судом.
- Включайте в раціон продукти, багаті на кальцій, калій, магній, натрій. Банани, горіхи, зелень, молочні продукти, риба – це головні джерела корисних речовин, що сприяють нормалізації роботи м’язів.
- Пийте достатньо води, особливо в спеку року, після фізичних навантажень, щоб уникнути зневоднення, яке негативно позначається на роботі нервової, м’язової систем.
- Нещодавні дослідження показують, що регулярні помірні фізичні навантаження здатні значно знизити частоту судом. Легкі тренування, особливо плавання чи йога, допомагають покращити циркуляцію крові, зняти напругу у м’язах. Однак важливо уникати надмірних навантажень, які можуть викликати втому м’язів, призвести до їх спазмів.
- Крім мінеральних речовин, увагу варто приділити вітамінам групи B, які відповідають за нормальну роботу нервової системи. Включення до раціону вітамінів B1, B6, B12 сприяє зміцненню нервових волокон, запобігає зайвій збудливості м’язів. Додаткові комплекси вітамінів та мінералів допоможуть підтримати організм в оптимальній формі.
- Слідкуйте за поставою, правильним положенням тіла під час сну. Постарайтеся уникати тривалих незручних поз. Також корисно робити розтяжку перед сном, щоб розслабити напружені м’язи, підготувати їх до відпочинку.
- Одним із важливих аспектів профілактики є забезпечення якісного сну. Позбавлені відпочинку м’язи, схильні до більш частих спазмів, особливо коли людина лежить у нерухомому положенні. Тому варто подбати про комфортні умови для відпочинку.
Застосовуючи ці рекомендації, ви зможете не лише мінімізувати виникнення неприємних нічних судом, а й покращити загальний стан організму. Важливо пам’ятати, що якщо повторюються спазми, необхідно звернутися до фахівця для консультації, як швидко зняти судоми ніг, запобігти рецидивам.
Перша допомога при судомі: що робити, коли м’яз вже стиснувся
Коли м’яз раптом стискається, важливо знати, що робити при судомах ніг, щоб швидко та ефективно вжити заходів для зняття спазму, полегшення стану:
- Не панікуйте. Важливо зберігати спокій. Паніка лише посилить біль, підвищить напругу у м’язах.
- Розтягніть м’яз. Якщо судома виникла в литковому м’язі, постарайтеся випрямити ногу, обережно потягти її пальці на себе. Це дозволить розслабити м’язи, припинити спазм.
- Масаж лікувальний та розтирання. Допоможе розслабити спазмований м’яз масажування ураженої області м’якими круговими рухами. Можна використовувати крем або мазь із зігрівальним ефектом для полегшення болю.
- Тепло чи холод. Після того, як зняли спазм м’язів ноги, використовуйте компрес із теплою водою або грілку, щоб покращити кровообіг. Холодні компреси можна використовувати, якщо судома супроводжувалася набряком.
- Знеболювальні засоби. Якщо біль не проходить, можна прийняти анальгетик для полегшення стану, зняття запалення.
Ці прості кроки дадуть відповідь на питання: як зняти спазм м’язів ноги, допоможуть швидко, ефективно впоратися з судомою, полегшити хворобливі відчуття, запобігти подальшим спазмам.
Коли варто звернутися до лікаря: тривожні симптоми та ризики ігнорування
Судоми ніг можуть бути сигналом серйозних проблем зі здоров’ям. Якщо ви часто відчуваєте такі спазми, зверніть увагу на додаткові симптоми, щоб вчасно звернутися за медичною допомогою:
- Часті судоми. Якщо спазми виникають регулярно або протягом ночі, це може свідчити про дефіцит мікроелементів, наприклад, кальцію або магнію, або загальне виснаження організму.
- Судоми супроводжуються набряками. Якщо в області спазмованої ділянки з’являються набряки або почервоніння, це може свідчити про запалення або порушення кровообігу, що потребує втручання лікаря.
- Паралельні симптоми. Відчуття слабкості, оніміння чи поколювання в ногах, і навіть болю, які припиняються після судоми, може бути ознаками захворювань нервової системи чи судинних розладів: варикозного розширення вен, захворювань серця.
- Судоми у спокої. Якщо судоми ніг виникають не лише під час фізичних навантажень, а й у спокої, це може бути ознакою порушень обміну речовин чи нервових захворювань.
Ігнорування таких симптомів може призвести до погіршення стану, виникнення ускладнень, тому важливо вчасно звернутися до лікаря для діагностики.
Кваліфікована допомога при м’язових спазмах у клініці Бохан
За хронічних судом, коли самостійне лікування не приносить довгострокових результатів, варто звернутися до медичного центру, де фахівці зможуть провести необхідне обстеження, призначити правильне лікування. У клініці Бохан ви отримаєте кваліфіковану допомогу при лікуванні спазмів м’язів.
- Обстеження. Лікарі проведуть повне обстеження, щоб виявити можливі причини частих судом ніг: дефіцит вітамінів та мінералів, захворювання нервової чи судинної систем.
- Індивідуальні поради. На основі аналізів фахівці клініки Бохан допоможуть скласти індивідуальну програму лікування, яка включатиме дієту, коригування способу життя, призначення необхідних препаратів.
- Процедури та фізіотерапія. Для більш ефективного усунення спазмів м’язів можуть бути призначені фізіотерапевтичні процедури, спрямовані на відновлення нормальної функції м’язів, поліпшення циркуляції крові.
Кваліфіковані вертебрологи Бохан володіють ефективними способами, як швидко зняти судоми ніг, уникнути їх появи в майбутньому, допоможуть вам впоратися з цією проблемою, покращити якість життя.
-

Ефективні методи полегшення болю при міжреберній невралгії: поради від фахівців
26 Березня, 2025Біль у грудях — симптом, який важко ігнорувати, особливо якщо він посилюється при русі або диханні. Часто причиною цього стану є міжреберна невралгія — поширена, але не завжди своєчасно діагностована хвороба. Дискомфорт може бути настільки сильним, що порушує звичний ритм життя, заважає відпочинку та навіть лякає пацієнтів своєю схожістю із серцевими нападами. Однак, при правильно підібраній терапії, грамотних діях можна швидко й ефективно знизити інтенсивність болю. Сучасні методи лікування поєднують медикаментозний підхід із фізіотерапією, домашніми заходами підтримки. Важливо розуміти, що полегшення болю є частиною рішення, лише інтегрований підхід допоможе уникнути повторних загострень. Розглянемо рекомендації експертів, як лікувати міжреберну невралгію, припинити біль, покращити стан пацієнта.
Коли біль пронизує груди: чому виникає
Міжреберна невралгія — стан, при якому відбувається подразнення або здавлення міжреберних нервів, що проходять уздовж грудної клітки. Основна причина болю – запалення або механічний тиск на нервові закінчення. Провокаційними факторами можуть бути:
- переохолодження;
- травми грудної клітки;
- спинномозковий остеохондроз;
- інфекції;
- м’язові спазми;
- стрес.
Своєчасне лікування є важливим, оскільки біль не тільки знижує якість життя, але також може бути ознакою серйозних розладів в організмі.
Симптоми міжреберної невралгії
Патологія нерідко маскується під захворювання серця чи легень, тому важливо знати її характерні симптоми, щоб своєчасно розпізнати проблему, розпочати лікування.
Головним проявом міжреберної невралгії є різкий, пекучий або колючий біль у ділянці грудної клітки, який може бути одностороннім або охоплювати обидві сторони. Больові відчуття локалізуються по ходу міжреберного простору і, як правило, посилюються при русі, глибокому вдиху, кашлі або повороті тулуба. Часто пацієнти відзначають, що біль «прострілює» або розкидається по ребру від хребта до грудини.
Додатковими симптомами можуть бути:
- відчуття печіння, поколювання або оніміння шкіри в зоні ураження нерва;
- підвищена чутливість при дотику до шкіри чи легкому натисканні;
- м’язова напруга або спазм у міжреберній ділянці;
- відчуття здавленості у грудях, утрудненого дихання без об’єктивних порушень легеневої функції.
Іноді пацієнти помилково приймають біль при міжреберній невралгії за серцевий напад, оскільки дискомфорт може іррадіювати у зону серця чи лопатки. Однак на відміну від кардіологічного болю, невралгічний зберігається тривалий час, має чітку локалізацію, а також посилюється при пальпації.
У ряді випадків спостерігаються вегетативні прояви: пітливість, збліднення шкіри або відчуття холоду на ураженій ділянці. Це пов’язано із залученням у процес вегетативних волокон міжреберного нерва.
Важливо розуміти, що симптоми міжреберної невралгії можуть змінюватися за інтенсивністю, посилюючись вранці або вечірні години, особливо при переохолодженні або стресових ситуаціях. Без належного лікування стан може перейти у хронічну форму, значно знижуючи якість життя, порушуючи фізичну активність.
Рання діагностика, комплексний підхід дозволяють швидко усунути біль, причину захворювання. Саме тому за перших симптомів важливо не займатися самолікуванням, а звернутися за консультацією до фахівця.
Від відпочинку до комфорту: перші дії з гострим болем
Коли напад болю вже почався, важливо діяти швидко й грамотно. Перше і найпростіше:
- Забезпечити спокій, знизити навантаження на м’язи грудної клітки. Не рекомендується здійснювати різкі рухи, нахили чи повороти тулуба. Оптимальним буде положення лежачи на твердій поверхні з валиком під колінами — це дозволяє зняти напругу м’язів, полегшити дихання.
- Застосування сухого тепла — перевірений метод усунення болю при міжреберній невралгії. Підійде грілка, вовняний шарф або зігрівальний пластир. Тепло допомагає поліпшити кровообіг, знімає спазми, знижує чутливість больових рецепторів.
- Також рекомендується застосування мазей або гелів із зігрівальним або анальгетичним ефектом — вони діють локально, допомагають швидше впоратися з болем.
Самолікування має бути короткостроковим — якщо біль зберігається понад 2–3 дні, необхідно звернутися до фахівця.
Лікарська підтримка: які препарати справді працюють
Одним із ключових етапів у лікуванні міжреберної невралгії є правильно підібрана медикаментозна терапія. Основна мета — зняти больовий синдром, зменшити запалення, усунути м’язові спазми, які нерідко посилюють стан пацієнта. Як лікувати міжреберну невралгію з використанням медикаментів?
- Першу роль тут відіграють анальгетики – препарати, спрямовані на швидке усунення болю. Однак важливо враховувати, що вони усувають лише симптом, не впливаючи на причину.
- Наступна група – нестероїдні протизапальні засоби (НПЗЗ). Саме вони вважаються найефективнішими при міжреберній невралгії, оскільки борються одночасно з болем, запальним процесом, можуть застосовуватися як внутрішньо (пігулки, капсули), так і зовнішньо (мазі, гелі).
- При виражених спазмах м’язів, які часто супроводжують запалення, необхідні міорелаксанти. Ці препарати сприяють розслабленню мускулатури, зняттю напруги, покращуючи загальний стан.
- Не можна забувати про вітаміни групи B, які сприяють відновленню нервових волокон, покращують провідність нервових імпульсів. Комбіновані препарати на основі вітамінів B1, B6, B12 (наприклад, у формі ін’єкцій або таблеток) прискорюють регенерацію, знижують ризик переходу хвороби у хронічну форму.
Важливо пам’ятати, що будь-яке медикаментозне лікування має проводитися під наглядом лікаря — це не лише підвищує ефективність терапії, а й знижує ризик побічних ефектів.
М’яка сила: фізіотерапія та немедикаментозні методи лікування
Паралельно з медикаментозною терапією чудові результати при міжреберній невралгії дає фізіотерапія. Ці методи допомагають зменшити запалення, відновити рухливість, активізувати природні механізми відновлення організму. Розглянемо основні методи:
- Ультразвукова терапія – один із найпопулярніших способів лікування: високочастотні хвилі впливають на глибинні тканини, сприяючи зняттю набряку, прискоренню кровообігу.
- Магнітотерапія — процедура, що має протизапальну, знеболювальну дію.
- Електрофорез з анальгетиками або вітамінами B — дозволяє доставити активні речовини прямо до осередку болю, обходячи шлунково-кишковий тракт. Це робить процедуру особливо корисною для пацієнтів із супутніми захворюваннями шлунка або печінки.
- Лікувальний масаж — ефективно розслаблює напружені м’язи, покращує кровопостачання, сприяє виведенню токсинів із тканин. Легкі розтирання вздовж міжреберних проміжків знімають спазми, покращують рухливість грудної клітки.
- Лікувальна фізкультура (ЛФК) — відіграє важливу роль у реабілітації. Спеціально підібраний комплекс вправ допомагає зміцнити м’язи спини, покращити поставу, зняти зайве навантаження з хребта, знижуючи ймовірність повторних загострень.
Точкове звільнення: як голкорефлексотерапія допомагає при міжреберній невралгії
На окрему увагу заслуговує акупунктура — один із найефективніших методів немедикаментозного лікування при міжреберній невралгії. Цей стародавній спосіб терапії прийшов зі східної медицини, отримав широке визнання в сучасній клінічній практиці завдяки здатності впливати не тільки на симптоматику, а й на першопричину болю.
Суть методу полягає у дії найтоншими голками на біологічно активні точки, розташовані вздовж енергетичних меридіанів тіла. При правильній постановці голок відбувається:
- стимуляція нервової системи;
- зниження больового порога;
- вивільнення ендогенних знеболювальних речовин: ендорфінів, серотоніну;
- відновлення енергетичного балансу організму;
- зміцнення нервової системи.
Голкорефлексотерапія дозволяє швидко й безпечно зменшити больові симптоми міжреберної невралгії без необхідності великих доз анальгетиків або нестероїдних протизапальних препаратів.
Переваги методу полягають у його високої ефективності, відсутності побічних ефектів за умови проведення процедури кваліфікованим спеціалістом. Вже після кількох сеансів пацієнти відзначають значне полегшення болю, відновлення рухливості, покращення загального самопочуття. Перед початком курсу необхідно пройти консультацію лікаря, котрий підбере індивідуальну схему впливу з урахуванням загального стану здоров’я, вираженості симптомів.
Домашні способи зняття болю
Для додаткового полегшення стану можна використати перевірені народні методи. Серед них:
- Натуральні мазі. Засоби на основі бджолиної або зміїної отрути мають зігрівальний ефект, розслабляють м’язи, знижують біль.
- Теплі компреси з настоєм ромашки, звіробою чи евкаліпта знімають запалення, зменшують дискомфорт. Однак пряме нагрівання безпосередньо на больове місце не рекомендується. Безпечним варіантом вважається використання теплих компресів, які прикладаються до ділянки поруч із хворою областю.
- Розтирання як допоміжний метод полегшення стану. Відмінно підійдуть спиртові настоянки на основі валеріани або березових бруньок. Ефективним вважається свіжий сік чорної редьки, який акуратно втирається в болісну зону круговими рухами.
- Фітотерапія. Для внутрішнього застосування корисні натуральні відвари, настої м’яти, меліси, що мають заспокійливу, розслаблювальну дію.
- Релакс-ванна з травами. Відмінним доповненням до терапії є трав’яні ванни, особливо з додаванням шавлії. Для приготування настою потрібно 3 столові ложки шавлії, які заливаються однією склянкою окропу. Відвар слід настояти близько однієї години, після чого його проціджують, додають у ванну. Такий курс розслаблювальних процедур бажано проводити протягом 10 днів – це сприяє покращенню самопочуття, зниження інтенсивності болю.
Ці рекомендації доповнять лікування, допомагаючи запобігти повторним нападам.
Шлях до зцілення: коли потрібна допомога фахівця
Попри те, що міжреберна невралгія може здатися невинною, за перших ознак захворювання важливо не відкладати візит до лікаря. Самолікування або ігнорування симптомів часто призводить до погіршення стану, розвитку ускладнень.
Біль у грудній клітці може мати різну природу – від невралгічної до кардіологічної. Тому вкрай важливо провести кваліфіковану діагностику, щоб виключити серйозні патології, наприклад, стенокардію, плеврит, остеохондроз.
Сигналом до звернення до фахівця є:
- постійний або посилювальний біль;
- оніміння в міжреберній області;
- печіння;
- дискомфорт при русі чи диханні.
Також повинні насторожити такі симптоми міжреберної невралгії: утруднене дихання, підвищений тиск, запаморочення — вони можуть свідчити про комплексні порушення в організмі.
Кваліфікований лікар зможе точно встановити причину больового синдрому, підібрати індивідуальну схему лікування, що включає медикаментозну терапію, фізіопроцедури, підтримувальні методи. Пам’ятайте: своєчасне звернення за професійною допомогою – це ключ до швидкого, ефективного відновлення.
Поради щодо запобігання міжреберної невралгії
Профілактика — це не тільки спосіб уникнути захворювання, а й можливість підтримувати високу якість життя. Фахівці рекомендують впровадити у повсякденне життя прості, але ефективні правила, які допоможуть значно знизити ризик розвитку міжреберної невралгії.
- Насамперед, важливо контролювати поставу як при сидінні, так і під час сну. Використання ортопедичних матраців, подушок дозволяє рівномірно розподілити навантаження на хребет, знизити ризик защемлення нервів.
- Регулярна фізична активність – ще один важливий аспект. Помірні вправи на розтяжку, зміцнення м’язів спини, грудної клітки допомагають покращити кровообіг, зберігати м’язовий тонус. Особливо корисні йога, плавання, пілатес.
- Не менш важлива профілактика переохолоджень — уникайте протягів, утеплюйтеся в холодну пору року, не сидіть на холодних поверхнях. Саме переохолодження є однією з найчастіших причин загострення невралгії.
- Зниження рівня стресу, емоційної напруги також відіграє велику роль. Постійна напруга може провокувати м’язові спазми, які своєю чергою посилюють больові відчуття.
І, звичайно, слід дбати про збалансоване харчування — включайте в раціон продукти, багаті на вітаміни групи B, магній, кальцій. Це зміцнює нервову систему, допомагає їй краще впоратися з навантаженнями.
Ефективна допомога при міжреберній невралгії у клініці Бохан
Якщо ви зіткнулися з міжреберною невралгією та шукаєте комплексне професійне лікування, клініка Бохан – це те місце, де вам справді допоможуть. Тут працюють досвідчені фахівці, які знають, як лікувати міжреберну невралгію. Кваліфіковані лікарі застосовують сучасні методики діагностики, терапії, що дозволяють швидко усунути больовий синдром, запобігти рецидивам.
Клініка пропонує персоналізований підхід до кожного пацієнта. Після всіх необхідних обстежень складається індивідуальний план лікування, що включає медикаментозну терапію, фізіотерапевтичні процедури, масаж, відновлювальні практики. Особлива увага в клініці Бохан приділяється реабілітації та профілактиці. Пацієнтам розробляють спеціальні комплекси вправ, дають рекомендації щодо способу життя, харчування, а також контролюють динаміку одужання.
Завдяки високому рівню сервісу, професіоналізму лікарів, комфортним умовам, лікування проходить максимально ефективно, з мінімальним стресом. Пацієнти залишають позитивні відгуки, відзначаючи уважне ставлення, високий результат, швидке покращення самопочуття.
Клініка Бохан — це поєднання сучасних технологій, перевірених методик, турботи про ваше здоров’я. Тут ви отримаєте не просто тимчасове полегшення, а справжнє позбавлення проблеми міжреберної невралгії.
-

Чому болять плечі: аналіз причин болю від анатомії до способів лікування
25 Березня, 2025Біль у плечах — одна з найпоширеніших скарг, з якою стикаються люди різного віку. Плечовий суглоб є одним із найрухоміших у людському тілі, що робить його вразливим для різних травм, захворювань. Ми постійно використовуємо його в повсякденному житті: під час підйому важких предметів, спортивних занять, простого руху рукою. Однак із цим високим рівнем активності пов’язані й ризики. Розуміння причин болю в плечах може допомогти не тільки усунути неприємні відчуття, а й запобігти серйозним проблемам у майбутньому.
Чому болять плечі — це питання стає актуальним, коли біль у плечовому суглобі з’являється раптово або триває довго. Насправді причини болю можуть бути різними: від травм до вікових змін у тканинах. Важливо точно визначити джерело болю, щоб зрозуміти, що робити якщо болить плече.
Анатомія плеча: Що може хворіти?
Плечовий суглоб – досить складна структура, що включає кістки, зв’язки, сухожилля, м’язи. Щоб зрозуміти, чому болить плечовий сустав, необхідно розібратися, які саме елементи плечового суглоба можуть бути пошкоджені або запалюватися.
- Кістки, суглоби. Плечо складається з трьох основних кісток: ключиці, лопатки, плечової кістки. Суглоб, утворений цими кістками, називається плечовим або гленогумеральним суглобом. Він має високу рухливість, дозволяючи руці рухатися в різних напрямках, але через цю рухливість суглоб також більш схильний до травм: вивихів, розтягувань.
- Зв’язки, суглобова капсула. Суглобова капсула, що оточує плечовий суглоб, численні зв’язки забезпечують стабільність. Коли зв’язки ушкоджуються, це може призвести до болю, запалення. Дуже часто це відбувається через розтягування при спортивних травмах, різких рухах.
- М’язи, сухожилля. Плече також включає безліч м’язів, сухожиль, найбільш важливими з яких є обертальна манжета плеча, що складається з чотирьох м’язів. Ці м’язи відповідають за стабільність, рух плеча. Коли сухожилля запалюються або ушкоджуються, виникає тендиніт — запалення сухожиль, яке може спричинити гострий біль у плечах. Найчастіше цей тип болю виникає у людей, які займаються фізичною роботою чи спортом, де потрібні часті рухи руками.
Основні причини болю в плечах
Біль у плечах може виникати з безлічі причин, пов’язаних із травмами, віковими змінами. Важливо точно встановити, чому болить плечо, від цих факторів залежить протокол лікування. Розглянемо основні з них.
Ушкодження м’яких тканин: запалення, розтягування, розриви
Однією з найчастіших причин болю у плечах є ушкодження м’яких тканин, зокрема м’язів, сухожиль, зв’язок. Ці структури можуть запалюватися або розтягуватися, викликаючи хворобливі відчуття. Зокрема, тендиніт — запалення сухожиль обертальної манжети плеча є поширеною причиною болю. Подібні проблеми можуть виникати після надмірного фізичного навантаження або різких рухів. Також можливі розриви м’яких тканин, особливо якщо плече зазнавало тривалих інтенсивних навантажень.
Артрити та артрози: вплив вікових змін
З віком в організмі відбуваються різні зміни, плечові суглоби не є винятком. Чому болять плечові суглоби у людей похилого віку? Однією з причин може бути розвиток артриту чи артрозу. У віці старше 40 років часто розвивається остеоартрит – дегенеративне захворювання, при якому хрящ у суглобі зношується, що призводить до болю, обмеження рухливості, больових відчуттів, особливо при фізичній активності або навантаженні на плече. Іноді біль у плечовому суглобі може поширюватися на руку, викликаючи відчуття оніміння, біль у руці у плечі. У разі артриту запалення у суглобі викликає хворобливі відчуття, набряклість, значно знижуючи функціональність плеча. Такі захворювання потребують комплексного лікування, зокрема фізіотерапію, медикаментозну дію.
Травми: вивихи, переломи, забиття
Однією з найчастіших причин болю є травма. Це можуть бути:
- вивихи плечового суглоба;
- переломи ключиці або плечової кістки;
- забиті місця.
Травми можуть бути отримані внаслідок падінь, під час спортивних занять. Якщо відбувся вивих, біль може бути гострим, супроводжуватися деформацією, порушенням рухливості. Переломи можуть спричинити сильний біль, що вимагає негайного медичного втручання.
Неврологічні причини: запалення нервів та защемлення
Іноді біль у плечах не пов’язана безпосередньо із самим суглобом, а є результатом нервових порушень. Якщо болить рука у плечі, це може бути симптомом неврологічних захворювань: невриту, нервових затискань. Однією з найпоширеніших причин є здавлення нервів шийного відділу хребта, це може викликати біль, що іррадіює, віддає в плече або руку. Цей стан потребує лікування у невролога, може вимагати курсу фізіотерапевтичних процедур.
Коли плечі болять не від травми: внутрішні захворювання
Не завжди причина болю у плечах криється у травмах чи ушкодженнях. Іноді біль у плечах може бути наслідком захворювань внутрішніх органів, що потребує зовсім іншого підходу до лікування.
Біль як симптом захворювань серця та легень
У деяких випадках біль у плечах може сигналізувати про серйозні захворювання серця або легень. Наприклад, при інфаркті міокарда біль може іррадіювати в ліве плече, що часто помилково приймається за проблеми з самим суглобом. Біль у плечах також може бути симптомом захворювань легень: пневмонії або плевриту, які можуть викликати іррадіацію болю у верхню частину тіла, зокрема плече.
Взаємозв’язок між хребтом та плечем: остеохондроз та диски
Якщо болить рука у плечі, можливо, причина криється у захворюваннях хребта: остеохондрозі шийного відділу або міжхребцевій грижі. При цих станах відбувається здавлення нервових корінців, що може призводити до болю в плечі та навіть в руці. У таких випадках важливо провести діагностику хребта за допомогою МРТ або рентгену для виявлення проблеми, призначення правильного лікування.
Як проявляється біль у плечах?
Біль у плечах може мати різні прояви, залежно від причини, що спричинила дискомфорт. Щоб правильно зрозуміти, чому болять плечі, необхідно враховувати тип болю, його локалізацію, інші симптоми.
Гострий та хронічний біль: особливості сприйняття
Однією з перших характеристик болю у плечах є її інтенсивність. Біль може бути:
- Гострий, раптовий, часто буває пов’язаний із запаленням, пошкодженням м’яких тканин або суглобів, зокрема розтягуванням, вивихами або розривами.
- Хронічний, зазвичай розвивається поступово, внаслідок тривалих навантажень, артриту, артрозу, запалення, що поступово руйнують структури суглоба.
Локалізація болю: плече, лопатка, шия чи рука
Дуже важливо зрозуміти, де саме локалізується біль, щоб точно діагностувати її причину. Біль може бути сконцентрований безпосередньо в ділянці плеча, але також поширюватися на лопатку, шию або руку. Наприклад:
- при вивиху плеча біль часто локалізується у суглобі;
- при плевриті або захворюваннях серця біль може іррадіювати в плече та лопатку.
Також, якщо болить рука у плечі, це може вказувати на проблеми з нервами, наприклад, затискання у шийному відділі хребта.
Додаткові симптоми: оніміння, обмеження рухливості
Якщо болить рука у плечі, це може бути пов’язане із запаленням нервових закінчень чи здавленням нервів. У таких випадках часто спостерігаються інші симптоми:
- оніміння;
- обмеження рухливості;
- набряклість;
- втрата чутливості;
- слабкість у руці.
Обмеження рухливості, хворобливі відчуття під час руху також можуть свідчити про захворювання суглобів — остеоартрит, тендиніт.
Діагностика болю в плечах: від огляду до досліджень
Щоб зрозуміти, чому болять плечі, важливо провести повне медичне обстеження. Правильна діагностика дозволить виявити причину болю, призначити адекватне лікування.
Роль лікарського огляду та анамнезу
Перший крок у діагностиці – медичний огляд. Лікар докладно вивчить анамнез пацієнта, вислухає скарги, проведе пальпацію плечового суглоба, щоб виявити можливі відхилення:
- набряклість;
- підвищену температуру;
- больові точки;
- обмеження у русі.
Обговорення симптомів, способу життя пацієнта також має ключову роль у розумінні, чому болить плече. Лікар може поставити питання про можливі травми, інтенсивність фізичної активності, наявність хронічних захворювань.
Інструментальні методи
Для більш точної діагностики використовуються інструментальні методи:
- УЗД плечового суглоба дозволяє виявити запалення м’яких тканин, пошкодження сухожиль, наявність рідини в суглобі.
- Рентген допомагає виявити кісткові ушкодження: переломи, вивихи, оцінити стан суглобів за наявності артриту, артрозу.
- МРТ може знадобитися у разі складніших захворювань: пошкоджень м’яких тканин, здавлення нервів. Цей метод дозволяє детально розглянути внутрішню структуру суглоба, виявити навіть мінімальні ушкодження, запалення, які не видно на рентгені.
Лікування болів у плечах: що допоможе і як вибрати метод?
Існує кілька підходів, від консервативних до хірургічних, кожен із яких може бути застосований залежно від причини болю.
Якщо біль у плечі пов’язаний із запаленням, перевантаженням, ушкодженнями м’яких тканин, першим кроком є консервативне лікування. Це включає:
- Медикаментозну терапію із застосуванням протизапальних препаратів, які допомагають зняти запалення, зменшити біль.
- Фізіотерапевтичні методи: УФО, електрофорез, магнітотерапія. Їх призначають для відновлення тканин, поліпшення рухливості, процедури стимулюють кровообіг, прискорюють процес загоєння пошкоджених тканин.
- Масаж допомагає розслабити м’язи, покращити циркуляцію крові, зняти напругу, яка може бути причиною болю.
- Лікувальна фізкультура. Особливо показана, якщо болить рука в плече через порушення роботи м’язів чи сухожилля. Вправи на розтяжку, зміцнення м’язів плеча можуть значно покращити його функціональність, довгостроково усунути больовий синдром.
Хірургічне втручання: показання та підходи
Якщо консервативні методи не приносять належного результату або біль у плечових суглобах пов’язаний з серйозними ушкодженнями: розривом сухожиль або деформацією суглоба, може знадобитися оперативне втручання. Хірургія також може бути необхідна у разі тяжких травм, наприклад вивихів або переломів, які не вдається усунути іншими методами. Сучасні методи хірургії плечового суглоба включають артроскопію — мінімально інвазивну операцію, коли через маленькі отвори вводяться інструменти для діагностики, лікування. Це дозволяє скоротити відновлювальний період, мінімізувати пошкодження тканин.
Профілактика болю в плечах: як уникнути повторних нападів
Щоб більше не ставити питання, що робити якщо болить плече, важливо приділяти увагу профілактиці. Турбота про здоров’я плечових суглобів знижує ризик рецидивів, допомагає зберегти рухливість.
- Правильна постава, навантаження на плечі. Дотримання правильного становища тіла, особливо під час роботи за комп’ютером, підняття ваги, допомагає уникнути перенапруги, мінімізувати ризик запалень, травм.
- Вправи для зміцнення плечового пояса. Регулярна фізична активність зміцнює м’язи, зв’язування. Вправи з малою вагою, гумовими еспандерами допомагають рівномірно розподілити навантаження, запобігти ушкодженням.
- Поради щодо покращення гнучкості, рухливості плечей. Йога, розтяжка сприяють покращенню еластичності м’язів, зв’язок. Це особливо корисно для запобігання скутості, яка може стати причиною болю плечового суглоба.
Правильне виконання цих рекомендацій дозволяє зменшити навантаження на плечі, зберегти свободу рухів. Пам’ятайте: здоров’я суглобів – це інвестиція у якість життя.
Чому важливо своєчасно звертатися до лікаря
За відсутності лікування біль у плечах може погіршитися, перетворившись на хронічну проблему, яка заважатиме звичайному життю. Якщо болить плече, і вчасно не звернутися за медичною допомогою, можуть розвинутися серйозні захворювання, що значно обмежують рухливість суглоба, що погіршує якість життя, зокрема:
- остеоартрит;
- тендиніт;
- у важких випадках — руйнування суглобових хрящів.
Крім того, якщо болить рука у плечі, важливо не ігнорувати цей симптом. Він може вказувати на проблеми з нервами чи остеохондроз шийного відділу хребта.
Несвоєчасна діагностика та лікування цих захворювань можуть призвести до здавлення нервових корінців, що ускладнить лікування, відновлення. При вивихах, переломах не надана вчасно медична допомога може призвести до неправильного зрощення кісток або розвитку остеомієліту, що спричиняє додаткові операції, тривале відновлення.
Сучасна допомога при болях у плечах
Клініка Бохан надає сучасні методи діагностики, лікування болю у плечах, допомагаючи пацієнтам швидше відновитися, повернутися до нормального життя. Фахівці проводять всебічну діагностику, зокрема консультації з лікарями-ортопедами, неврологами, реабілітологами. Для точного виявлення причини болю в плечах використовуються передові методи обстеження, що дозволяють виявити навіть мінімальні пошкодження м’яких тканин, суглобів, кісток, що вкрай важливо для точного лікування.
У клініці Бохан пацієнтам пропонуються індивідуальні програми терапії, які включають передові консервативні методи, які є у кращих світових центрах.
Після того, як причину болю буде усунуто, пацієнту запропонують пройти персонально підібраний курс реабілітації під контролем досвідчених фахівців, спрямований на зміцнення м’язів плечового пояса, покращення рухливості суглоба. Це допомагає прискорити відновлення, уникнути повторного болю у плечах. Пацієнти клініки Бохан відзначають уважне ставлення, персоналізований підхід до лікування, ефективний результат.
-

Аналіз сучасних методів лікування артрозу: від традиційних до інноваційних підходів
25 Березня, 2025Артроз — хронічне захворювання суглобів, що супроводжується їх дегенеративною зміною. Це один із найпоширеніших типів захворювань опорно-рухового апарату, що зачіпає мільйони людей по всьому світу. Правильне лікування артрозу вкрай важливе для збереження якості життя, запобігання серйозним наслідкам, включаючи втрату рухливості, інвалідизацію. Важливість ранньої діагностики, розуміння, як лікувати артроз своєчасно, правильно, можуть суттєво уповільнити прогрес хвороби, покращити прогноз.
Причини захворювання
Артроз може розвиватися з різних причин, серед яких найпоширенішими є:
- вікові зміни;
- травми суглобів;
- генетична схильність;
- неправильне навантаження на суглоби.
Цей процес супроводжується руйнуванням хрящової тканини, що призводить до болю, набряків, порушення рухливості. Також важливу роль відіграють супутні фактори, зокрема зайва вага, яка надає додаткове навантаження на суглоби, а також запальні захворювання, наприклад інфекційні артрити.
Як проявляється артроз
Основні симптоми патології включають:
- больові відчуття, особливо під час руху;
- скутість;
- обмеження рухливості;
- у деяких випадках – хрускіт у суглобі.
Всі ці ознаки значно знижують якість життя, призводячи до проблем із пересуванням, виконанням повсякденних справ.
Як діагностувати артроз
Щоб зрозуміти, як лікувати артроз суглобів, важливо пройти діагностику, що включає кілька ключових методів. Насамперед лікар орієнтуватиметься на анамнез пацієнта — його скарги, особливості больового синдрому, фактори ризику. Для уточнення діагнозу застосовується фізикальне обстеження, в ході якого перевіряється рухливість суглобів, больові відчуття при різних рухах. Однак найточнішим методом діагностики є інструментальне обстеження, що включає:
- Рентген — один із ключових методів, що дозволяє виявити звуження суглобової щілини, кісткові нарости, зміни в кістковій структурі.
- МРТ чи КТ — ці візуалізаційні методи дають детальнішу інформацію про стан хрящової тканини, м’яких структур.
- УЗД суглобів – інформативний тест, що дає картину стану хрящів, навколосуглобових м’яких тканин, м’язів, зв’язок.
Ці методи дозволяють оцінити рівень руйнування хрящової тканини, наявність запалення, зміни у структурах суглоба. Крім того, лікар може призначити лабораторні дослідження, щоб унеможливити інші причини болю в суглобах, пов’язаних з інфекцією, запальними захворюваннями.
Традиційні методи лікування артрозу: перевірені часом підходи
Як лікувати артроз, залежить від ступеня захворювання, індивідуальних особливостей пацієнта. Зупинити захворювання на ранніх стадіях можна за допомогою консервативних методів:
- фізіотерапії;
- ЛФК;
- медикаментозного лікування;
- використання хондропротекторів;
- певних змін у способі життя, включаючи нормалізацію ваги, коригування фізичної активності.
Для важких стадій можуть бути потрібні ін’єкції або навіть хірургічні втручання, залежно від стану суглоба. Розглянемо традиційні методи, що дають добрі результати.
Медикаментозне лікування артрозу
Включає використання знеболювальних та протизапальних препаратів. Нестероїдні протизапальні засоби (НПЗЗ) допомагають зняти запалення, зменшити больовий синдром, покращуючи якість життя пацієнтів. Для тривалішого ефекту можуть бути використані хондропротектори, що сприяють ефективному відновленню хрящової тканини.
Фізіотерапія та лікувальна фізкультура
Займають важливе місце в лікуванні артрозу суглобів. Вправи допомагають зміцнити м’язи, що підтримують суглоби, сприяють їх найкращій стабільності, зменшенню болю.
Серед фізіотерапевтичних процедур ефективними є УВЧ-терапія, магнітотерапія, високоінтенсивна лазеротерапія, вони використовуються для поліпшення кровообігу, прискорення процесів відновлення тканин.
Ортопедичні пристрої
Ортези, спеціальне взуття відіграють значну роль у реабілітації пацієнтів з артрозом. Ортези допомагають розвантажити суглоб, зменшуючи його навантаження, знизити больові відчуття. Спеціальне взуття або устілки з ортопедичними вставками також допомагають зменшити навантаження на суглоби ніг, сприяючи нормалізації ходи, зниженню больового синдрому.
Переваги традиційних методів
Консервативне лікування артрозу має як плюси, так і певні недоліки. Переваги включають доступність, відносно низьку вартість. Багато методів, наприклад, застосування НПЗЗ або фізіотерапевтичні процедури, є доступними для пацієнтів. Також важливим плюсом є той факт, що ці методи мають довгу історію застосування, широко досліджені, що дає впевненість у їхній ефективності.
Мінуси консервативної терапії
Однак традиційні методи мають і недоліки. Наприклад, лише використання медикаментів може не дати довгострокових результатів, оскільки вони найчастіше знімають симптоми, не усуваючи основну причину захворювання. Вони давно довели свою ефективність на ранніх стадіях захворювання, допомагаючи зменшити біль, запалення, покращуючи рухливість суглоба. Але при значному руйнуванні суглоба консервативні методи часто виявляються недостатньо ефективними.
Крім того, тривале застосування знеболювальних, протизапальних препаратів може спричинити побічні ефекти, особливо проблеми зі шлунково-кишковим трактом, підвищений артеріальний тиск.
Інноваційні підходи: нові горизонти у лікуванні артрозу
Артроз належить до захворювань суглобів, що поступово прогресують, суттєво знижуючи якість життя. Проте сучасні технології, нові методи лікування відкривають перспективи поліпшення стану пацієнтів, уповільнення розвитку хвороби. Як лікувати артроз у наші дні? З кожним роком з’являються нові, інноваційні підходи, які дозволяють суттєво змінити прогноз для пацієнтів.
Стовбурові клітини
Одним із найперспективніших напрямків є застосування стовбурових клітин та регенеративних технологій. Стовбурові клітини здатні відновлювати пошкоджені тканини суглобів, стимулюючи їх регенерацію. Ці клітини можуть бути вилучені з крові або жирової тканини пацієнта, а потім введені в ділянку пошкодження, де вони починають ділитися, відновлюючи хрящ. Це дає шанс покращити структуру суглобового хряща, зменшити запалення.
Інноваційні хондропротектори
Препарати нового покоління беруть активну участь у відновленні хрящової тканини, запобігаючи її руйнуванню. На відміну від традиційних хондропротекторів, нові препарати мають покращену біодоступність, дозволяючи досягти кращих результатів при нижчих дозах.
Плазмотерапія
Прогресивні методи, зокрема PRP-терапія, використовують власну плазму пацієнта, збагачену тромбоцитами, для стимуляції регенерації тканин. Цей метод допомагає покращити кровообіг, прискорити відновлення ушкоджених суглобів. Клінічні дослідження демонструють, що PRP-терапія показала 80% позитивних результатів у пацієнтів із початковим та середнім ступенем артрозу.
Також перспективним напрямом є генотерапія, яка передбачає введення генетичного матеріалу в клітину з метою виправлення або заміни пошкоджених генів, що сприяє ефективнішому відновленню тканин.
Переваги інноваційних методів
Інноваційні варіанти лікування артрозу мають низку переваг. Вони спрямовані на усунення основної причини захворювання – ушкодження хрящової тканини. Це дозволяє досягти більш довгострокового ефекту, ніж при використанні традиційних методів, які зазвичай фокусуються на симптомах, а не на відновленні структури суглоба. Вилікувати артроз за допомогою цих методів можна, тому що вони стимулюють регенерацію тканин, уповільнюють або навіть зупиняють руйнування суглобів, значно скорочуючи необхідність хірургічного втручання, що є важливою перевагою для багатьох пацієнтів.
Ризики інноваційного лікування
Поряд із плюсами, інноваційні методи мають і свої ризики. Використання стовбурових клітин, генотерапія знаходяться на стадії активних досліджень, що означає, що їхня довгострокова ефективність, безпека ще не завжди доведені в широких клінічних дослідженнях. Це потребує ретельного підходу, контролю з боку фахівців. Крім того, вартість цих процедур часто є значним бар’єром більшості пацієнтів. Наприклад, PRP-терапія, хондропротектори нового покоління, генотерапія — це високовитратні процедури, доступні не всім.
Не варто забувати й про можливість побічних ефектів. Наприклад, застосування стовбурових клітин може викликати імунні реакції або запалення в місці введення, а генотерапія вимагає суворого контролю за безпекою, оскільки може спричинити непередбачувані наслідки на рівні генетичного матеріалу. Важливо пам’ятати, що, попри всі обіцянки, питання: як лікувати артроз з використанням інноваційних методів, має вирішуватися в тандемі з лікарем, який оцінить усі можливі ризики, переваги для конкретного пацієнта.
Хірургічне лікування артрозу: коли воно потрібне?
Сучасна медицина має у своєму розпорядженні широкий арсенал методів, що дозволяють ефективно боротися з артрозом. Однак у ряді випадків без хірургічного втручання обійтися неможливо. Коли захворювання переходить у пізню стадію, а консервативне лікування не дає результатів, оперативне втручання стає єдиним способом поліпшити якість життя пацієнта.
Артроскопія
Одним із найбезпечнішим оперативним варіантом вважається артроскопія — малотравматична процедура, при якій хірург за допомогою спеціального обладнання очищає суглоб від пошкоджених тканин, усуває запальні процеси. Це дозволяє знизити біль, уповільнити прогрес захворювання.
Заміна суглоба
Найбільш радикальним методом є ендопротезування суглобів – заміна зруйнованого суглоба на штучний імплант. Така операція показана при вираженій деформації суглоба, постійному болю, який неможливо усунути іншими способами. Сучасні ендопротези мають високу міцність, довгий термін служби, що робить цей метод одним з найефективніших при важких формах захворювання.
Альтернативна хірургія
Також застосовуються інші хірургічні методи, зокрема:
- остеотомію — виправлення осі кінцівки для рівномірного розподілу навантаження на суглоб;
- артродез — фіксація суглоба у певному положенні.
Вибір методу залежить від ступеня ураження, віку пацієнта, його фізичної активності. Для тих, хто шукає відповідь на запитання: як лікувати артроз суглобів, важливо розуміти, що хірургічне лікування — це не перший, але при необхідності життєво важливий захід, здатний відновити рухливість, позбавити болю.
Комплексний підхід до лікування артрозу: як вибрати оптимальне лікування?
Розуміння, що таке артроз і як його лікувати, криється у комплексному підході. Ефективна терапія повинна враховувати безліч факторів:
- стадію захворювання;
- індивідуальні особливості пацієнта;
- спосіб життя;
- супутні патології.
Створення індивідуалізованих планів лікування – один із сучасних стандартів терапії. Це дозволяє максимально ефективно застосовувати чинні методи: від медикаментозної терапії та фізіопроцедур до хірургічних втручань.
Персональний підхід
Важливо розуміти, що немає універсального способу, як вилікувати артроз — кожен випадок потребує індивідуального рішення. Поєднання методів лікування – ключ до стабільного довгострокового результату. Наприклад:
- медикаментозна терапія — може використовуватися для зняття больового синдрому;
- фізіотерапія — для відновлення рухової активності;
- хірургія — при вкрай занедбаних стадіях.
Такий комплексний підхід дозволяє не лише усунути симптоми, а й зупинити артроз на початкових етапах.
Не варто недооцінювати роль лікаря у доборі лікування. Тільки фахівець може грамотно оцінити стан пацієнта, діагностувати артроз, визначити, як проявляється артроз у разі, скласти адекватну схему терапії. Самолікування чи ігнорування симптомів часто призводить до погіршення стану, необхідності радикальнішого втручання.
Профілактика артрозу
На жаль, багато пацієнтів починають замислюватися, як лікувати артроз, тільки коли захворювання вже виявилося. Проте набагато ефективніше вжити заходів заздалегідь — на етапі профілактики. Артроз – хронічне захворювання, що вражає суглобовий хрящ, зупинити його розвиток легше, ніж лікувати запущені стадії.
Спочатку варто розібратися, чому виникає артроз. Основними факторами вважаються надмірні фізичні навантаження, малорухливий спосіб життя, надмірна вага, травми суглобів, вікові зміни, а також генетична схильність. Знаючи ці причини, можна сформувати грамотний план профілактики.
Ось ключові рекомендації, як зупинити артроз ще до його появи:
- контроль маси тіла – зниження навантаження на суглоби;
- регулярна помірна фізична активність – плавання, ходьба, йога;
- правильне харчування із достатнім вмістом вітамінів, мінералів;
- уникнення переохолодження суглобів;
- своєчасне лікування травм, запалень;
- профілактичне обстеження, що дозволяє виявити патологію на ранній стадії.
Рання діагностика відіграє вирішальну роль. Чим раніше людина дізнається, як проявляється артроз, тим більше шансів уникнути прогресування захворювання, зберегти рухливість.
Сучасний підхід до лікування артрозу у клініці Бохан
Якщо захворювання все ж таки далося взнаки, важливо звернутися до фахівців, які знають, як лікувати артроз максимально ефективно, мають великий позитивний досвід. Сучасна клініка Бохан пропонує комплексний персоналізований підхід до розв’язання цієї проблеми.
У медичному центрі використовуються як традиційні, так і передові методи лікування. Пацієнтам підбирається індивідуальний план, що враховує стадію захворювання, загальний стан організму, цілі терапії. Тут практикується системний підхід, що охоплює як усунення симптомів, так і відновлення суглобової функції.
Пацієнти також одержують відповіді на важливі питання: як вилікувати артроз, які заходи допоможуть уникнути прогресування хвороби. Постійне спостереження, своєчасні коригування плану лікування, професійний супровід роблять терапію результативнішою.
Клініка Бохан — це місце, де знають, як зупинити артроз ефективно та безпечно, пропонуючи пацієнтам не лише звільнення від болю, а й повноцінне повернення до активного життя.
-

Визначення причин: чому грижа хребта викликає біль у ногах та як це пов’язано з нервовими закінченнями
25 Березня, 2025Багато пацієнтів стикаються з несподіваним симптомом — біль в нозі при грижі хребта, навіть не підозрюючи, що причина криється зовсім не в кінцівці. На перший погляд, зв’язок між спиною та ногами може здатися неочевидним, проте анатомія та неврологія пояснюють цей феномен досить точно. Грижа міжхребцевого диска здатна чинити тиск на нервові коріння, що відходять від спинного мозку, що провокує больові відчуття, оніміння, слабкість у нижніх кінцівках. Розуміння цього механізму важливе для своєчасного розпізнавання симптомів, ефективного лікування. Розглянемо докладніше, як розвивається патологічний процес, чому оніміння ноги при грижі хребта — не самостійне захворювання, а наслідок порушень у хребті.
Анатомія хребта: складна система підтримки та провідності
Хребет — унікальна структура, що поєднує функції опори та захисту. Він складається з 32–33 хребців, які формують п’ять відділів: шийний, грудний, поперековий, крижовий, куприковий. Між хребцями розташовані міжхребцеві диски — еластичні структури, що виконують роль амортизації. Кожен диск складається з пульпозного і фіброзного кільця, яке утримує ядро всередині.
Центральним елементом хребетного стовпа є спинний мозок — найважливіша частина центральної нервової системи. Від нього відходять спинномозкові коріння — парні нерви, які передають сигнали від мозку до органів і назад. Саме ці нервові коріння опиняються під загрозою при розвитку грижі.
Порушення анатомічної цілісності міжхребцевого диска призводить до його зміщення, стискання нервових структур. Внаслідок цього порушується передача імпульсів, що проявляється болем, поколюванням, онімінням. Саме тому, як болить нога при грижі хребта, залежить від того, який саме нервовий корінець виявився защемленим.
Міжхребцева грижа: що це і як вона формується
Грижа міжхребцевого диска — патологічний стан, за якого відбувається випинання пульпозного ядра за межі фіброзного кільця. Як правило, процес починається з протрузії — початкового етапу деформації. При подальшому руйнуванні кільця відбувається розрив і вихід частини ядра, це вже повноцінна грижа.
Найбільш схильний до цього захворювання поперековий відділ хребта, оскільки він зазнає надмірних навантажень під час руху, підйому важких предметів.
Чому виникає грижа
Основними причинами виникнення міжхребцевої грижі є:
- вікові дегенеративні зміни;
- надмірні фізичні навантаження;
- травми спини;
- неправильна постава і малорухливий спосіб життя.
Коли грижа здавлює нервовий корінець, це призводить до порушення іннервації певних ділянок тіла. Саме так виникає оніміння ноги при грижі хребта, а також неприємні відчуття у вигляді печіння, поколювання або прострілів. Типова скарга пацієнтів — біль в нозі при грижі хребта, який може посилюватися під час ходьби, нахилів, сидіння або в нічний час.
Важливо пам’ятати, що те, як болить нога при грижі хребта, залежить від конкретного рівня ураження: наприклад, у разі стиснення корінця L5 біль іррадіює в зовнішню поверхню стегна й гомілки, а в разі ураження S1 — у задню поверхню ноги та п’яту.
Нервові закінчення під тиском: як грижа викликає біль
Міжхребцева грижа — не просто зміщення диска, а складний патологічний стан, що безпосередньо впливає на нервову систему. При руйнуванні фіброзного кільця і виході пульпозного ядра за його межі відбувається здавлювання корінців спинномозкових нервів. Цей стан має назву радикулопатії, супроводжується вираженими неврологічними симптомами. Саме тому біль в нозі при грижі хребта — часта скарга пацієнтів, навіть якщо в самій спині дискомфорт відчувається мінімально.
Характерні симптоми грижі хребта
Під тиском деформованого диска порушується передача нервових імпульсів, внаслідок чого людина може відчувати пекучий біль, простріли, оніміння, м’язову слабкість. Найтиповіший прояв ішіас (ішіалгія) — подразнення або компресія сідничного нерва. Цей стан супроводжується поширенням болю по всій задній поверхні стегна, гомілки.
Найчастіше пацієнти відзначають:
- оніміння ноги при грижі хребта;
- відчуття «повзання мурашок»;
- поколювання;
- зниження чутливості шкіри.
Ці симптоми виникають тому, що подразнений або здавлений нерв передає в мозок спотворені сигнали. Таким чином, біль, що виникає в ділянці хребта, відчувається в нозі — по ходу іннервації конкретного корінця.
Чому болить нога, а не спина: феномен відбитого болю
Багато пацієнтів дивуються: як болить нога при грижі хребта, якщо джерело проблеми — спина? Це пояснюється механізмом іррадіації болю. Нервові волокна, що відходять від спинного мозку, відповідають за певні ділянки тіла, так звані дерматоми. При ураженні конкретного корінця біль може «відбиватися» на зони, за які цей корінець відповідає.
Класичним прикладом є ураження попереково-крижового відділу хребта:
- Якщо здавлений нервовий корінець L5, біль поширюється зовнішнім боком стегна, гомілки, до великого пальця стопи.
- При ураженні корінця S1 біль захоплює задню частину стегна, гомілку і п’яту. У таких випадках пацієнти часто звертаються зі скаргою на біль в нозі при грижі хребта, не підозрюючи, що причина криється саме в хребті.
Іррадіація, яку не можна ігнорувати
Особливості іррадіації пояснюють і такі симптоми:
- слабкість у м’язах стопи;
- труднощі при підйомі сходами;
- оніміння ноги при грижі хребта.
Візуально може бути відсутнім набряк або травма в нозі, але неврологічне обстеження виявить ознаки компресії корінця в хребті.
Таким чином, як болить нога при грижі хребта — залежить від рівня, ступеня ураження. Іноді це тупий ниючий біль, в інших випадках — гострі простріли або відчуття «ударів струму». Точне визначення рівня ураження важливе для правильної діагностики, призначення ефективного лікування.
Діагностика: як визначити джерело болю
Коли пацієнт скаржиться на біль в нозі при грижі хребта, важливо провести ретельну діагностику, щоб підтвердити неврологічне походження симптомів, виключити інші можливі причини. Фахівці клініки Бохан застосовують:
- Неврологічний огляд, збір анамнезу. Лікар перевіряє рефлекси, чутливість шкіри, м’язовий тонус, оцінює рефлекси, м’язову силу, чутливість шкіри, виявляє симптоми натягу нервових корінців, визначає, якого нервового корінця може бути порушено.
- Магнітно-резонансна томографія (МРТ). Найінформативніший метод для оцінки стану міжхребцевих дисків, ступеня здавлення нервових корінців, локалізації грижі.
- Комп’ютерна томографія (КТ). Цей метод застосовується при підозрі на кісткові зміни хребта, щоб виключити інші патології, особливо якщо МРТ недоступна.
- Електроміографія (ЕМГ). Дозволяє оцінити провідність нервових сигналів, виявити порушення в роботі порушених нервів.
- Тести на рефлекси. Перевірка м’язових відповідей на стимуляцію допомагає визначити ступінь ураження нервової системи. Ці тести особливо важливі в разі підозри на хронічне здавлення, оніміння ноги при грижі хребта, коли необхідно оцінити глибину порушень.
Які захворювання можуть ховатися при болях у ногах
Важливо зазначити, що біль в нозі при грижі хребта може імітувати інші патології, зокрема:
- судинні: облітеруючий атеросклероз, варикоз;
- суглобові: артроз тазостегнового або колінного суглоба;
- міофасціальні: тригерні точки в м’язах.
Тільки комплексна діагностика в перевіреній клініці з використанням сучасної медичної апаратури дає змогу виключити ці стани, вибрати правильну тактику лікування.
Наслідки ігнорування грижі: від хронічного болю до порушень рухливості
Без своєчасного втручання міжхребцева грижа може призвести до серйозних ускладнень. Серед поширених проблем:
- Одним із найчастіших наслідків є хронічна радикулопатія — стійке подразнення або здавлення нервового корінця, що супроводжується постійним болем, онімінням ноги при грижі хребта, зниженням якості життя.
- Якщо компресія нерва зберігається тривалий час, можливий розвиток м’язової слабкості й атрофії. Поступово людина починає втрачати здатність нормально рухатися, порушується координація, змінюється хода. У важких випадках розвиваються парези — часткові порушення рухової функції кінцівки.
- Значне зниження чутливості може супроводжуватися відчуттям, як болить нога при грижі хребта — це може бути пекучий біль, електричні розряди, простріли або повна відсутність больової реакції під час дотику. Ці симптоми свідчать про глибоке ураження нервової тканини, що потребує комплексного лікування.
- Хронічний перебіг грижі без лікування збільшує ризик появи ускладнень з боку внутрішніх органів малого таза — порушень сечовипускання, дефекації, сексуальної дисфункції. Це відбувається при здавленні корінців у попереково-крижовому відділі.
Тому при появі перших ознак, особливо якщо присутні болі в нозі при грижі хребта, необхідно не відкладати звернення до фахівця. Рання діагностика, правильно підібране лікування допоможуть уникнути важких наслідків, відновити нормальне функціонування організму.
Як полегшити біль: комплексний підхід до лікування
Коли з’являється біль в нозі при грижі хребта, важливо розуміти, що усунення симптому — це лише частина терапії. Головна мета лікування — зняти тиск на здавлений спинномозковий корінець, який спричиняє біль, оніміння ноги при грижі хребта, слабкість, інші неврологічні прояви.
Комплексний підхід до лікування включає кілька напрямків:
- Медикаментозна терапія. Призначаються нестероїдні протизапальні препарати (НПЗП) для зменшення запалення, болю, міорелаксанти для зняття м’язового напруження, а також препарати, що поліпшують кровообіг, живлення нервових тканин.
- Фізіотерапія. Лазеротерапія, високочастотна магнітотерапія, електрофорез, ультразвук допомагають поліпшити мікроциркуляцію, прискорити відновлення тканин, зняти набряклість, що сприяє компресії нервових закінчень.
- ЛФК для спини. Правильно підібрані вправи зміцнюють глибокі м’язи спини, розвантажують хребет, сприяють стабілізації міжхребцевих дисків. Це особливо важливо для профілактики повторної появи болю в нозі при грижі хребта.
- Мануальна терапія, голкотерапія, м’які техніки остеопатії. Допомагають відновити біомеханіку хребта, зменшити здавлення дисків, поліпшити положення хребців. Однак важливо звертатися тільки до кваліфікованих фахівців з великим досвідом, щоб уникнути ускладнень.
Найважливішим моментом терапії є зниження тиску на корінець нерва — це дає змогу усунути саму причину болю, а не тільки його симптоми. Тільки в разі усунення компресії можна надовго позбутися дискомфорту, особливо якщо вас турбує оніміння ноги за грижі хребта або тягучі болі, які іррадіюють донизу кінцівкою.
Профілактика — ключ до здорового хребта і ніг
Запобігти появі грижі хребта набагато легше, ніж потім лікувати її наслідки. Особливо якщо людина вже стикалася з тим, як болить нога при грижі хребта, важливо приділяти увагу профілактиці. Ось кілька ключових рекомендацій:
- Зміцнення м’язового корсета. Регулярні заняття лікувальною гімнастикою, плаванням, пілатесом зміцнюють м’язи спини, живота, що підтримують хребетний стовп.
- Контроль маси тіла. Надмірна вага збільшує навантаження на поперековий відділ, прискорює дегенеративні зміни міжхребцевих дисків.
- Дотримання правильної постави. Підтримка анатомічно правильного положення тіла в сидячому, стоячому, лежачому станах знижує ризик перевантаження міжхребцевих структур.
- Гігієна рухів. Уникайте різких нахилів, поворотів, підіймайте вагу правильно — з випрямленою спиною, навантаженням на ноги. Це знижує ризик пошкодження дисків, виникнення грижі.
Також важливо регулярно проходити профілактичні огляди, за перших ознак дискомфорту, особливо в разі оніміння ноги в разі грижі хребта, одразу звертатися до лікаря. Здоров’я хребта — це інвестиція в активне повноцінне майбутнє. Правильний спосіб життя, профілактика, рання терапія допоможуть уникнути ускладнень, зберегти рухливість на довгі роки.
Куди звернутися в разі болю в ногах при грижі хребта
Для ефективного лікування грижі хребта необхідно звернутися до кваліфікованих фахівців, які мають відповідний досвід. Клініка Бохан — це сучасний медичний центр, що пропонує комплексні рішення для діагностики, лікування захворювань опорно-рухового апарату. Комплекс оснащений апаратурою останнього покоління, тут працюють досвідчені неврологи, ортопеди, вертебрологи, які проводять детальне обстеження, включно з МРТ, КТ, неврологічними тестами.
У клініці застосовуються передові методи лікування:
- медикаментозна терапія для зняття больового синдрому, запалення;
- інноваційні фізіотерапевтичні процедури, які покращують кровообіг, прискорюють відновлення тканин;
- індивідуально розроблений комплекс лікувальної гімнастики для зміцнення м’язового корсета, зниження навантаження на хребет;
- мануальна терапія, голкорефлексотерапія, спрямовані на усунення зміщення дисків, зменшення тиску на нервові корінці.
Крім того, в клініці Бохан пацієнтам дають чіткі рекомендації щодо профілактики, навчають правилам здорової рухової активності, зміцнення м’язового корсета, щоб біль у майбутньому не повертався. Позитивні відгуки пацієнтів підтверджують ефективність лікування, а доступні ціни, зручний сервіс роблять клініку Бохан ідеальним вибором для розв’язання проблеми. Записатися на консультацію, отримати кваліфіковану допомогу можна вже сьогодні в разі болю в нозі при грижі хребта, достатньо замовити приймання через офіційний сайт або за телефоном. Клініка Бохан допоможе повернути здоров’я вашому хребту, позбавить від неприємних симптомів!
-

Лікар-вертебролог: хто це та що він лікує?
27 Січня, 2025Здоров’я хребта — це основа нашого загального самопочуття. Проблеми з хребтом можуть впливати на різні аспекти життя, від фізичного комфорту до здатності виконувати щоденні завдання. Однак, незважаючи на важливість цього органу, багато людей не знають, який лікар спеціалізується на лікуванні хребта і пов’язаних з ним структур. У цій статті ми розглянемо, хто такий лікар-вертебролог, чим він займається і які захворювання він лікує.
Хто такий лікар-вертебролог?
Вертебрологія — це спеціалізована галузь медицини, яка зосереджена на діагностиці, лікуванні та профілактиці захворювань хребта і його структур. Лікар-вертебролог — це фахівець, який займається проблемами хребта, включаючи захворювання кісток, м’язів, суглобів, зв’язок і нервів, які пов’язані з хребтом.
Цей фахівець має глибокі знання в галузі анатомії, неврології, ортопедії та мануальної терапії. Він використовує ці знання для комплексного підходу до діагностики та лікування пацієнтів з різними патологіями хребта. Вертебрологи часто співпрацюють з іншими медичними спеціалістами, такими як неврологи, ортопеди, фізіотерапевти та хірурги, щоб забезпечити пацієнтам найбільш ефективне лікування.
Що лікує вертебролог?
Лікар-вертебролог спеціалізується на лікуванні різноманітних захворювань і розладів хребта. Давайте розглянемо деякі з них.
- Остеохондроз хребта
Остеохондроз — це дегенеративне захворювання, яке вражає міжхребцеві диски. З часом ці диски втрачають свою еластичність і здатність амортизувати навантаження на хребет. Це призводить до болю, обмеження рухливості та інших симптомів. Вертебролог може призначити комплексне лікування, яке включає медикаментозну терапію, фізіотерапію, масаж і, у деяких випадках, хірургічне втручання.
- Грижі міжхребцевих дисків
Міжхребцева грижа виникає, коли внутрішня частина міжхребцевого диска випинається або навіть прориває зовнішній шар диска. Це може тиснути на нервові корінці, викликаючи біль, оніміння або слабкість у кінцівках. Лікування грижі включає консервативні методи, такі як ліки, фізіотерапія і мануальна терапія. У важких випадках може знадобитися хірургічне втручання.
- Сколіоз та інші порушення постави
Сколіоз — це викривлення хребта, яке може розвиватися в дитинстві або підлітковому віці. Це захворювання може призводити до асиметрії тіла, болю в спині і, в деяких випадках, проблем з внутрішніми органами. Вертебролог оцінює ступінь сколіозу і розробляє план лікування, який може включати фізичні вправи, носіння корсетів, фізіотерапію і контроль росту у дітей.
- Радикуліт
Радикуліт — це запалення або подразнення нервових корінців, що виходять з хребта. Це може викликати інтенсивний біль, який іррадіює в кінцівки, оніміння і слабкість. Вертебролог використовує різні методи для зняття болю і запалення, включаючи медикаменти, фізіотерапію та ін’єкції.
- Спондильоз
Спондильоз — це захворювання, при якому відбувається зношування хребетних суглобів і утворення кісткових наростів. Ці нарости можуть здавлювати нервові корінці, викликаючи біль і дискомфорт. Вертебролог може призначити лікування, яке допоможе уповільнити прогресування спондильозу і полегшити симптоми.
- Травми хребта
Травми хребта можуть варіюватися від легких ушкоджень до серйозних переломів і вивихів. Вертебролог спеціалізується на діагностиці та лікуванні таких травм, забезпечуючи правильну реабілітацію пацієнта для відновлення функцій хребта і запобігання подальших ускладнень.
- Спондилоартроз
Спондилоартроз — це дегенеративне захворювання, яке вражає суглоби хребта. Це захворювання може викликати біль у спині, який посилюється під час руху. Вертебролог допомагає керувати симптомами і запобігати подальшому прогресуванню захворювання через індивідуально підібране лікування.
Як відбувається діагностика у вертебролога?
Перший візит до вертебролога зазвичай починається з детального збору анамнезу і фізичного огляду.
Лікар запитує про симптоми, їх тривалість, інтенсивність, а також про будь-які травми або попередні захворювання хребта.
Далі вертебролог може призначити додаткові обстеження для уточнення діагнозу. Це можуть бути:
– Рентгенографія: Використовується для оцінки стану кісткових структур хребта.
– Магнітно-резонансна томографія (МРТ): Дає можливість отримати докладні зображення м’яких тканин, таких як міжхребцеві диски, м’язи та нерви.
– Комп’ютерна томографія (КТ): Допомагає отримати більш детальну інформацію про кісткові структури хребта, ніж рентген.
– Електроміографія (ЕМГ): Використовується для оцінки функції нервів і м’язів, що може бути важливо при підозрі на компресію нервових корінців.
Лікувальні методи вертебролога
Лікування у вертебролога може включати різноманітні методи, залежно від конкретного діагнозу та стану пацієнта. Давайте розглянемо основні з них:
- Медикаментозна терапія
Лікар може призначити знеболювальні, протизапальні препарати або міорелаксанти для зменшення болю і зняття м’язових спазмів. У деяких випадках використовуються кортикостероїдні ін’єкції для зменшення запалення в області хребта.
- Фізіотерапія
Фізіотерапія є важливою частиною лікування при багатьох захворюваннях хребта. Вона включає в себе спеціальні вправи для зміцнення м’язів спини, покращення гнучкості і рухливості хребта, а також методи електротерапії, ультразвукової терапії та теплових процедур.
- Мануальна терапія
Мануальна терапія включає в себе різні техніки, такі як масаж, маніпуляції з хребтом і м’якими тканинами. Ці методи допомагають зняти м’язову напругу, покращити кровообіг і зменшити тиск на нервові корінці.
- Ортопедичні засоби
У деяких випадках лікар може порекомендувати носіння ортопедичних корсетів або інших засобів, які допоможуть підтримувати хребет у правильному положенні та зменшити навантаження на нього.
Статтю підготував лікар невролог-вертебролог з м. Запоріжжя Пірожков Максим Іванович
-

Защемлення сідничного нерва, симптоми та лікування
27 Січня, 2025Одна з найчастіших причин гострого болю в спині та нижніх кінцівках – це защемлення сідничного нерва. За різними джерелами від 3 до 40% людей хоч раз у житті стикаються з цією проблемою. Щоб візит до лікаря став продуктивнішим, розглянемо симптоми та лікування защемлення сідничного нерва. Коли пацієнти мають уявлення про хворобу, її причини та способи лікування, то більш чітко та послідовно викладають скарги. Відповідно, лікар має більше часу на огляд і на конкретні уточнюючі питання.
Що таке сідничний нерв?
Хребет людини складається з 33-34 хребців, які умовно згруповані у п’ять відділів: шийний, грудний, поперековий, крижовий та куприковий. Усередині хребта розташований спинний мозок – орган центральної нервової системи. Між кожними двома сусідніми хребцями з обох боків є отвори. Через них проходять нервові коріння, які пов’язують спинний мозок з усіма іншими нервами організму.

Сідничний нерв утворюється з двох поперекових і трьох крижових спинномозкових нервів (LIV, LV, SI-SIII). Це найбільший нерв у тілі людини: його товщина можна порівняти з вказівним пальцем. І найдовший: гілки сідничного нерва іннервують м’язи сідничної області та ноги, починаючи від стегна та закінчуючи пальцями на стопі. Завдяки цьому нервовому пучку ми можемо рухати ногою, відчувати, куди наступаємо, відчувати біль, якщо вдарилися коліном або натерли мозоль. Тобто вся інформація про стан шкіри, м’язів, кісток та суглобів ноги передається в мозок по гілочках сідничного нерва, і рухи забезпечуються ними ж. Залежно від рівня ураження нерва скарги пацієнта відрізняються. Завдання лікаря – з’ясувати, чому розвинулося затискання, щоб усунути її, а не просто полегшити симптоми.
Причини защемлення і запалення сідничного нерва
У перекладі з грецької “ішіас” це запалення сідничного нерва. Не будь-яке здавлення нерва супроводжується запаленням. Але для простоти розуміння ішіас та защемлення сідничного нерва умовно вважають рівнозначними термінами. Ішіас – це не хвороба, а синдром. Тобто, група симптомів, за якими ховаються різні патології.
Основні причини ішіасу
- Грижа міжхребцевого диска – виявляється у 90% випадків защемлення сідничного нерва. При цьому зворотна умова «є грижа, отже, буде защемлення» не вірно. Грижі бувають безсимптомними.
- Стеноз хребтового каналу, спондилоартроз – вікові зміни кісткової тканини та зв’язок. Отвори між хребцями зменшуються в діаметрі через кісткові нарости, і нервовим корінцям стає тісно, вони здавлюються.
- Пухлина – здавлює нерв своєю масою. Рідкісна, але небезпечна патологія.
- Спазм грушоподібного м’яза – сідничний нерв проходить усередині грушоподібного м’яза, тому при її напрузі здавлюється.
- Пошкодження нерва при внутрішньом’язових ін’єкціях – уколи можна робити тільки у верхній зовнішній квадрант сідниці, тому що нижче в глибині м’язів проходить сідничний нерв. Медичні працівники про це знають, а дилетанти – не факт.
- Пошкодження нерва при травмах переломах у ділянці тазостегнового суглоба, при протезуванні суглоба
- Інфекції (грип, малярія та ін.) – запалення відбувається за рахунок загальної дії інфекційних токсинів.
- Вагітність – збільшена матка у другому-третьому триместрі тисне на тазові м’язи, викликаючи їхній спазм. Перерозподіл центру тяжкості та зміщення поперекових хребців спричиняє утиски на рівні нервових корінців. В ділянці малого тазу нерв придавлює зростаюча голова плода. Усі ці причини поєднуються при вагітності.
Фактори ризику
Чинники, що підвищують ризик ішіасу:
- Вік 45-64 років. Хоча, за спостереженнями лікарів, середній вік молодшає, і вже в 30-40 ішіас теж не рідкість.
- Чоловіча стать. За статистикою чоловіки хворіють частіше за жінок.
- Зайва вага. Чим більше зайвих кілограмів навантаження на хребет, тим вищий ризик його деформації, появи гриж та здавлення нервів.
- Куріння, алкоголь. Токсини викликають кисневе голодування нервової тканини, як наслідок – запалення нерва.
- Цукровий діабет. Надлишок глюкози також призводить до запалення у нервових закінченнях.
- Надмірне фізичне навантаження, часті нахили, підйом важкого.
- Водіння. Має значення тривалість та рівень вібрації.
- Сидячий спосіб життя, тривалий стан стоячи.
Симптоми ішіасу
- Біль у спині, попереку або сідничній ділянці. Пацієнти описують біль як гострий, пекучий, стріляючий. Вона виникає раптово, поширюється в ногу нижче за коліно, аж до пальців стопи. Ураження найчастіше одностороннє. Біль посилюється при тривалому стоянні та зміні положення тіла, а також при чханні, кашлі та сміху. Рідше больовий синдром починається поступово з тягнучого, ниючого болю, який посилюється при фізичному навантаженні.
- Порушення рухливості у суглобі: повністю розігнути ногу неможливо, наче її «заклинило». Буває, що пацієнти кульгають.
- Оніміння, поколювання, неприємні відчуття у вигляді мурашок, холоду чи спеки.
- Зміна кольору шкіри порівняно зі здоровою ногою. Може бути блідість чи навпаки, почервоніння.
- Підвищення температури тіла та загальне нездужання, якщо причина ішіасу – інфекційне захворювання.
- Симптом Ласега чи симптом натягу – специфічний для ішіаса. Хворий лежить на спині, а лікар піднімає його розігнуту в коліні ногу. У здорової людини нога піднімається на 90 градусів. При защемленні сідничного нерва кут менший, т.к. біль не дозволяє рухатись вище.
Що робити при защемленні сідничного нерва?
Якщо нерв защемився раптово і біль сильний, людина звертається за допомогою якнайшвидше. Якщо ж симптоми наростають поступово або хворобливість не постійна, візит до клініки може довго відкладатися на потім. При цьому пацієнта все одно хвилює, як позбутися болю в сідничному нерві в домашніх умовах. Особливо якщо ішіас виник у жінки під час вагітності, коли способи лікування обмежені через потенційний ризик для плода. Найпростіше, що можна зробити для полегшення болю, – вибрати зручну позу. Тут немає універсального рішення. Кожен керується особистими відчуттями.
Як положення тіла впливає на больовий синдром:
- М’язи втомлюються перебувати в одній позі тривалий час, і тоді виникає спазм. При спазмі грушоподібного м’яза защемляється сідничний нерв. Відповідно, те становище, яке спричинило біль, треба змінити. Довго сиділи – встаньте та пройдіться, довго стояли – сядьте.
- Положення, обране для полегшення болю, також треба змінювати. Виберете два-три варіанти, у яких біль мінімальний, і чергуйте їх.
- Якщо ви змушені довго стояти, переносьте вагу тіла одну, то іншу ногу. Так м’язи тазу по черзі розвантажуються. По можливості робіть кроки. У русі м’язи втомлюються меньше.
- При довгій сидячій роботі вибирайте моменти встати, пройтися, потягнутися. Розминатись по п’ять хвилин за кожну годину.
- Для полегшення болю в положенні сидячи виберете високий стілець, під спину покладіть подушку, щоб спина була випрямлена, а колінах утворився прямий чи тупий кут.
- Положення лежачи та напівлежачи пацієнти вибирають найчастіше. Використовуйте додаткові подушки: під коліна та поперек, коли лежите на спині; між зігнутими колінами і під верхню руку, коли лежите на боці. Для таких випадків зручні «подушки для вагітних». Вони довгі, мають форму літери П або Р, тобто одночасно підтримують поперек, ноги та руки. При односторонньому ішіасі пацієнти зазначають, що легше лежати на здоровому боці.
- Зігрівання та масаж спільно з розслабляючим позиціями прибирають напругу м’язів. У разі спазму грушоподібного м’яза цього може бути достатньо для одужання.
- Іноді затискання припиняється без медичних втручань. Але якщо покращення не настає протягом одного-трьох днів, без візиту до лікаря не обійтися. Чим швидше буде проведено обстеження, тим більше шансів ефективного лікування.
Способи лікування защемлення сідничного нерва
При лікуванні ішіасу лікарі намагаються починати з консервативних методів, крім випадків коли операція – єдиний спосіб. Зазвичай, загострення ішіасу триває не більше шести тижнів. Якщо очікуваного покращення не настало, то вирішують питання про хірургічне лікування. Як вилікувати защемлення сідничного нерва консервативно:
- Записатися на консультацію до лікаря
- Використовувати ліки із групи нестероїдних протизапальних засобів (НПЗЗ). Конкретний препарат, дозування та тривалість прийому підбирає лікар після огляду. Згідно з дослідженнями, у ліків у таблетках така ж ефективність, як у уколах.
- Лікувальна фізкультура (ЛФК) з використанням розтяжок. Цей спосіб є найбільш безпечним для вагітних. Вправи повинні бути спрямовані на розтягнення м’язів, що оточують сідничний нерв, в першу чергу грушоподібного м’яза. Можна займатися самостійно після інструктажу лікаря ЛФК.
- Фізіотерапія. Магнітотерапія, лазеротерапія, ударно-хвильова терапія.
- Плавання. Також допомагає м’яко зняти навантаження та розтягнути м’язи.
- Масаж лікувальний та мануальна терапія.Розслаблює, допомагає зняти біль.
- Ін’єкції. Епідуральні ін’єкції кортикостероїдів та місцевих анестетиків.
Як вилікувати защемлення сідничного нерва хірургічних шляхом:
- Мінімально-інвазивна операція. Малотравматичні втручання, в ході якого усувають фактори, що безпосередньо здавлюють сідничний нерв. Наприклад, розтинають міжхребцеві зв’язки, зрощують сусідні хребці, видаляють міжхребцеві диски, замінюють їх на штучні. Зменшити кількість та площу розрізів допомагає використання ендоскопічних інструментів.
- Лазерна хірургія. Також є малотравматичною операцією. Дозволяє видалити кісткові шпори, тобто розростання кісток, через які звужується хребетний канал та міжхребцеві отвори. Лазером повністю або частково видаляють міжхребцеві диски (нуклеопластика).
- Нейрохірургічні операції з традиційним широким доступом. Через розріз на спині проводиться необхідна операція: видалення та заміна дисків (дискектомія), розсічення зв’язок, видалення остистих відростків і дужок хребця (ламінектомія), зрощення хребців (спондилодез).
-

Біль у грудному відділі хребта
27 Січня, 2025Біль у грудному відділі хребта ззаду – найчастіший симптом патології хребетного стовпа. Але вона також може сигналізувати про захворювання внутрішніх органів. Тому при появі болю потрібна консультація лікаря та детальне обстеження для виявлення точної причини симптому.
Види болю
Біль у грудному відділі спини по локалізації джерела буває:
- Локальна. З’являється безпосередньо у місці пошкоджених тканин: м’язів, кісток
- Відбита. Біль характерний для патології внутрішніх органів і відчувається у тій частині тіла, яка іннервується тим же спинномозковим корінцем, що й пошкоджений орган
- Проекційна. Виникає при пошкодженні нервових волокон та відчувається
або локально, в одному місці, або поширюється на великі зони
Біль у спині за характером буває ниючий, що тягне, прострілює або тупий.
Він може виникати під час нахилу, повороту тулуба, при підйомі ваги,
при довгому лежанні та у стані спокою. Його характерні особливості прямо
залежать від причини, тому на консультації лікаря важливо максимально детально
описати відчуття та час виникнення болісності.Причини
Відповісти однозначно питанням, чому болить грудний відділ хребта в жінок і чоловіків, неможливо. Існує більше сотні клінічно доведених причин, які можуть спричинити біль у цьому відділі, які поділяються на дві групи: вертеброгенні та невертеброгенні.
До вертеброгенних причин відносять:
- Дегенеративна хвороба хребта, більш відома під застарілим терміном остеохондроз. У грудному відділі хребта цей стан розвивається найрідше. Патологія зазвичай прогресує повільно, поступово з’являються дегенеративно-дистрофічні зміни у хребцях та міжхребцевих дисках. З’являються кісткові розростання – остеофіти, зв’язки, що стискають, нервові коріння і обмежують рухливість хребетного стовпа.
- Міжхребцеву грижу. Формується при прогресуванні остеохондрозу, після травми, надмірних фізичних навантажень та підйому тяжкості. Збільшене грижове випинання здавлює зв’язки хребта, нервові коріння, що призводить до сильного болю та спазму навколохребцевих м’язів.
- Спінальний стеноз. Звуження каналу, в якому локалізується спинний мозок і відходять від нього нервові коріння. Найчастіше викликаний міжхребцевою грижею.
- Анкілозуючий спондилоартрит. Аутоімунне запалення суглобів між дужками хребців. Виявляється болем та обмеженням рухів у хребті
- Викривлення хребта. Біль у грудному відділі може бути викликаний сколіозом чи гіперкіфозом. Зазвичай вона виникає при тривалому знаходженні у статичній позі
- Переломи хребців. Виникають внаслідок падіння чи удару. Біль постійний, посилюється при глибокому вдиху та нахилі тулуба
- Спондилолістез. Це зміщення одного хребця вперед або взад щодо інших. Виникає внаслідок вроджених аномалій, травм
- Остеопороз. Це зниження щільності кісткової тканини, яке пов’язане з високим ризиком переломів хребців від незначної дії
- Функціональні порушення біомеханіки хребетного стовпа, що виникають вдруге на тлі погано розвиненого м’язового корсету
Невертеброгенні причини болю включають:
Міофасціальний больовий синдром. Це неврологічне порушення, пов’язане з формуванням у скелетних м’язах болючих ділянок через спазм (тригерні точки).
Психогенний біль. Це, як правило, хронічні болі, при яких не виходить виявити джерело болю. Стан пов’язаний із високим рівнем тривожності та депресії у пацієнтів
Відбиті болі при патології внутрішніх органів, що потребує ретельного дообстеженняКоли потрібна термінова медична допомога?
Болісні відчуття у грудному відділі хребта — це вже привід звернення до лікаря. Звернутися до лікаря екстрено необхідно у таких випадках:
- Біль у грудях спочатку сильний, різкий і нестерпний. Хворий не може рухатися, оскільки будь-яка активність супроводжується посиленням болю.
- Сильний оперізуючий біль, що посилюється при вдиху та русі тулуба, може бути симптомом панкреатиту.
- Різкий біль ліворуч, що віддає в руку та лопатку, – частий симптом стенокардії або інфаркту міокарда.
Діагностика
Так як біль у грудному відділі хребта може виникати з різних причин, для встановлення діагонзу застосовується комплексна діагностика. На першій консультації лікар:
- Уточнює характер, тривалість, локалізацію та особливості виникнення хворобливих відчуттів. Запитує про перенесені травми, захворювання та операції. Уточнює вид діяльності та запитує про заняття спортом
- Оцінює наявність візуально помітних пошкоджень, деформацій. Лікар оглядає шкірні покриви на спині, оцінює ходу, асиметричність лопаток, кривизну хребетного стовпа та рухливість хребта.
- Пальпує грудну клітину та хребет. Важливими є такі ознаки як посилення болю, набряк м’яких тканин, спазм м’язів.
- Спрямовує на подальшу діагностику до фахівця потрібного профілю. Для детальної оцінки стану хребетного стовпа, грудної клітки та внутрішніх органів потрібно більш детальне обстеження
При болісності у грудному відділі хребта для уточнення діагнозу профільні спеціалісти можуть використовувати інструментальні методи діагностики:
- Рентген;
- КТ, МРТ. МРТ найкраще візуалізує не лише кісткові структури, а й м’які тканини хребетного стовпа.
- Електрокардіографію. Дослідження оцінює роботу серця, його ритм та скорочувальну здатність.
- Езофагогастродуоденоскопію. Це ендоскопічне дослідження, суть якого полягає у введенні до шлунково-кишкового тракту гнучкого зонда, оснащеного камерою. Лікар-ендоскопіст оцінює стан слизової оболонки стравоходу, шлунка та початкових відділів дванадцятипалої кишки.
- Лабораторні методи дослідження можуть застосовуватися для більш детальної інформації та уточнення діагнозу. Приклади деяких із них: загальний та біохімічний аналіз крові, загальний аналіз сечі, С-реактивний білок – важливий індикатор запалення, тропоніни Т і I – маркери інфаркту міокарда.
До якого лікаря звернутися
Лікуванням болю у грудній клітині, залежно від причини, займаються лікарі різних спеціальностей: невролог, травматолог-ортопед, кардіолог, гастроентеролог, хірург. Болі, спричинені дегенеративно-дистрофічними змінами у хребті, лікують у клініці Бохан.
Лікування
Якщо болить у грудному відділі хребта, чим лікувати залежить від причини. Після виключення патології внутрішніх органів, онкології та підтвердження під час обстеження дегенеративного захворювання лікар складає індивідуальний план терапії кожного пацієнта. Лікування спрямовується на:
– усунення причини хворобливих відчуттів;
– усунення болю, поліпшення самопочуття пацієнта;
– профілактику рецидиву та ускладнень;Лікування болю у грудному відділі хребта, пов’язаного з проблемами опорно-рухового апарату, починається з корекції способу життя пацієнта. Для полегшення самопочуття та профілактики повторного нападу болю необхідно:
- Дотримуватися безпечної біомеханіки рухів. Забезпечити ергономіку робочого місця: придбати зручні стіл та крісло, монітор комп’ютера розташувати на рівні очей або трохи вище, а відстань до нього не повинно бути менше 50-70 см;
- не перебувати довго в незручному статичному положенні;
- вибирати ортопедичні матрац та подушку, рекомендовані лікарем;
- регулярно займатися фізичною активністю
Для лікування болю у грудному відділі хребта, спричиненого дегенеративними змінами, використовують комплекс різних методів:
- Прийом медикаментів. Вид лікарського препарату, дозування, кратність та тривалість прийому встановлює лікар залежно від конкретного випадку
- Кінезіотейпування. Це використання спеціальних тейпів – липких стрічок, які фіксують на шкірі у певній послідовності та локалізації. Тейпи знижують навантаження з ураженої ділянки спини, завдяки чому спазмовані м’язи розслаблюються, а біль стихає.
- Лікувальний масаж. Масажист обирає оптимальну глибину на м’язи спини кожному за пацієнта. Масаж призначається після стихання гострого болю та запалення для розслаблення спазмованих м’язів, підвищення рухливості хребта, покращення циркуляції крові у м’яких тканинах.
- Фізіотерапія. Лазеро, магінто, ударнохвильова теарапія будуть ефективними для зменшення болю та стимуляції регенерації уражених тканин.
- Голкорефлексотерапія. Це метод лікування традиційної китайської медицини, що полягає в стимуляції певних точок на тілі стерильными тонкими голками. Це дозволяє зняти біль, розслабити м’язи.
- Лікувальна фізкультура. Заняття ЛФК дозволені за умови відсутності гострого болю після основного лікування. Фахівець з лікувальної фізкультури складає індивідуальну програму занять з огляду на діагноз та вік пацієнта. Лікар підбирає оптимальне навантаження, детально розповідає про кожну вправу, показує техніку їхнього правильного виконання.
-

Вправи при розриві меніска колінного суглоба
26 Січня, 2025Однією з найпоширеніших травм колінного суглоба є травма меніска.
Меніск – це хрящова прокладка, що розташовується в колінному суглобі між стегнової і великою гомілкової кістками. Завдяки меніску збільшується площа дотику кісток, це сприяє стабілізації колінного суглоба, що має велике значення під час ходьби.

Всього в колінному суглобі знаходиться два меніски – внутрішній та зовнішній. Ці меніски з’єднані один з одним через зв’язку, а внутрішній меніск, у свою чергу, з’єднаний з кісткою. Тому у разі травмування кістки коліна, пошкодження зовнішнього меніска трапляються набагато рідше, ніж травми внутрішнього меніска.
Травмувати меніск не складно, тому пошкодження меніска коліна трапляються дуже часто. Спортсмени-професіонали (фігуристи, легкоатлети, артисти балету та ін.) більше за інших схильні до пошкоджень менісків. У звичайних людей, у житті яких присутні фізичні навантаження та значна фізична діяльність, також часто виникають випадки ушкодження менісків.
Найчастіше спостерігають такі різновиди травм менісків:
– стискання меніска колінними хрящами;
– меніск відривається від місця прикріплення, або частина меніска, що відірвався, з легкістю рухається в суглобовій порожнині;
– меніск та зв’язки не повністю розірвані.Причини травм меніска
Травмам меніска сприяють:
– падіння людини або удар коліном про щось тверде;
– занадто швидке розгинання кінцівки;
– незграбні рухи при заняттях спортивною діяльністю (стрибки, лижний біг, катання на ковзанах і т.д.), а також при затискання і підвороті ноги;
– неміцні суглобові зв’язки від природи;
– перенесені чи поточні захворювання (артрит, подагра, артроз колінного суглоба);
– надмірна напруга м’язів.Тому, за вищевказаних причин, пошкодити меніск можливо у будь-якому віці незалежно від статі. У момент пошкодження меніска відбувається несподіване різке клацання.
Ознаки пошкодження меніска
Ознаки пошкодження меніска можуть бути такими:
– відчувається біль у районі меніска при спробі розпочати рух ногою;
– рухи ноги недостатньо повні (нога не розгинається повністю, немає можливості глибоко сісти, тощо);
– коліно блокується;
– кульгаюча хода;
– збільшується м’язова слабкість та подібні ознаки.У разі появи характерних рис травмування меніска, слід негайно звернутися до лікаря, оскільки пошкодження, що існують тривалий час, можуть призвести до деформації хряща в суглобі, розвитку артрозу, запалення синовіальної рідини. Для якнайшвидшого відновлення лікарі та реабілітологи дуже часто призначають пацієнтам вправи при розриві меніска колінного суглоба.
Чому необхідна ЛФК при розриві меніска колінного суглоба
Чому (після операції) необхідно розпочинати відновлювальні процедури через три тижні? У разі, якщо проводиться хірургічна операція, то вже за два місяці необхідно починати робити вправи для відновлення.
Завдання лікувальної фізкультури після консервативного лікування травми меніска:
– поновлення працездатності;
– коригування функціональних перетворень;
– ліквідація спазмів;
– перешкода руйнуванню тканин суглобів;
– усунення больового синдрому.У процесі відбувається підвищення тонусу м’язів, відновлюються рухові функції, нормалізується кровообіг.
Внаслідок травмування меніск припиняє нормальне функціонування, при цьому кінцівка стає неактивною через малу рухливість колінного суглоба.
Лікувальна гімнастика при пошкодженні меніска колінного суглоба сприяє прискореному відновленню та швидкому загоєнню колінного суглоба.
При систематичних заняттях ЛФК у пацієнта буде помічено максимально швидке повне відновлення фізіологічних можливостей.
Коректно сформована програма ЛФК прискорить процес реабілітації, зв’язки колінного суглоба набудуть колишню еластичність, коліно знову стане гнучким та зникнуть дегенеративні процеси.
Методика зміцнення коліна
Відновлювальні процедури при травмі меніска поділяються на три етапи:
– післяопераційний або посттравматичний етап (перші 3 тижні);
– початковий реабілітаційний етап (з 3 до 6 тижня);
– пізній реабілітаційний етап (з 6 по 8 тиждень).ЛФК при пошкодженні меніска складається із сукупності спрощених вправ. Дані вправи сприяють зростанню сили м’язів, розташованих у передній частині стегна (у чотириголовому м’язі), задній частині стегна (у підколінному м’язі) та гомілки (в литковому м’язі).
Дані групи м’язів виконують функції роботи ніг і фіксують колінний суглоб у правильному положенні. Позитивний процес відновлення, зміцнення та зростання м’язів нижньої кінцівки запобігає утворенню нових травм та сприяє якнайшвидшому загоєнню меніска.
Пацієнтам необхідно починати займатися лікувальною фізкультурою через три дні після травмування. Обов’язковою є консультація лікаря для з’ясування наявності протипоказань.
Рекомендації при травмі меніска
Перед тренуванням за 5-10 хвилин необхідно розпочати ходьбу з метою розігріву м’язів. Переважно застосовувати для цього бігову доріжку. Приступати до ходьби треба повільно, у спокійному темпі, тримаючись за поручні на тренажері обома руками. Якщо ходьба не завдає незручності, і біль при цьому не виникає, необхідно починати збільшувати швидкість на тренажері.
Закінчивши ходьбу, обов’язково потрібно приступити до вправ на розтяжку.
Особливу увагу слід приділяти присутності больових відчуттів під час виконання вправ. За наявності больового синдрому необхідно відразу припинити заняття і негайно повідомити лікаря або реабілітолога про біль.
Під час вправ обов’язково потрібно звертати увагу на біль, що з’являється. За наявності больового синдрому необхідно відразу зупинити тренування та звернутися до лікаря чи реабілітолога.
Закінчивши вправи, пацієнт спостерігає позитивні моменти:
– зниження набряклості та болю в коліні;
– відновлюється амплітуда рухів у колінному суглобі до 90 градусів;
– з’являється можливість не використовувати милиці, ходунки, тростину тощо;
– м’язи в нижніх кінцівках набувають сили.Після травмування меніска колінного суглоба близько трьох перших тижнів лікувальна фізкультура повинна включати нескладні, дуже делікатні і стримані рухи ногою.
Ізометричні та динамічні вправи
Ізометричні та динамічні вправи:
- Початкова позиція – в упорі лежачи. Хід виконання – проводиться згинання травмованої кінцівки в коліні до рівня грудей, потім утримується в положенні приблизно на 10 секунд і повертається у вихідне положення.
- Початкова позиція – пацієнт лежить на животі, руки вздовж тіла. Хід виконання – підняття нижньої кінцівки з фіксуванням на 20 секунд та переміщенням у початкове положення.
- Вихідна позиція – пацієнт лежить на боці, спершись на зігнуту в лікті руку, ноги лежить на поверхні підлоги одна одній. Хід виконання – підняти таз разом з ногами та повернути у вихідне положення.
- Вихідна позиція – пацієнт лежить на боці, рука зігнута у лікті, при цьому підпираючи голову. Хід виконання – підняти пряму ногу нагору і повернути в початкове положення.
- Вихідна позиція – пацієнт лежить на спині, ноги зігнуті в колінах під 45 °, скрестивши руки на грудях. Хід виконання – підняти таз нагору, затриматися в цьому положенні на 20 секунд.
Якщо виникла ситуація, коли абсолютно заборонено рух колінного суглоба після травми, то рекомендується активно виконувати вправи ізометричної гімнастики.
Подаємо наступні ізометричні вправи для коліна після операції на меніск (кількість повторень – 5:
- Застиглий суглоб. Початкова позиція – пацієнт лежить на спині, випрямивши травмовану ногу. Хід виконання – виробляється напруга у квадрицепсі близько 30 секунд.
- Пожвавлення суглоба. Початкова позиція – пацієнт лежить на спині, поклавши валик під травмований суглоб. Хід виконання – відривати від підлоги п’яту та випрямляти ногу в коліні, утримуючи в такому положенні близько 20 секунд.
- Маятник. Вихідна позиція – пацієнт сидить на ліжку, звісивши ноги таким чином, щоб вони не торкалися статі. Хід виконання – проводиться випрямлення ноги зі скороченням квадрицепса, нога утримується близько 20 секунд, потім розслаблення на 5 секунд.
- Стиснення стільця. Вихідна позиція – пацієнт сидить на стільці, упираючись п’ятами в ніжки стільця. Хід виконання – придавити п’ятами ніжки, із зусиллям згинаючи ноги, утримуючи у такому положенні протягом 20 секунд.
При виникненні болючих відчуттів та дискомфортному стані повторювати дані вправи необхідно, зменшуючи кількість зазначених разів.
Рекомендації та корисні поради фахівців
Повернути нормальне функціонування травмованої кінцівки після проведення операції або при пошкодженні коліна можливо за допомогою вправ з використанням збільшення відхилення згинання та розгинання колінного суглоба, збільшення тонусу м’язів та зміцнення зв’язок суглоба.
Для виключення можливих ускладнень рекомендується проводити активне відновлення колінного суглоба тільки після консультування з лікарем. Це дуже важливо!
На початковому етапі слід застосовувати пасивні методики реабілітації (наприклад, Кінетек, Оксицикл).
Дуже важливе значення при хірургічному лікуванні має хороший руховий режим та заняття лікувальною фізкультурою на постійній основі. Колінним суглобам дуже важливий рух, і значну частку при заняттях лікувальною фізкультурою повинні становити вправи на зміцнення м’язів ніг і виконання рухів суглобів, що періодично повторюються. Можливе виконання таких нескладних вправ, які легко здійснити навіть удома:– прогулянки;
– плавання;
– підняття прямої ноги кілька разів поспіль у положенні лежачи;
– згинання та розгинання колінного суглоба;
– підняття на шкарпетки;
– вправи з інструктором та на циклічних тренажерах.Виконуючи такі вправи, важливо не допускати значних осьових навантажень на кінцівку, виключати біг, стрибки, не піднімати важких предметів, стежити за координацією.
-

Що робити, якщо болять коліна
26 Січня, 2025З болем у колінних суглобах стикаються чоловіки та жінки різного віку і навіть діти. Вона може поєднуватися з іншими симптомами і бути обумовлена патологією суглоба або навколосуглобових тканин. Іноді біль є ознакою серйозного захворювання. Тому з появою симптому необхідно записатися на консультацію до фахівця. Лікарі клініки Бохан проводять комплексну діагностику, щоб виявити причину, чому болять коліна при згинанні та розгинанні, а також призначають індивідуальний план терапії та реабілітації.
Колінний суглоб є складним шарніром, що зазнає великого навантаження і дозволяє нозі згинатися і розгинатися. Коліно має складну будову, щоб розібратися у причинах болю у суглобі, необхідно знати його структурні елементи.

Практично будь-яка з цих структур колінного суглоба при патології може спричинити біль та інші симптоми.
Колінний суглоб утворений стегнової і великогомілкової кістками, а також надколінком. Суглобові поверхні кісток вкриті хрящем, а в порожнині коліна розташовані два меніски. Порожнина суглоба вистелена синовіальною оболонкою, що продукує мастило, що забезпечує плавність рухів. Оболонка формує завороти та сумки – невеликі порожнини з рідиною, які збільшують об’єм суглоба та є місцем скупчення гною та крові при патологічних станах. Коліно укріплено зв’язками, що з’єднують кістки один з одним. Також важливо згадати сухожилля чотириголового м’яза стегна, яке прикріплюється до надколінка і переходить у зв’язку, з’єднуючи його з великогомілкової кісткою.
Види болю в колінах
За тривалістю біль у колінах ділиться на три типи:
- Гострий, тривалістю до 4 тижнів. Часто виникає на тлі гострої травми. Відрізняється різким початком та яскраво вираженим болем, який вщухає у міру загоєння тканин
- Підгострий, від 4 до 12 тижнів. Зазвичай пов’язана із надмірним навантаженням на суглоб, наростає поступово і, як правило, виражена не яскраво
- Хронічний, триває понад 12 тижнів. Зазвичай є наслідком недолікованої причини гострого болю. При хронічному болю чергуються два періоди: загострення та ремісія. У першому періоді симптоми яскраво виражені та приносять значний дискомфорт у повсякденне життя хворого, а в другому – явні прояви відсутні, виникає уявне одужання.
Причини болю в колінах
Єдиної причини болю в колінах у жінок та чоловіків не існує. Симптом виникає при різних захворюваннях та патологічних синдромах. Нижче ми опишемо найпоширеніші причини болю в колінних суглобах та інших супутніх симптомів.
1. Травми. Болючі відчуття виникають на тлі гострої травми, що призводить до пошкодження структурних елементів суглоба. Найчастіше виникають такі травми:
– розрив зв’язок коліна;
– перелом надколінка;
– внутрішньосуглобовий перелом;
– розрив або надрив меніска;
– розрив сухожилку надколінника;
– вивих або підвивих надколінника;
– вивих колінного суглоба — великогомілкової та стегнової кісток;
– перелом головки або шийки малогомілкової кістки;2. Надмірні навантаження на суглоб.
– Остеоартрит – витончення та руйнування суглобового хряща.
– Запалення апофіза горбистості великогомілкової кістки – місця кріплення власної зв’язки надколінника. Це хвороба Осгуда-Шлаттера.
– Тендиніт – запалення – сухожилля чотириголового м’яза та зв’язки надколінка. Так зване «коліно стрибуна».3. Порушення обміну речовин. Через порушення обміну речовин розвивається кристалічна артропатія – відкладення у суглобі кристалів пірофосфату кальцію. Така патологія називається псевдоподагрою.
4. Інфекційний артрит. Виникає при попаданні в порожнину патогенного суглоба збудника.
5. Системні аутоімунні захворювання. Ревматоїдний артрит, системний червоний вовчак – хвороби пов’язані з виробленням організмом антитіл проти своїх клітин.
6. Бурсит. Запалення синовіальної сумки. Стан часто розвивається після травм суглоба або артриту, особливо інфекційного.
7. Синовіт. Запалення синовіальної оболонки суглоба.
8. Міофасціальні больові синдроми. Це велика група м’язово-скелетних болів, які виникають у м’яких тканинах, що оточують колінний суглоб. Їх головною ознакою є стійке ниюче ущільнення в м’язових волокнах і наявність точки, при натисканні на яку, болючість посилюється і поширюється на сусідні ділянки. У деяких випадках виникають судоми.
9. Пателофеморальний больовой синдром. Це назва, що поєднує болючість, яка виникає між колінною чашкою і стегнової кісткою. Такий симптом часто зустрічається у професійних спортсменів, людей похилого віку та молодих з деформацією колінної чашки.Імовірність появи болю в правому, лівому або обох колінних суглобах підвищується при:
- Ожиріння. Зайва вага створює додаткове навантаження на суглоби. Навіть звичайна ходьба та перебування у вертикальному положенні навантажує коліна, внаслідок чого поступово руйнуються їхні хрящові структури.
- Слабкості м’язів нижньої кінцівки внаслідок їх нетренованості. Достатня сила м’язів забезпечує стабілізацію та захист суглобів, а їхня розтяжність дозволяє виконувати рухи в максимально можливій амплітуді.
- Професійні заняття спортом. Деякі види спорту передбачають велике навантаження на коліна, а також супроводжуються ризиком травмування
- Стоячої роботи. Такий вид діяльності передбачає постійне навантаження на колінні суглоби. Найчастіше із проблемою стикаються: хірурги, продавці-консультанти, кухарі, працівники виробництва
- Перенесена раніше травма. Досить часто нова мікротравма навіть ускладнює отримане раніше пошкодження, внаслідок чого болісність не просто повертається, але й посилюється.
- Перенесеної операції на колінному суглобі. Хірургічне втручання – це потенційний фактор ризику травмування. Часто спортсмени, які пошкодили коліно, пройшли хірургічне лікування та курс реабілітації, після повернення до спорту знову травмуються. Це пов’язано з погіршенням функціонального стану коліна та схильністю до нової травми. Прооперований колінний суглоб не завжди справляється зі звичайними фізичними навантаженнями.
До якого лікаря звернутися?
Біль у коліні під час випрямлення ноги або її згинання – це привід записатися на прийом до травматолога-ортопеда. Лікарі клініки Бохан застосовують комплексне обстеження для виявлення точної причини патологічного симптому. Фахівці складають індивідуальний план лікування для кожного пацієнта з огляду на основний діагноз та поточний стан коліна.
Діагностика
Сильний біль у коліні при згинанні та ходьбі, а особливо у спокої — це показання для звернення до травматолога-ортопеда. На першому прийомі лікар проводить:
- Опитування. Фахівець уточнює скарги, особливості та час їх виникнення. Лікар обов’язково запитує пацієнта про перенесені травми, захворювання та операції
- Огляд. Оцінює візуальний стан колінних суглобів та шкірних покривів: наявність ушкоджень, деформації, почервоніння, набряку. Лікар оцінює ходу пацієнта, чи не спирається він більше на одну ногу, чи немає накульгування
- Пальпація. Лікар пальпує коліна на наявність ущільнень, порушень цілісності, виявляє ділянки хворобливості. Лікар оцінює амплітуду активних та пасивних рухів у суглобах, під час яких можлива поява крепітації – хрускоту. Також проводить спеціальні діагностичні тести
- Лабораторні аналізи можуть призначити при підозрі на інфекційне запалення суглоба, аутоімунні та системні захворювання. Найчастіше це:
– загальний аналіз крові;
– біохімічний аналіз крові;
– С-реактивний білок;
– ревматоїдний фактор;
– рівень сечової кислоти у сироватці крові;5. Інструментальні методи діагностики дозволяють візуалізувати м’які та тверді структури колінного суглоба та навколишніх ділянок. Зазвичай використовують:
– Рентгенографію. Це найдоступніший і найінформативніший метод обстеження. Рентгенологічний знімок дає можливість виявити перелом, вивих та інші патології кісток колінного суглоба.
– Ультразвукове дослідження. УЗД колінного суглоба часто використовується для виявлення надлишку рідини в колінному суглобі. Також дозволяє оцінити стан м’яких тканин коліна: менісків, зв’язок, сухожиль
– Магнітно-резонансну томографію. Найінформативніше дослідження при болях у коліні, тому є кращим методом діагностики. МРТ дозволяє виявити патологічні зміни практично всіх структур суглоба, що не візуалізуються на рентгенологічному знімку
– Комп’ютерну томографію. Застосовують, якщо потрібно отримати більший обсяг інформації, ніж надає рентгенографія, та за наявності протипоказань до МРТЗа медичними показаннями пацієнту може бути призначений артроцентез – пункція колінного суглоба. Процедура передбачає прокол суглоба пункційною голкою та взяття його вмісту для подальшого дослідження. Також може знадобитися артроскопія – дослідження порожнини суглоба спеціальним гнучким зондом. Метод застосовують і з лікувальною метою – для лікування деяких внутрішньосуглобових ушкоджень. У клініці Бохан не проводять хірургічних маніпуляцій. Пацієнтів, яким потрібні ці методи, направляють до хірургічного стаціонару.
Лікування
Після діагностики та виявлення причин лікар розповість, як лікуватися, якщо болить коліно всередині. Залежно від клінічного випадку та давності захворювання використовують різні види терапії:
- симптоматичну – купує клінічні симптоми, покращує самопочуття пацієнта, підвищує рухливість колінного суглоба;
- етіологічну – усуває причину появи болю;
- профілактичну – запобігає рецидиву хвороби і новий напад болю;
Найчастіше лікування хворобливих відчуттів у коліні проводять консервативним шляхом. Воно спрямоване на основне захворювання та зняття симптомів. При гострому болю пацієнту рекомендують знизити фізичну активність: на якийсь час утриматися від бігу, стрибків. Як симптоматична терапія для усунення болю та набряку можуть призначити аналгетики, наприклад, нестероїдні протизапальні засоби (НПЗЗ). Також може бути ефективне прикладання льоду до передньої поверхні коліна – це знімає біль та набряк та особливо ефективно при травмах.
Після зняття гострого болю пацієнту рекомендуються вправи, які підбирає та контролює спочатку інструктор ЛФК. Для розвантаження колінного суглоба може бути рекомендовано накладення кінезіотейпів – спеціальних клейких стрічок, а також підбір ортопедичних устілок. Вони сприяють стабілізації коліна та правильному розподілу навантаження на ноги при ходьбі.
При ряді захворювань, одним із яких є остеоартрит, можуть застосовуватися внутрішньосуглобові ін’єкції. Процедура передбачає введення у порожнину суглоба лікарського препарату. Найчастіше це глюкокортикостероїди та гіалуронова кислота. Також застосовується PRP-терапія – введення збагаченої тромбоцитами власної плазми крові. Ін’єкції сприяють прискоренню загоєння тканини суглоба.
Профілактика
Запобігти появі болю в колінах допомагають:
– відмова від важкого фізичного навантаження на ноги, підйому тяжкості;
– контроль ваги, при ожирінні – схуднення;
– обережність при заняттях травмонебезпечною діяльністю: при катанні на сноуборді, їзді на мотоциклі, стрибках з висоти;
– регулярна підтримка фізичної активності, лікувальна гімнастика з виконанням вправ для зміцнення м’язів ніг та сідниць;
– своєчасне лікування аутоімунних захворювань та порушень обміну речовин;
– гімнастичні вправи.